Диагностика на пневмония, отчитане на причинителя на пневмония при лечението, антибиотици и лечение
Пневмония или пневмония (продължение)
Как се диагностицира пневмония или пневмония?
Освен че показва появата на симптоми, характерни за възпаление на белите дробове, диагнозата пневмония на белите дробове може да се подозира чрез слушане (аускултация) на дишане през гърдите със стетоскоп. Съмнения за наличие на пневмония могат да възникнат от лекаря, когато се чуе грубо дишане или пращене (крепитус) над зоната на възпаление на белия дроб. На същото място се чуват сухи или влажни хрипове или отслабване на нормалното дишане. Рентгенова снимка на гръдния кош обикновено се назначава за потвърждаване на пневмония. Белите дробове обикновено се състоят от няколко структурни части, всяка от които се нарича лоб. Левият бял дроб има два лоба, десният бял дроб има три лоба. Когато един от лобовете на белия дроб е включен в процеса на възпаление, пневмонията се нарича лобарна пневмония. Когато бронхите и белодробната тъкан около бронхите са включени във възпалителния процес без определена локализация, пневмонията се нарича бронхопневмония. Когато възпалението се развива едновременно в двата бели дроба, се използва терминът двустранна пневмония, която в момента е много рядка и само при рязко отслабени пациенти.
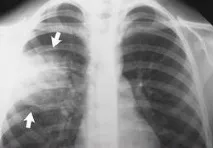
Фиг. 2 Рентгенова снимка с дясностранна пневмония на среден лоб
Анализът на храчкивключва вземане на проба от храчка и изследването й под микроскоп. В случай, че бактерии или гъбички са причина за пневмония, тези микроорганизми могат лесно да бъдат разпознати чрез увеличение. Въпреки това, микроскопията на храчките не разкрива конкретен вид микроорганизми и за това храчките се култивират върху хранителна среда вспециални инкубатори, най-разпространеният от които е блюдото на Петри. Важно е пробата от храчка да бъде незабавно занесена в лабораторията и поставена върху хранителна среда, тъй като ако тези правила не се спазват, обичайната непатогенна флора в устната кухина може да се развие и тогава ще бъде трудно да се определи микроорганизмът, отговорен за пневмонията. Тъй като в повечето случаи лечението на пневмония започва с назначаването на широкоспектърни антибиотици, повечето микроорганизми впоследствие стават резистентни към такива антибиотици. Следователно, за да се определи чувствителността на бактериите или гъбичките, които причиняват пневмония, храчките се култивират и към тях се добавят различни антибиотици, което ви позволява да изберете най-добрия антибиотик и прави антибиотичната терапия по-целенасочена.
Извършва се пълна кръвна картина, за да се определи интензивността на възпалителния процес в белите дробове. По време на кръвен тест се определя нивото (броя) на левкоцитите и техните характеристики (например появата и увеличаването на неутрофилите, един от видовете левкоцити, е индикатор за бактериална инфекция). Тъй като има и други разновидности на левкоцитите, процесът на промяна на техните количествени отношения в клиничната практика се нарича промяна в левкоцитната формула. При вирусна пневмония, както и пневмония, причинена от гъбична или друга бактериална флора (например причинител на туберкулоза), левкоцитната формула има различно съотношение на левкоцитите.
Бронхоскопия- процедура, при която през носа или устата в лумена на дихателните пътища се въвежда гъвкав ендоскоп, с помощта на който се изследва състоянието на трахеята и бронхите. За безболезнено задържане на бронхоскоп, това е името на специален ендоскоппри бронхоскопия устната кухина, носът, фаринксът се третират с локален анестетик под формата на спрей. Благодарение на това изследване лекарят може напълно да изследва стените на дихателните пътища, да вземе храчка директно от източника на инфекция, да дезинфекцира храчките и да възстанови проходимостта на дихателните пътища и, ако е необходимо, да вземе част от променения бял дроб за биопсия.
Какви видове микроорганизми могат да причинят пневмония, какви видове пневмония има и как се лекува пневмонията?
Най-типичният причинител на бактериалната пневмония е -Streptococcus pneumoniae ( Streptococcus pneumoniae ). Тази форма на пневмония се характеризира с бързо начало на заболяването с появата на колебания в втрисане и треска, треска, храчки с кръв. В 20-30% от случаите с пневмококова пневмония инфекцията се разпространява в кръвния поток с развитие на симптоми на сепсис и висока смъртност, достигаща 20-30% сред пациентите със стрептококов сепсис.
Най-популярните антибиотици, използвани при лечението на пневмококова пневмония, са пеницилин, амоксицилин и клавуланова киселина (Augmentin, Augmentin XR), макролидни антибиотици, включително еритромицин, азитромицин (Zithromax, Zmax) и кларитромицин (Biaxin). Преди това пеницилинът беше антибиотик на избор при лечението на пневмококова пневмония, но впоследствие, поради използването на широкоспектърни антибиотици, стрептококовите инфекции са развили резистентност (резистентност) към повечето антибиотици. Това принуди микробиолозите и антимикробните терапевти да търсят нови антибиотици или да създават комбинации от тях. Независимо от това, пеницилинът остава ефективен при лечението на пневмония, но преди неяНаложително е да се определи чувствителността на бактерията, която причинява пневмония при конкретен пациент, към този антибиотик.
Klebsiella pneumoniaeиHemophilus influenzaeса бактерии, които често причиняват пневмония при пациенти с хронична обструктивна белодробна болест (ХОББ) или алкохолизъм. Най-ефективните антибиотици за пневмония, причинена от тези патогени, са цефалоспорини от второ и трето поколение, амоксицилин и клавуланова киселина, флуорохинолони (левофлоксацин [Levaquin], моксифлоксацин [Avelox] исулфаметоксазол/триметоприм [Bactrim, Septra]).
Mycoplasma pneumoniae (Mycoplasma pneumoniae)е вид бактерия, характеризираща се с бавно развитие на белодробна инфекция. Симптомите на микоплазмената пневмония често включват висока температура, втрисане, мускулни болки, диария и кожен обрив. Тази бактерия е основният причинител на пневмония, която се появява през лятото и т. нар. атипична пневмония. Спектърът на антибиотичната терапия, използван при лечението на микоплазма, включва макролиди (еритромицин, кларитромицин, азитромицин) и флуорохинолони.
Легионерската болест или легионелозата се причинява от бактерия, нареченаLegionella pneumoniae (Legionella pneumoniae)и често се среща в лошо пречистена питейна вода и климатици. В случай на неточна диагноза това заболяване е придружено от висока смъртност. Пневмонията е само един от вариантите на клиничната проява на легионелоза, проявяваща се с треска и треска, нарушен контрактилитет на миокарда и намаляване на сърдечния дебит,диария, гадене, повръщане и болка в гърдите. По-възрастните пациенти, активните пушачи и пациентите с отслабен имунитет са изложени на най-голям риск от развитие на легионерска болест. Флуорохинолоните са лекарствата на избор при легионелна пневмония. Този вариант на инфекцията обикновено се диагностицира чрез откриване на антитела срещу легионела в урината.
Mycoplasma, Legionella,Chlamydia (Chlamydia pneumoniae)са бактерии, които причиняват възпаление на белите дробове, което е общо известно като атипична пневмония. По-често атипичната пневмония е синдром, тъй като дори според рентгенография на гръдния кош е трудно да се разбере какъв вид пневмония е и за потвърждение е необходимо лабораторно потвърждение на естеството на патогена.
Carinia pneumocystis ( Pneumocystis carinii )е микроорганизъм, който причинява развитието на друга форма на пневмония, която се нарича пневмоцистна пневмония, включваща във възпалителния процес едновременно и двата бели дроба. Пневмоцистната пневмония най-често се развива при пациенти с придобита имунна недостатъчност, като пациенти, подложени на химиотерапия за рак, пациенти с ХИВ/СПИН и пациенти, лекувани с TNF (туморен некрозисфактор), като ревматоиден артрит. След потвърждаване на патогена заболяването се повлиява добре от лечение с антибиотици от групата на сулфонамидите, а стероидните лекарства рядко се добавят към терапията.
Вирусните пневмонии обикновено не се повлияват от антибиотично лечение, така че употребата им при пневмонии, причинени от аденовируси, риновируси, грипни вируси, респираторен синцитиален вирус (RSV) и параинфлуенца вирус (често причинатафалшива крупа) е неефективна. Тези пневмонии обикновено преминават (преминават) сами под въздействието на собствения имунитет на организма. Важно е обаче да не пропускате добавянето на бактериална флора към вирусна пневмония, тъй като това обикновено влошава хода на заболяването. Когато се прикрепи вторична бактериална инфекция, се предписват антибиотици, като се вземе предвид културата на храчките и определяне на вида на патогена. В някои случаи добавянето на антивирусно лечение е ефективно.
Гъбичните инфекции, които могат да доведат до пневмония, включват хистоплазмоза, кокцидиоидомикоза, бластомикоза, аспергилоза и криптококоза. Гъбичната пневмония представлява сравнително малък процент от всички пневмонии. Всяка гъбичка има чувствителност към определен антибиотик, а сред най-използваните при гъбична пневмония са амфотерицин В, флуконазол (дифлукан), пеницилин и сулфонамиди.
Основният проблем, който в момента тревожи медицинската общност, е развитието на резистентност (резистентност) на микроорганизмите към широко използвани антибиотици. Причината за това беше постоянната неоправдана употреба на антибиотици при болки в гърлото, инфекции на дихателните пътища и пневмония, които са причина за вирусна инфекция. Тази неконтролирана употреба на антибиотици доведе до голямо разнообразие от подвидове микроорганизми и сериозна резистентност към наличните антибиотици. Това разнообразие от патогени обикновено се среща в болници и други здравни заведения.
Най-резистентните микроорганизми се появяват в болниците, защото там се използват всички възможни антибиотици, често има смяна на един антибиотик с друг без подходящ контрол, най-многосилните антибиотици, а по-слабите стават неефективни. Поради това такава флора или инфекция се нарича нозокомиална инфекция, тоест нозокомиална, а пневмонията също е нозокомиална.
Напоследък, в резултат на тази еволюция, един от най-често срещаните видове бактериални инфекции,Staphylococcus aureus (Staphylococcus aureus ), стана резистентен към антибиотика метицилин и сега се нарича резистентен на метицилин Staphylococcus aureus (MRSA), което представлява 50% от цялата популация на staphylococcus aureus okkov. Тази инфекция може да причини пневмония, но по-често е причина за инфекциозни (гнойни) кожни заболявания. За да се предотврати разпространението на стафилококи в стационарни (болнични) условия, посетителите на болницата са помолени да носят ръкавици, маски и специално болнично бельо. Въпреки взетите мерки обаче, ситуацията с метицилин-резистентните стафилококи продължава да се влошава. Ако, например, резистентността към метицилин, придобита в околната среда, все още е лечима по някакъв начин с обичайните антибиотични опции, тогава нозокомиалната резистентност към метицилин изисква назначаването на по-агресивна антибиотична терапия. Ето защо в момента се провеждат изследвания за разработване на различни варианти за защитени антибиотици, тоест антибиотици, към които бактериите не развиват резистентност, и за тестване на нови поколения антибиотици.