Болест по добитъка, заразна плевропневмония
Заразна плевропневмония
Заразна плевропневмония (перипневмония, обща пневмония) е инфекциозно заболяване на говедата, характеризиращо се с преобладаващо увреждане на белите дробове, плеврата и регионалните лимфни възли, протичащо предимно подостро или хронично. Възприемчиви към болестта са още биволите, зебу, яковете, бизоните, а при експериментално заразяване - северните елени и камилите.
Етиология и патогенеза. Причинителят е Mycoplasma mycoidea. Заразяването става по въздушно-капков път. Причинителят на заболяването, прониквайки през дихателните пътища в белите дробове, първоначално причинява промени в стената на бронхиолите и малките бронхи. В бъдеще микоплазмите навлизат в перибронхиалната и интерстициалната съединителна тъкан, причинявайки нейното серозно-фибринозно възпаление. В процеса се включват лимфните и кръвоносните съдове, а след това и алвеолите. Първоначално се засягат един или повече лобули – възпалението има лобуларен характер. С развитието на заболяването, в резултат на постепенното бронхогенно разпространение на патогена, в процеса се включват все повече лобули. В резултат на това се засягат цели дялове на белите дробове - развива се лобарна пневмония. Чрез лимфните съдове микоплазмите навлизат в плеврата и регионалните лимфни възли. Въвеждането на микоплазми в кръвоносните съдове, образуването на комплекси антиген-антитяло, локализирани в стените на съдовете на микроциркулаторното легло в резултат на взаимодействието на микоплазмения антиген със специфични антитела, причинява редица промени от имуноалергичен характер: увреждане на стените на малките съдове (повишена порьозност, мукоидно подуване и фибриноидна некроза), освобождаване на кръвна плазма и фибриноген в периваскуларната, перибронхиалната и интерсоциалнатасъединителна тъкан, алвеоли, плевра и плеврална кухина.
Микоплазмите, проникнали в кръвта, могат да циркулират в нея, което се потвърждава не само от изолирането на микоплазми от кръвта, вътрешните органи, урината и млякото на болни животни, но и от откриването в някои случаи на системно увреждане на ставите, особено на крайниците, бъбреците и други органи. Системно увреждане на ставите, мукоиден оток и фибриноидна некроза на колагеновите влакна на ставната капсула и периартикуларните тъкани, както и промени в бъбреците (псевдомембранозен гломерулит, грануларна дистрофия на тубулите, интерстициално възпаление, анемични инфаркти), открити, особено при експериментално заразени телета, също показват имуноалергичния характер на заболяването.
Поради тромбоза на клоните на белодробната артерия и вените, кръвоснабдяването на засегнатите дялове на белите дробове се нарушава, което води до некроза на белодробната тъкан. Развитието на некроза също се улеснява от тромбоза на лимфните съдове, което води до нарушаване на възможността за резорбция на ексудата.
Резултатът от възпалението в белите дробове и плеврата често е неблагоприятен. В резултат на комбинация от процеси на некроза и организация в белите дробове се образуват фокални некрози, капсулирани секвестри и огнища на индурация и се образуват устойчиви съединителнотъканни сраствания между съседна плевра.
Клинични признаци. Заразната плевропневмония се характеризира с дълъг инкубационен период (2-4 седмици или повече) и бавно нарастване на симптомите на заболяването. Заболяването започва с повишаване на телесната температура с 0,5-1 ° и появата на рядка суха кашлица, която скоро става по-честа и болезнена. В бъдеще, при подостър ход на заболяването, дишането става напрегнато, болезнено, често придружено от стенания по време на издишване, честотата му се ускорява до 30-40 на час.мин. Отбелязва се честа, мокра, приглушена или тиха болезнена кашлица. За да се улесни дишането, животните стоят дълго време с разтворени предни крайници, извити гърбове, често с удължен врат и отворена уста. Перкусия на гръдния кош с плеврит разкрива тъпота на звука. В зоните на тъпота се чуват шумове от триене, дихателни шумове, сърдечните тонове са отслабени. Задайте увеличаване на сърдечната честота на 80-120 удара в минута. Температурата се повишава до 41-42° и остава почти непроменена до смъртта на животното. Апетитът е намален, може да има запек, последван от диария. Малко преди смъртта се появява оток на подкожната тъкан в областта на гърдите, долната част на шията и корема. При някои животни ставите на крайниците се възпаляват, което често се установява при експериментална инфекция. Промените в гръдната кухина обикновено се ограничават до плеврит на тази част от нея, в която е инокулиран патогенът. Функцията на белия дроб с плеврит в резултат на компресионна ателектаза е значително отслабена. При телета под 6-месечна възраст артритът може да бъде единственият клиничен признак на заболяването.
Патологичните промени се откриват главно в белите дробове, плеврата и регионалните лимфни възли. По-често се засяга единият бял дроб, по-рядко и двата. Промените са локализирани в кардиалния, апикалния и краниовентралния сегмент на диафрагмалните дялове. В началото на заболяването в белите дробове ограничени безвъздушни, уплътнени зони с червени лезии (етап на червена хепатизация) се издигат над околната нормална тъкан. Плеврата на променените области е тъпа, съдовете й са инжектирани, често покрити с деликатни филми от фибрин.
При остър и подостър ход на заболяването се открива лобарна пневмония. Засегнатите зони са лишени от въздух, уплътнени от повърхносттапри нарязване, особено при натиск, изтича обилно бистра червеникава или жълтеникава течност, която бързо се коагулира в желатинова маса. Самата повърхност на среза е с пъстър мраморен вид: зони с червен цвят (червена хепатизация) се редуват с безвъздушни зони със сиво-жълт или сив цвят с много плътна консистенция (сива хепатизация).
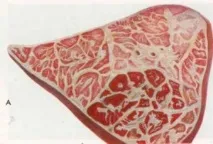
Раздел. VII. A - огнища на червена и сива хепатизация в белия дроб с остра перипневмония.B - пролиферация на клетки на съединителната тъкан около съдовете, бронхите и по ръба на интерлобуларната преграда.
Една от друга областите с различни етапи на хепатизация (цветна таблица VII-A) са разделени от широки нишки от жълтеникава, често желатино инфилтрирана или сивкава интерстициална съединителна тъкан, в която ясно се разграничават рязко разширени кръгли, овални или подобни на процепи лимфни съдове, съдържащи желатинова маса или фибринозен ексудат. В засегнатите области на белите дробове се виждат разширени бронхи под формата на ясно изпъкнали кухини, пълни с фибринозен ексудат, заобиколен от сивкав ръб от едематозна или обрасла съединителна тъкан, както и заличени кръвоносни съдове.
В края на подостър, особено в хроничен ход, и в резултат на недохранване на тъканите, което възниква поради тромбоза на кръвоносните и лимфните съдове, засегнатите лобули умират. По повърхността на среза има участъци от суха, лесно разпадаща се некротична тъкан, която дълго време запазва мраморен рисунък, или участъци от втвърдяване, затворени в мрежа от рязко разширена сиво-бяла интерстициална съединителна тъкан. В засегнатите области ясно се разграничават заличени кръвоносни съдове и бронхи. Често има секвестри: некротичниобласти на белите дробове, често с неясна мраморност, затворени в мощна съединителнотъканна капсула (фиг. 11). Некротичните участъци са кашаво омекнали, без мирис, с фрагменти от заличени съдове.
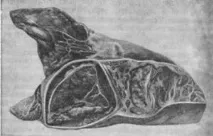
Ориз. 11. Секвестри и пролиферация на съединителнотъканни прегради в белите дробове с перипневмония.
Още в началото на развитието на заболяването в плевралната кухина се открива прозрачна жълтеникава течност с фибринови люспи, чийто обем достига повече от 10 литра. По-късно, при остро и подостро протичане, върху повърхността на плеврата на засегнатите лобове се отлага фибрин с дебелина 1-3 cm под формата на слой от сив или сиво-жълт цвят.Между висцералната и париеталната плевра често се развива адхезивно възпаление. Обемът на течността в гръдната кухина намалява, става мътен жълтеникаво-кафяв. Между белите дробове и реберната плевра, белите дробове и външния слой на перикарда, белите дробове и диафрагмата, между съседните засегнати лобове на белите дробове при остър ход се образуват деликатни мембранни сраствания на съединителната тъкан. В бъдеще, в резултат на организирането на фибринозни наслагвания, възниква рязко удебеляване на плеврата, между съседните му повърхности се образуват сраствания на съединителната тъкан.
Промените, характерни за фибринозното възпаление, се откриват доста постоянно във външните, по-рядко във вътрешните листове на перикарда. Медиастиналните, бронхиалните и повърхностните цервикални лимфни възли са увеличени, сочни, сиви или сиво-розови на разрез, понякога с множество огнища на некроза.
Засегнатите стави на крайниците са увеличени по обем поради оток на периартикуларните тъкани. Кухините на ставите и сухожилните обвивки на флексорите са пълни със серозно-фибринозен ексудат. Регионални лимфни възли: подколенни и вътрешни ингвиналниуголемени, сочни, срезната повърхност е влажна.
Бъбреците, особено при експериментално заразени животни, са уголемени, по-светли на цвят, понякога с белезникави клиновидни участъци в кортикалния слой с основа, обърната към повърхността на органа (анемични инфаркти).
патологични промени. В областите на червена хепатизация на белите дробове съдовете са рязко разширени и препълнени с кръв. Луменът на бронхиолите и алвеолите съдържа ексудат с множество еритроцити, сред които има десквамирани клетки на респираторния епител, отделни лимфоцити, неутрофили и фибринови нишки (цветна таблица VII-B). В зоните на сива хепатизация бронхиолите и алвеолите са пълни с фибринозен ексудат с множество неутрофили. Еритроцитите в ексудата почти липсват, алвеоларните капиляри обикновено са празни. В лумена на бронхите се открива фибринозен ексудат с разпадащи се неутрофили. Отбелязва се тромбоза на малки клонове на белодробната артерия и в резултат на това развитието на анемична некроза.
Една от характерните особености на заразната плевропневмония е образуването на огнища на организация около малките клонове на белодробната артерия, по протежение на интерлобуларната съединителна тъкан и плеврата и около бронхите. Тези огнища са представени от гранулация или съединителна тъкан с различна степен на зрялост. В областите на организация, съседни на некротичната тъкан, има "ролка от ядрен разпад", богата на хроматин.
Интерстициалната съединителна тъкан и белодробната плевра са инфилтрирани със серозно-фибринозен ексудат с променлив брой неутрофили или некротични. Освен това има области, частично или напълно заменени от гранулация или съединителна тъкан. Лимфните съдове са рязко разширени.
С увреждане на ставитеустановява десквамация, а на някои места - пролиферация на покривни клетки на синовиалната мембрана, в някои области - нейната повърхностна некроза. В подлежащата съединителна тъкан се откриват пролиферати от фибробласти, сред които има неутрофили. Периартикуларните тъкани са в състояние на рязък серозен оток: колагеновите влакна са раздалечени, подути, понякога в състояние на фибриноидна некроза.
Бронхиални, медиастинални, повърхностни цервикални и с увреждане на ставите на задните крайници - подколенни и вътрешни ингвинални лимфни възли в състояние на серозно или серозно-фибринозно възпаление, често с фокална некроза на капсулата и трабекулите, понякога с капсулирани секвестри. В по-късните етапи на развитие се откриват промени, характерни за хиперплазия: кортикалното плато и пулпизните връзки са добре изразени, лимфните фоликули са многобройни, а синусите са макрофаги, лимфоцити и плазмоцити.
Диагнозата се поставя въз основа на патоморфологични изследвания, като се вземат предвид клиничните и епизоотологичните данни.
Диференциална диагноза. Заразната плевропневмония е много трудна за разграничаване от септичните (хеморагична септицемия) и респираторните форми на пастьорелоза. Хеморагичната септицемия се характеризира с кратък инкубационен период и обикновено свръхостро и остро протичане. Промените в белите дробове често се ограничават до хеморагичен оток. С развитието на крупозна пневмония, поради тежестта на протичането на възпалителния процес, мраморният цвят на засегнатите лобове на белите дробове е слабо изразен или липсва. Некрози на интерлобуларна съединителна тъкан и секвестри със запазване на модела на червена и сива хепатизация, характерни за заразна плевропневмония, не се откриват при хеморагична септицемия. Лобарната пневмония при респираторната форма на пастьорелозата се диференцира посъщите признаци като при крупозна пневмония с хеморагична септицемия.