Лечение на менингококова инфекция
Всички пациенти сменингококова инфекцияи при съмнение за нея незабавно се хоспитализират в специално отделение или в бокс. При съмнение за менингококова инфекция незабавно се започва лечение с големи дози Пеницилин, като най-ефективния антибиотик досега при тази инфекция.
Инжектирайте калиева солбензилпеницилининтрамускулно със скорост от 200-300 хиляди U / kg телесно тегло на ден (възрастни 24 милиона U на ден) на всеки 3 часа (8 пъти на ден). Пеницилинът прониква добре през кръвно-мозъчната бариера и неговата терапевтична концентрация при интрамускулно приложение след 3 часа е достатъчна. В тази връзка въвеждането на антибиотици по други методи, включително ендолумбални, не е препоръчително. Лечението с пеницилин се провежда без намаляване на дозата до края на курса (5-8 дни).
Терапевтичният ефекте видим след 10-12 часа от началото на терапията с пеницилин. Преди прекратяване на пеницилинотерапията се извършва контролна ендолумбална пункция и ако цитозата в цереброспиналната течност не надвишава 100 клетки на 1 ml и има предимно лимфоцитен характер, лечението се спира.
Комбинирането напеницилинс други антибиотици не се препоръчва, т.к докато резултатите от лечението не се подобряват. В случай на непоносимост към пеницилин, левомицетин натриев сукцинат се предписва в доза от 50-100 mg / kg телесно тегло на ден (в 3-4 дози); лечението продължава 6-8 дни. Възможно е лечение с ампицилин, тетрациклин, роцефин и други антибиотици, но тяхната ефективност е по-ниска от пеницилина и левомицетина.
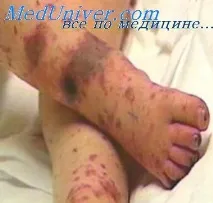
В случай на инфекциозно-токсичен шокпациентът се прехвърля в интензивното отделение, преднизонът се предписва интравенозно при 5-10 mg / kg на ден. За да се коригира киселинно-алкалното състояние, се прилага разтвор на натриев бикарбонат; прилагане на прясно замразена плазмаалбумин, реополиглюкин; ако е необходимо, глюкозна поляризираща смес. Показана кислородна терапия. Изисквапостоянен мониторинг на киселинно-алкалния баланс, електролити, кръвни газове. При тежки случаи се извършват плазмафереза и плазмена ултрафилтрация.
За борба соток- подуване на мозъка, лечението се допълва от форсирана диуреза, използват се глюкокортикоиди (дексаметазон в доза от 0,25-0,5 mg / kg на ден), инхалации на 30% кислородно-въздушна смес.
При дихателна недостатъчност, конвулсивен синдром, кома, механична вентилация, антиконвулсивно лечение, антиоксиданти, антихипоксанти са показани. Предписвайте лекарства, които подобряват микроциркулацията (трентал). При синдрома на Waterhouse-Fridrichsen се прилагат интравенозно глюкокортикоиди (преднизолон и др.), При продължителен спад на кръвното налягане се прилага допамин в дози, които контролират нивото на кръвното налягане.
Профилактика на менингококови инфекции
По време наепидемични взривовечестотата на менингококовата инфекция се измества към по-възрастните групи, възрастните също се разболяват. Изписването на пациентите от болницата се извършва след отрицателен бактериологичен резултат за носителство на менингококи, извършен не по-рано от 3 дни след края на антибактериалното лечение. Допускайте деца в детски заведения с отрицателен тест за менингококи и не по-рано от 5 дни след изписване от болницата.
Лицата, които са били в контакт с болни отменингококова инфекциясе наблюдават в продължение на 10 дни. Носителите на менингококи се санират с хлорамфеникол или ампицилин 0,5 g 4 пъти на ден в продължение на 4 дни на амбулаторна база. Дезинфекция в огнището на епидемията не се изисква поради ниската устойчивост на патогена във външната среда.
Общите санитарни и хигиенни мерки са от голямо значение запрофилактикатана менингококови инфекции.Въвеждането на гама-глобулин (3 ml) за профилактични цели е възможно, но ефективността на този метод се нуждае от допълнително проучване. За създаване на активен имунитет се предлагат различни ваксини. Бяха получени окуражаващи данни, използвайки менингококови полизахаридни антигени от група В, свързани с тип С, както и група А, свързани с тип С (диваксини). Показанията за тяхното приложение са ясна информация за циркулацията на вида на патогена в региона и повишената честота на МИ (2 или повече случая на 100 000 души от населението). Рутинната ваксинация при липса на пандемия е непрактична.