Микробиология на устната кухина (стр
| Поради големия обем този материал е разположен на няколко страници: 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 |

1. Неадекватна диета и лоша питейна вода.
2.Соматични заболявания, промени във функционалното състояние на органи и системи по време на формирането и съзряването на зъбните тъкани.
3. Екстремни физически и нервно-психични въздействия върху организма (стрес).
4.Наследственост, която определя полезността на структурата и химичния състав на тъканите на зъба.
1. Зъбна плака и плака.
2. Нарушаване на състава и свойствата на устната течност.
3.Въглехидратни лепкави остатъци от храна в устата.
4. Отклонения в биохимичния състав на твърдите тъкани на зъба.
5. Състояние на зъбната пулпа.
6. Състоянието на зъбната редица в периода на полагане, развитие и пробив на постоянни зъби.
Кариесогенните фактори могат да имат различна интензивност и характер, но водеща сред тях е микрофлората на устната кухина.
Понастоящем общопризнатият механизъм за възникване на кариес е прогресивната деминерализация на твърдите зъбни тъкани под действието на органични киселини, чието образуване е свързано с активността на микроорганизмите.
Обикновено зъбният емайл е в състояние на динамичен баланс между непрекъснато протичащите процеси на де- и реминерализация. Деминерализацията се дължи на свободни водородни йони Н+, чийто основен източник са органичните киселини – метаболитни продукти на оралните микроорганизми. Скоростта на разрушаване на емайла се увеличава значително с намаляване на стойността на рН на средата под 5. От голямо значение за развитието на кариозния процес е продължителността на контактакиселинни храни със зъбния емайл.
Кариесът се развива върху тези повърхности на зъба, които са в продължителен контакт с получените киселини. Това води до постепенно увеличаване на микропространствата между кристалите на емайловата призма. Микроорганизмите проникват в най-малките образувани дефекти и увреждат емайла в области, разположени успоредно на външната и вътрешната повърхност. Дългият процес на деминерализация завършва с разтваряне на стабилния повърхностен слой и образуване на кухина в зъба.
Основно условие за развитие на кариес е образуването на зъбна плака, поради което се определя локалният деминерализиращ ефект на микробната флора, която го обитава (продукция на млечна киселина в резултат на гликолиза). Развитието на кариес се улеснява от приема на въглехидрати в устната кухина, които са хранителни субстрати за микроорганизми и изходен материал за синтеза на органични киселини.
Кариесогенните включват преди всичко микроорганизми, които могат да причинят кариес в чиста култура или в комбинация с други микроби в гнотобиотични животни. Най-голямо значение за развитието на кариес имат оралните стрептококи (S. mutans, S. sangius), лактобацилите и някои актиномицети.
Водещата роля се отрежда на вида S. mutans, който се състои от 8 серовара. Той е най-киселинно произвеждащият представител на оралните стрептококи и може да оцелее при ниско pH. Едно от най-важните биологични свойства на S. mutans е способността на тези бактерии да се прикрепят към гладки зъбни повърхности. Адхезията към зъбите осигурява образуването на плаки от тези микроби. Стрептококите ферментират много въглехидрати до млечна киселина. В същото време pH в плаките намалява до критично ниво (pH 5 и по-ниско). Заедно скиселинно образуване, способността на оралните стрептококи да образуват извънклетъчни полизахариди - разтворим и неразтворим гликан (декстран) и леван (фруктан) има патогенетично значение. Разтворимият гликан и леван се разцепват лесно както от S. mutans, така и от други микроорганизми, а неразтворимият гликан участва активно в процеса на адхезия на оралните микроорганизми. Образуването на гликан причинява междуклетъчна агрегация на S. mutans и други бактерии, присъстващи в плаката (Noccardia, Neisseria, A. vicosus, C. albicans). Гликаните стабилизират плаката. Лепкавата гликанова матрица на зъбната плака предотвратява дифузията на големи количества млечна киселина, произведена от микробите, което удължава престоя й върху повърхността на зъбите и води до деминерализация на емайла, причинявайки зъбен кариес. В допълнение, извънклетъчните полизахариди, запълващи целия обем на плаката или лезията, възпрепятстват процеса на реминерализация, предотвратявайки навлизането на калциеви и фосфатни йони в емайла.
Ако стрептококите преобладават в устната кухина, тогава количеството на лактобацилите в плаката е приблизително 1% от общия брой микроби, открити в зъбната плака. Лактобацилите играят второстепенна роля в началните етапи на адхезията на микробите към зъбния емайл и в образуването на плака. Въпреки това, тяхната роля се увеличава драстично в прогресията на кариеса с увеличаване на тежестта на кариозните лезии. Лактобацилите са толерантни към ниско pH и са способни да синтезират големи количества млечна киселина от въглехидрати. Очевидно тези микроби играят решаваща роля в разрушаването на дентина след деформация на емайла. Що се отнася до ролята на актиномицетите в появата на кариес, те очевидно участват в кариозните лезии на корените на зъбите при възрастни хора, когато кореновата част на зъба е експонирана. В допълнение, актиномицети, бактероиди и дрмикроорганизмите отделят протеази, които участват в разрушаването на дентина и следователно увеличават кариозните лезии.
Кариесогенната активност на оралните микроорганизми се влияе от слюнката - нейните агрегиращи фактори, които, от една страна, допринасят за прикрепването на микробните клетки към повърхността на зъба, а от друга страна, ги отстраняват при измиване на устната кухина. Балансът между процесите на де- и реминерализация се влияе от много фактори - наличието на бикарбонат, урея, калциеви йони, фосфор и др. в слюнката. Когато pH падне под критичното ниво (5 или по-малко), калциевите и фосфорните йони напускат зъбния емайл в околната среда. С повишаване на pH, те са част от емайла обратно. Способността да повишава стойността на рН и следователно антикариесния ефект има система от буфери бикарбонат-карбоксилна киселина и сиалин, който е в слюнката.
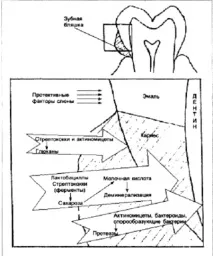
Ориз. 1. Ролята на микроорганизмите в патогенезата на зъбния кариес.
За профилактика на кариес се разработват редица направления:
1. Използването на антимикробни вещества.
2. Използването на подсладители (последствието е намаляване на образуването на млечна киселина).
Предотвратяването на кариес може да бъде насочено към намаляване на броя на кариесогенните микроорганизми в устната кухина. Механичното отстраняване на зъбните плаки е непрактично, тъй като нови бактериални клетки незабавно се установяват върху почистената повърхност, което води до бързо възстановяване на микрофлората. По-ефективно е използването на различни бактерицидни и бактериостатични лекарства. Добри резултати се получават с антисептици, по-специално 0,2% хлорхексидин. В същото време броят на клетките на S. mutans в зъбните плаки е намален с 80-85%, а в слюнката с 55%. Покривайки повърхността на зъбите, хлорхексидинът има ефект не само върху микроорганизмитебактерицидно действие, но и предотвратява тяхното залепване, като по този начин нарушава микробния баланс.
Флуорът и неговите съединения, особено солите на ZnF2 и CuF2, както и петатомният алкохол - ксилитол, имат инхибиторен ефект върху микроорганизмите, което нарушава процеса на гликолиза в бактериите. За предотвратяване на кариес се използват химически инхибитори, които потискат определени метаболитни реакции при S. mutans. Например, флуорът инхибира действието на ензимите, участващи в процеса на гликолиза, които включват: фосфатази, ендолази и фосфоглицеромутази. Това води до инхибиране на образуването на киселина. N-лаурил саркозинат и натриев хидроацетат имат подобен ефект.
Друг начин за намаляване на производството на киселина и натрупването на глюкани е да се замени захарозата с други въглехидрати, например ксилитолови съединения, по време на ензимното разграждане на които тези продукти не се образуват.
Основният защитен механизъм на локалния орален имунитет при кариес е способността на секреторния IgA да предотвратява адхезията на S. mutans. Признаването на водещата роля на микробите от групата "mutans" като етиологичен агент на кариеса направи възможно провеждането на експерименти за получаване на препарати за имунизация срещу кариес (убити ваксини, пречистени протеини на клетъчната стена, рибозомни антигени, глюкозилтрансфераза, ДНК). Проучванията, проведени както върху животни, така и върху хора-доброволци, показват известна ефективност на такава ваксинация. Доказана е също защита срещу кариес чрез пасивен трансфер на секреторен IgA и серумен IgG.
- тези микроби съдържат кръстосани антигени с тъканите на сърцето, бъбреците, скелетните мускули на хора и животни, които могат да причинят различни патологични автоимунни реакции;
- поради сходството на антигените на стрептококите от групата "mutans" сдруги орални стрептококи развиват антитела срещу St. mutans може да доведе до нарушаване на микробната биоценоза в устната кухина.
Разглежда се и възможността за създаване на ваксини срещу Actinomycis viscosus, който участва активно в патогенезата на кариеса.
Микробиологични методи за изследване на микрофлората при кариес и неговите усложнения.
Изследването на микрофлората при кариес се извършва с помощта на бактериоскопски и бактериологични методи.
Материалът за изследването може да служи като зъбна плака, материал от кариозна кухина, орална течност.
Характеристики на вземането на проби от материала за изследване при кариес.
Изследване на плака
Преди отстраняване на плаката е необходимо да се извърши цялостна хигиенна обработка на устната кухина, като се използват различни механични методи и се контролира обработката чрез определяне на хигиенния индекс. За тази цел се използват специални оцветяващи разтвори, определящи зоната на плаката.
При изследване на зъбна плака е необходимо да се вземе предвид:
- техника за събиране на плака от повърхността на зъба;
- техника за диспергиране на плакатен материал;
- техника за микроскопско броене и отчитане на оцеляването на микробите по време на култивиране.
Метод за вземане на зъбна плака
Плака, разположена върху достъпна гладка зъбна повърхност (букална, лингвална), може да бъде отстранена чрез изстъргване с конвенционален стерилен инструмент: екскаватор, скалер. Стерилен конец може да се използва за отстраняване на плаката от проксималните повърхности. Плака от ямки, фисури може да се получи с остра сонда или заострена ортодонтска тел. В някои случаи материалът се взема с малки стерилни памучни тампони. Въпреки това, поради плътносттаадхезията на плака и трудността при отстраняването й, този метод е подходящ само за изследване на началния етап на микробна колонизация върху емайла. Супрагингивалната плака може да се отстрани със стерилен екскаватор или скалер.