Относно заблудите
През миналия век беше доказано, че основната причина за инфарктите, инсултите и като цяло основната причина за смъртта са холестеролните плаки по стените на кръвоносните съдове. Също така е надеждно установено, че отлаганията на холестерола в стените на кръвоносните съдове са придружени от значително повишаване на нивата му в кръвта.
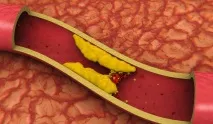
Въз основа на това се стигна до заключението, че "допълнителният" холестерол се отлага по стените на кръвоносните съдове и по този начин причинява атеросклероза. В търсене на причината за повишените нива на холестерол в кръвта бяха проведени серия от експерименти, при които животни бяха хранени с високи дози холестерол и това предизвика значително повишаване на холестерола в кръвта.
Но тъй като по това време нямаше друга алтернатива, борбата с холестерола в храната продължи.
Минаха още няколко десетилетия и физиолозите и биохимиците най-накрая разбраха механизма на развитие на атеросклерозата и вече почти двадесет години науката знае, че „холестеролът в кръвта“ изобщо не е основната причина за атеросклерозата, а само един от рисковите фактори и в никакъв случай не основният фактор.
Но маховикът на компанията против холестерола, мощно развъртян през предишните години, продължава да се върти и Бог знае кога ще спре. Досега хранителните опаковки са написани „без холестерол“, а препоръките за ограничаване на холестерола в диетата се разхождат из интернет.
Как се развива атеросклерозата, какви са причините за нея?
Основната причина не е високото ниво на холестерол в кръвта, а така наречената ендотелна дисфункция на съдовата стена - специфично увреждане на тъканите на съдовите стени, което води до тяхното увреждане. Холестеролът се отлага върху увредените участъци на стените на кръвоносните съдове -така че тялото се стреми да поправи щетите. Но такъв холестеринов пластир по никакъв начин не пречи на кръвния поток и не се проявява по никакъв начин. Самият холестерол изобщо не е опасен, стига да не започне да се окислява.
Но ако възникне възпалителна реакция в тази част на съда, където холестеролът вече е бил депозиран, тогава неговите продукти причиняват окисление на холестерола и имунната система на тялото възприема окисления холестерол като чужда тъкан и го атакува, провокирайки още повече възпаление, а това от своя страна засилва окисляването на холестерола. Процесът се разраства в кръг и в резултат на това върху съдовата стена, слоеве мускулни стени и колаген, се образува своеобразен "фурункул", между който има течно съдържание от мъртви имунни кръвни клетки - макрофаги, загинали, унищожавайки окисления холестерол. Това е "холестеролова плака ".
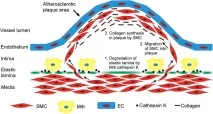
Той блокира лумена на съда. Но това не е най-големият проблем - нашите съдове се правят с голям резерв и дори 50% от припокриването им в повечето случаи остава незабелязано. Но ако течното съдържание на плаката избухне, тогава това е катастрофа. На мястото на разкъсването много бързо се образува тромб, който или напълно запушва лумена на съда, или се откъсва и се отнася от кръвния поток на друго място, където също запушва съда. Резултатът е инфаркт, инсулт, тромбоемболия. Именно разкъсването на плака е основната заплаха от атеросклерозата.
И така, обратно към нашия холестерол. Дори ако е напълно изключен от храната, тялото все още го синтезира и го изпраща в кръвта, за да запечата съдовите увреждания.
И тук - внимание - ключовите думи "изпращат до кръвта".
Факт е, че самият холестерол не може да влезе в кръвта, той е неразтворим във вода. За да стане разтворимнашият черен дроб трябва да прикрепи специална протеинова молекула към молекулата на холестерола, което води до съединение, наречено "липопротеин ".
Когато казваме „холестерол в кръвта“, нямаме предвид самия холестерол, а „липопротеините“. И тук - внимание, в зависимост от вида протеин, използван от нашия черен дроб за създаване на липопротеин, изходът може да бъде молекула с много различни свойства.
Липопротеините с висока плътност (HDL, HDL) са слабо окислени и следователно не се атакуват от имунната система. Напротив, те „хващат“ излишния холестерол от холестеролните плаки и го пренасят в черния дроб, в резултат на което плаките не се атакуват от макрофаги, такава плака ще има дебели стени с малко съдържание и няма да пробие. Няма да причини тромбоза, инсулт или инфаркт. Такава плака се нарича "стабилна". Следователно, на ниво домакинство, липопротеините с висока плътност се наричат „добър холестерол “.
Липопротеините с ниска плътност (LDL),, напротив, лесно се окисляват, предизвикват възпаление в плаките, привличат към тях имунната система и голям брой макрофаги и в резултат на това се получава плака с масивно течно съдържание и тънки стени, която лесно може да пробие, причинявайки инсулти и инфаркти. Липопротеините с ниска плътност се наричат още "лош холестерол ".
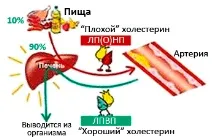
Следователно трябва да се разбере, че общото ниво на холестерол в кръвта не е толкова важно, колкотосъотношението на лошия и добрия холестерол. Ако имате висок холестерол, но това е „добър холестерол“, тогава можете само да се радвате на това.
Ето защо съвременната кардиология не се бори с продукти, съдържащи холестерол, защото е важно не колко сте го изяли, а в какви липопротеини черният дроб опакова този холестерол. Но натази съвременна медицина вече може да повлияе.
След изясняване на механизма на развитие на атеросклерозата медицинската наука направи огромен скок напред през последните две десетилетия в борбата с този бич на човечеството.
Сега борбата с атеросклерозата се води в няколко посоки едновременно:
1. Профилактика на възпаление на съдовата стена.
2. Намаляване на производството на "лош холестерол" от черния дроб.
3. Увеличаване на производството на "добър холестерол" от черния дроб.
4. Стабилизиране на холестеролните плаки.
5. Предотвратяване на тромбоза.
За всяка от тези задачи има много ефективни лекарства, а в превантивните мерки важно място се отделя както на физическата активност, така и на диетите.
Но „диетите с нисък холестерол“ вече не са в арсенала на компетентния кардиолог. Модерен, компетентен лекар ще ви даде съвет: "Яжте повече мазна риба." И ако лекар ви посъветва да ядете по-малко масло и яйца, защото съдържат холестерол, бягайте от такъв лекар.
И накрая, нивото на холестерола в кръвта, въпреки че е индикатор за степента на риск, но този показател е косвен. Много по-информативен е такъв показател за биохимичен кръвен тест като атерогенния коефициент. Именно върху него и трябва да се ориентирате, вместо да проверявате нивото на холестерола.
Но най-информативният индикатор за сърдечно-съдовия риск е такъв параметър на биохимията на кръвта катоС-реактивен протеин (CRP, CRP). Колкото по-висок е, толкова по-малка е вероятността да поставите рекорд за дълголетие. Горната граница в България е 5 mg/l. Но такова ниво вече е индикатор, че сте много болен човек. Необходимо е да алармирате и спешно да отидете на кардиолог, веднага щом това ниво надвиши 2,5-3mg/l. Това вече е индикатор за наличие на сърдечно-съдов риск.
И ако лекарят ви каже, че това ниво е норма, стойте далеч от такъв лекар.
Харесахте ли нашия сайт? Присъединете се или се абонирайте (известията за нови теми ще бъдат изпращани на вашата поща) за нашия канал в Mirtesen!