Хроничен панкреатит при деца
Хроничният панкреатит (ХП) е възпалително и дегенеративно заболяване на панкреаса, което продължава повече от 6 месеца и се характеризира с развитие на паренхимна фиброза и функционална недостатъчност. При децата хроничният панкреатит е предимно вторично заболяване и само 14% е първично заболяване (Rimarchuk GV et al., 2000).
ЕТИОЛОГИЧНИ ФАКТОРИ Алкохолните и токсичните фактори, които най-често причиняват остри и след това хронични панкреатични лезии при възрастни, отстъпват на заден план в педиатричната практика. В същото време при контингентите на юноши от рискови групи - наркомани, алкохолици, не може да се изключи посочената етиология на ЦП.
По-долу са най-значимите фактори, които играят роля в етиологията на CP. • Прекаран остър панкреатит • Генетична предразположеност • Ефект на фактори, механично увреждащи паренхима - тъпа коремна травма • Муковисцидоза • Инфекции - паротит, йерсиниоза, варицела, вирусен хепатит, Coxsackieviruses, Mycoplasma • Хелминтиази • Обструктивни нарушения на отделителните канали на панкреаса: аномалии на жлезата, общ жлъчен канал, патология на дванадесетопръстника, жлъчна система, хелминтиази; • Токсични и лекарствени ефекти - кортикостероиди, сулфонамиди, фуроземид, 6-меркаптопурин, азатиоприн и други цитостатици, фуроземид, естрогени, тетрациклин, валпроева киселина, пентамидин • Други причини (алергии, заболявания на съединителната тъкан, хиперлипидемия, хиперкалциемия.
Доста често се откриват случаи на наследствен панкреатит с автозомно-доминантен тип наследяване. Необходимо е да се приеме наличието на CP във всички случаи на кистозна фиброза, дори при типична белодробна форма на това заболяване.заболявания.
Причини за вторичен панкреатит: • Дуоденална патология (пептична язва, дуоденит) • Заболявания на жлъчните пътища (холецистит, холелитиаза) • Аномалии в развитието на панкреаса • Метаболитни нарушения - заболявания на съединителната тъкан, хиперлипидемия, хиперкалциемия
Специално място сред причините за CP заемат кистозна фиброза, синдром на Shwachman, изолиран дефицит на панкреатични ензими и други наследствени заболявания, които възникват при панкреатична недостатъчност.
ОСНОВНИ ВРЪЗКИ НА ПАТОГЕНЕЗАТА НА ЦП: • Запушване на пътищата за екскреция на панкреасния секрет, повишено интрадуоденално налягане • Активиране на панкреатичните ензими в каналите и паренхима на жлезата - оток и секреторна недостатъчност • Нарушения на микроциркулацията, водещи до исхемия, оток, нарушена проницаемост способност на клетъчните мембрани, разрушаване на ацинарни клетки. Панкреатичните ензими и други биологично активни вещества, по-специално вазоактивни амини, навлизат в системното кръвообращение, което води до нарушения на микроциркулацията извън панкреаса и причинява увреждане на други органи и системи. • Натрупване в ацинарни клетки на продукти от липидна пероксидация, свободни радикали, причиняващи увреждане на клетките, възпаление, синтез на протеини в остра фаза. • Дефект в синтеза на литостатин, водещ до утаяване на протеин и калций и запушване на малкия канал, последвано от перидуктално възпаление и фиброза.
Има три основни патогенетични варианта на CP
Обструктивен вариант. Повишеното налягане в панкреатичния канал води до секреция извън каналите и увреждане на ацинарните клетки на панкреаса. Около каналите се развива фиброзна тъкан, малки каналистеноза и образуване на кисти и псевдокисти
Имунопатологичен вариант. Продуктите от разрушаването на тъканта на панкреаса провокират автоимунни реакции, което води до имунопатологично разрушаване на ацинарни структури. Клинично това се проявява с бавно прогресираща екзокринна и интрасекреторна недостатъчност (захарен диабет).
Дисметаболичен вариант В резултат на метаболитни нарушения се натрупват отлагания на протеинови маси в панкреатичните канали, които могат да бъдат запушени с протеинови запушалки, последвани от фиброза и стеноза на каналите и образуване на псевдокисти (E.A. Kornienko, N.P. Shabalov, 1999). КЛАСИФИКАЦИЯ
Работна класификация на хроничен панкреатит при деца (GV Rymarchuk). Според тази класификация хроничният панкреатит се обозначава със следните параметри:
1. Произход – първичен и вторичен;
2. Протичането на заболяването е рецидивиращо, монотонно;
3. Тежестта на заболяването - лека, средна, тежка;
4. Функционално състояние на панкреаса: а) екзокринна функция - хипосекреторна, хиперсекреторна, обструктивна, нормален тип панкреатична секреция; б) интрасекреторна функция - хиперфункция, хипофункция на инсуларния апарат; усложнения - фалшива киста, панкреолитиаза, захарен диабет, плеврит и др.;
5. Придружаващи заболявания - язвена болест, гастродуоденит, холецистохолангит, хепатит, ентерит, колит, язвен колит и др.
Клинична картина на хроничен панкреатит Физическият преглед на децата разкрива признаци на обща интоксикация и прояви на полихиповитаминоза: бледност, цианоза на назолабиалния триъгълник, "сенки" близо до очите. Със значителна екзокриннапанкреатична недостатъчност изразени прояви на хронични хранителни разстройства.
Признаци на вегетативен дисбаланс с преобладаване на парасимпатикотония (M.Yu.Denisov, 2001). При пациенти с хроничен панкреатит може да се наблюдава субфебрилно състояние, тахикардия, артериална хипотония. При висока степен на активност на процеса е възможно да се слушат хрипове в базалните части на белите дробове, понякога има левостранен плеврален излив.
Въпреки това на преден план излизат гастроентерологични симптоми, които са доста разнообразни и често подобни на тези при други заболявания на храносмилателната система, но въпреки това могат да бъдат групирани в редица синдроми, чиято тежест варира.
Болков синдром: Болка в горната част на корема, която може да бъде пароксизмална или постоянна болка. В една трета от случаите болката е от поясен характер. Болката продължава от няколко часа до няколко дни. Болката се засилва в легнало положение, леко намалява, когато се навежда напред или лежи настрани с крака, притиснати към корема. Те често не зависят от приема на храна, понякога се появяват след вечеря и се засилват вечер. Появата на болка е свързана с повишено налягане в панкреатичните канали, разтягане на панкреасната капсула и дразнене на слънчевия сплит.
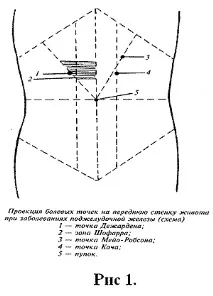
Палпацията на корема се характеризира с болка в холедохопанкреатичната зона (триъгълник на Choffard), епигастралната област и левия хипохондриум. Симптомът на Kach често е положителен (зоната на хиперестезия на кожата в левия хипохондриум, съответно инервацията на VIII торакален сегмент вляво), симптомът на Mayo-Robson (точка на болка в левия костовертебрален ъгъл). Локализацията на точките на панкреаса е показана на фиг. 1 (по данни на Yu.V. Belousov, 2000).
Често се отбелязва симптомът на Grot(намаляване на дебелината на подкожната мастна тъкан! гънки вляво в проекцията на панкреаса). Често се открива симптом на "завой", което прави възможно разграничаването на болката при заболявания на панкреаса от болката, идваща от червата и стомаха.
Литературата описва и редица други много по-редки симптоми на увреждане на панкреаса, които са по-чести в терапевтичната, отколкото в педиатричната практика: Симптом на Кълън: синьо петно в областта на пъпа, причинено от хемоперитонеум Симптом на Търнър: синьо-червено-виолетово или зелено-кафяво оцветяване на страничните части на корема, причинено от разпадането на хемоглобина в тъканите.
Диспептични разстройства: Нарушение на апетита, оригване, гадене, метеоризъм, повишено слюноотделяне. Понякога при обостряне на заболяването има повръщане. Характерни признаци са склонност към запек, редуване на запек с диария, загуба на тегло, както и изразени астеновегетативни прояви.
Тъй като, както беше посочено по-горе, клиничните симптоми на хроничния панкреатит са разнообразни и подобни на тези при други заболявания на храносмилателната система, резултатите от комплексни функционални и инструментални методи на изследване са решаващи при поставянето на диагнозата.
МЕТОДИ ЗА ПАРАКЛИНИЧНА ДИАГНОСТИКА
Биохимичен кръвен тест. Определя се активността на ензимите, произвеждани от панкреаса - амилаза, липаза, фосфолипаза А2, трипсин, еластаза. Обикновено се определя активността на амилазата, която при здрави хора е 2,2-7,0 mg / s l. С обострянеактивността на хроничния панкреатит се увеличава 1,5-3 пъти. Въпреки това, при някои пациенти това увеличение е краткосрочно и следователно не винаги се определя по време на изследването. Нормата на съдържанието на амилаза е 14,6–28,2 g/chl, липазата е 0,3–1,9 U, трипсинът е 98,2–229,6 ng/ml. (Звягин А.А. и др., 2002).
Подчертаваме, че амилазата не може да се счита за специфичен маркер за увреждане на панкреаса, тъй като може да се увеличи при заболявания на слюнчените жлези, белите дробове, черния дроб, гениталиите и бъбреците. Хиперамилаземия възниква при хронична бъбречна недостатъчност, вирусен хепатит, язва на дванадесетопръстника, мезентериална тромбоза и други заболявания. Поради това определянето на общата активност на амилазата в кръвния серум има малка диагностична стойност, особено в случаите, когато нивото му е нормално. При остри лезии на панкреаса нивото на амилазата в кръвния серум достига максимум приблизително 12 часа по-късно, а в урината един ден след началото на заболяването.
Провокативни тестове. В практиката се използват различни панкреатични стимуланти - хормонални чревни стимуланти (секретин панкреозимин), парасимпатикомиметични лекарства (прозерин простигмин), двойно натоварване с глюкоза.
Тест с двойно натоварване с глюкоза. Методът на амилазните криви в отговор на двойно натоварване с глюкоза се основава на факта, че въвеждането на дразнител (глюкоза) предизвиква повишено освобождаване на панкреатичен сок в дванадесетопръстника, като същевременно понижава нивото му в кръвта. Няколко дни преди изследването от диетата се изключват храни, богати на мазнини. Сутрин на детето се дава 10% разтвор на глюкоза в размер на 1 g / kg телесно тегло, но не повече от 50 g на доза. След 1 час той получава подобно натоварванеглюкоза. Активността на амилазата се определя на празен стомах и на всеки 30 минути след натоварване с глюкоза в продължение на 2-3 часа (M.Yu.Denisov, 2001).
Хиперамилаземия може да се появи при първото натоварване с глюкоза или при второто, последвано от намаляване на ензимната активност до края на изследването. И двата варианта на хиперамилаземия се появяват при възпалителни процеси в жлезата.Намаляването на активността на амилазата след двете зареждания с глюкоза показва изчерпване на функционалността на панкреаса.
Прозеринов тест - определяне на съдържанието на амилаза в кръвта след стимулация с прозерин. Методът е насочен към откриване на хиперамилазурия при деца след провокация с прозерин, която причинява нервна стимулация на ацинарните клетки на панкреаса и повишаване на нивото на ензимите. Сутринта на празен стомах пациентът получава първата порция урина в чист стъклен съд.След това се инжектира подкожно 0,05% разтвор на прозерин в размер на 0,1 ml 0,05% разтвор на година от живота на детето, а след 10 години - 1 ml на инжекция. Урината се събира на всеки 30 минути в отделни съдове за 2 ч. Определя се амилазната активност на порции. При здрави хора активността на амилазата в урината след въвеждането на прозерин се увеличава, достигайки максимум след един час, след което намалява до първоначалното ниво до края на 2-ия час.В същото време концентрацията на ензима се увеличава не повече от 2 пъти от първоначалната стойност.
Рентгенов филмов тест - приблизителен метод за определяне на активността на трипсин в изпражненията. При нормална протеолитична активност изпражненията, отложени върху рентгеновия филм, причиняват появата на петна по повърхността му - „просветления“. Липсата на просветления на повърхността на филма в ниски разреждания (1:20 или по-малко показва панкреатична недостатъчност)
Йоден липо тест. Принципът на метода е, чеПоглъщането на йодипол, състоящ се от мастно вещество (липол) и йод, под действието на панкреатичната липаза, се превръща в свободен йод, който се екскретира в урината. За активността на панкреатичната липаза се съди по концентрацията на йод в урината. При недостатъчност на панкреатичната липаза йодът в урината не се открива или се записва само в разреждане 1: 2.
Сондиране на панкреаса. Най-информативният метод за изследване на екзокринната функция на панкреаса е определянето на параметрите на панкреатичната секреция в базалните условия и след въвеждането на различни стимули в дуоденалното съдържание, което се получава с помощта на двуканална сонда. Стимуланти на панкреатичната секреция са 0,5% разтвор на солна киселина, растително масло, глюкоза, прозерин и чревни хормони - секретин и панкреозимин.