Лечение на болков синдром на гръдния кош при деца и юноши
Разглеждат се причините за болки в гърба при деца и юноши. Дадени са клинични примери, подходи за диагностициране на патология на опорно-двигателния апарат, която може да стане основа за бъдещ синдром на болка, и са посочени лечението на пациентите.
Разгледани са причините за болки в гърба при деца и юноши. Бяха представени клинични примери, подходи за диагностика на скелетно-мускулна патология, която може да стане основа за бъдещ синдром на болка, и лечение на пациенти.
- първични, причинени от аномалии в развитието на гръбначния стълб, дизонтогенетични и невромускулни лезии на опорно-двигателния апарат;
- вторичен, възникнал в юношеска възраст като дегенеративно-дистрофични лезии на гръбначния стълб на фона на постурален дисбаланс, възникнал на базата на аномалии в развитието на гръбначния стълб.
Проблемът е в пресечната точка на интересите на лекари от различни специалности - невролози, вертебролози, хиропрактики.
Болката в гръбначния стълб най-често е придружена от наличието на някаква деформация на гръбначния стълб (сколиоза, кифоза, кифосколиоза, спондилоза, спондилолистеза, дегенеративно-дистрофични заболявания на гръбначния стълб). Радикуларната болка, произтичаща от изброената по-горе патология, е изключително разнообразна и води пациента до среща с различни специалисти (невролози, вертебролози, хиропрактики, ортопеди). Болката по гръбначния стълб също може да бъде отражение на патология на различни вътрешни органи, системни заболявания (остеопороза), доброкачествени или злокачествени процеси, неспецифични възпалителни заболявания,предизвикана от травма. Тези видове болка са по-типични за възрастните, но същата болка може да се появи при деца и юноши.
В нашата работа се интересувахме от болката, чийто потенциращ фактор е патологията на опорно-двигателния апарат. Процентът на децата, които се оплакват от болка в областта на шията, в интерскапуларната област, в лумбалната област, нараства всяка година. Често обаче диагнозата се свежда до минимум с тривиална диагноза - остеохондроза, без дори минимални диагностични мерки.
Изследвахме 500 души (деца и юноши на възраст от 5 до 18 години) с болки в гръдния кош. Дизайнът на изследването включва събиране на оплаквания, антропометрично изследване, компютърно-оптична топография (COMOT) на позата, рентгеново изследване, електроневромиография (ENMG).
От 500 прегледани пациенти, броят на пациентите със синдром на остра болка е 79 деца, от които 70 са имали увреждане на гръдния кош (компресионна фрактура), 9 души са страдали от интеркостална невралгия; 421 деца със синдром на хронична болка на фона на остеохондропатия (192 души) и 229 души са имали дегенеративно-дистрофични заболявания на гръбначния стълб (DDSD) (фиг. 1).
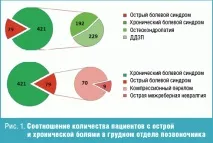
Сред изследваните пациенти болката в гръдния кош е свързана с промяна в биомеханиката на фона на наличието на синдром на „плосък гръб“, наследствена остеохондропатия и компресионна деформация на телата на прешлените с травматичен произход. Всички тези фактори влошиха амортизацията на гръбначния стълб поради нарушение на неговите физиологични извивки.
При редица пациенти това доведе до повишаване на тоничния компонент в мускулите на гърба на ниво различни сегменти (по-често Th3-Th9).По време на прегледа се интересувахме от следните параметри на електроневромиографските параметри:
- наличието на спонтанна тонична активност;
- стойността на мускулната амплитуда (μV);
- симетрия на амплитудните параметри;
- честота на мускулна контракция.
Зависимостта и промяната на тези параметри от вида на позата и етиологията на синдрома на болката са показани в таблицата.

Поради анатомичната структура на гръдния отдел на гръбначния стълб, кифозата, която изпълнява амортисьорна функция, създава натоварване, което е неравномерно разпределено към предните и задните части на тялото на прешлените. Условията на това натоварване допринасят за развитието на промени във формата на тялото на прешлените и играят важна роля в патогенезата на дегенеративните промени с болка. Синдромът на болката ясно се формира в резултат на дразнене на симпатиковите стволове и техните напречни анастомози.
Патологията на гръдния кош може условно да се раздели на вродена и придобита. Независимо от причината, патогенезата на тези процеси има редица общи характеристики:
1) мускулно-тоничен синдром на фона на дисплазия на определени мускулни групи, както и на фона на постурален дисбаланс; 2) изразен неврогенен компонент; 3) вродена или придобита деформация (торакална дисплазия, спондилоартроза на фона на DDSD); 4) изразен лигаментен компонент с развитие на вторични остеофити (спондилоза); 5) нарушение на биомеханиката на гръдния кош на фона на постурален дисбаланс (скъсяване на долния крайник, синдром на наклонения таз); 6) остеохондропатия; 7) компресионни фрактури на гръбначния стълб поради системни заболявания (остеопороза, наследствени заболявания на съединителната тъкан (HHCT)).
Всички тези процеси могат да лежат в основатасиндром на болка в гръдния кош (фиг. 2).

Към днешна дата при пациенти с болка в гръдния кош, възникнала след нараняване, те са със забавен характер поради повишен процент на дизонтогенетични и диспластични прояви в гръбначния стълб в популацията, което съответства на данните от съвременната литература [1].
Децата от изследваната група със синдром на болка се характеризират с хронична болка. В два случая предизвиканият болен синдром на гръдния кош (спондилит, болест на Бехтерев) не провокира синдром на остра болка.
Увреждането на гръдния кош, причинено от болестта на Scheuermann-Mau (остеохондропатия), в някои случаи провокира обостряне на болката с увеличаване на физическата активност.
Нарушаването на стойката е провокатор за появата на болка, тъй като нормалната стойка поддържа големината на завоите на гръбначния стълб в рамките на средните стойности [3].
Позата е положението на торса и главата при стоене, седене и ходене. Определя се от физиологичните извивки на гръбначния стълб, положението на главата спрямо тялото, положението на таза, дължината на долните крайници и положението на стъпалата. В съвременната терминология и литература понятието "поза" е взаимно идентично. Една широко развита наука постурологията е слабо застъпена в българската литература.
Като се има предвид тежестта на физиологичните завои, в зависимост от метода на фиксиране на ставите и позицията на сегментите на позицията на долните крайници, обикновено се предлага да се разграничат четири вида поза [3]:
- симетричен активен тип флексия (характерен за малки деца);
- симетричен активно-пасивен тип с вертикално разположение на тялото и долните крайници(мускулите в този случай са в състояние на постоянно тонично напрежение);
- симетричен екстензор, предимно пасивен тип (напрежение на лигаментния апарат, глезенни стави);
- асиметричен тип (опорният крак е в позиция на удължаване).
Отклоненията от нормалната поза се определят като нарушение на позата, ако според резултатите от задълбочено изследване не се открият заболявания на гръбначния стълб или други части на опорно-двигателния апарат. Следователно нарушението на позата заема междинна позиция между нормата и патологията. Преди се смяташе, че това е функционално разстройство. Анализирайки класификацията на зависимостта на позата и методите за фиксиране на ставите (следователно напрежението на лигаментния апарат), това може да се счита за неблагоприятен фон - етапът на наличие на биологични дефекти или неблагоприятни условия, наречени "предболести". Следователно фиксираните и функционалните нарушения на позата са провокатори на синдрома на болката.
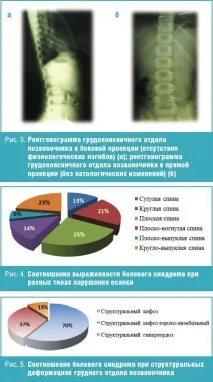
Нарушенията на фиксираната стойка се показват на рентгенови снимки (фиг. 3a, 3b). Пациент L-va, 7 години, оплаква се от болки в гърба. Момичето се занимава професионално с гимнастика. На рентгенографиите всички физиологични извивки на гръбначния стълб отсъстват до възрастта на тяхното задължително формиране. Това постурално разстройство (причинено от слаб мускулен корсет), нарушаващо функционалността, доведе до фиксиран тип постурално разстройство. При пациенти с плосък гръб намаляването на пружиниращата функция на гръбначния стълб допринася за постоянна микротравма на сегментите на движение на гръбначния стълб (както на костите, така и на лигаментния апарат) по време на движение (ходене, бягане, скачане), което води до бърза умора и болка. При нарушение на стойката, част от мускулите, катообикновено отслабена, а другата част е в хипертонус. По този начин се намалява работоспособността на тези мускулни групи и се появяват локални места на мускулен хипертонус, провокиращи появата на структурна патология.
Диспансеризацията на децата в България през 2002 г. показа, че нарушението на стойката е едно от най-често срещаните изменения в опорно-двигателния апарат. Нарушения на позата могат да се развият поради описаните фактори.
Анализирахме синдрома на болката в гръдния кош в зависимост от нарушението на позата в сагиталната равнина.
По-рано отбелязахме, че дългосрочната антифизиологична поза води до постурално напрежение (по-често характерно за деца в училищна възраст). В допълнение, това състояние се среща при деца, занимаващи се със спорт. Трябва да се отбележи, че при функционални вертеброгенни нарушения се образува „порочен кръг“: болката причинява мускулен спазъм, който от своя страна провокира болка. Редица от нашите пациенти имаха синдром на миофасциална болка, който имаше невертеброгенен произход на болката. При прегледа на децата няма морфологични и функционални нарушения в гръбначния стълб, а първичната лезия е в самия мускул. Децата отбелязват изразен спазъм и болезненост на засегнатия мускул с области на уплътняване в него, които се определят чрез палпация.
По наше мнение и във връзка с изследваната група пациенти е по-целесъобразно тази деформация да се разглежда като характер на адаптивен отговор към прогресирането на синдрома на болката и мускулно-тоничен компонент, който стимулира влошаването на деформацията.
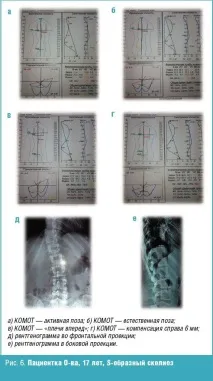
Пациентът O-va, на 17 години, е представен като пример за корекция на синдрома на болката при пациент с вторична болка от вертеброгенен характер на фона на тоничен компонент (фиг. 6a-f).Разкритата патология на гръбначния стълб в гръдната област е потвърдена чрез метода COMT, рентгеново изследване и изследване на ENMG. Тактиката на лечение включва БТА-терапия, последвана от коригиращ комплекс от упражнения за физикална терапия.
Висококачествената диагностика е ключът към успешното откриване на патология на опорно-двигателния апарат, която може да стане основа за бъдещ синдром на болка. Съвременният диагностичен алгоритъм трябва да съответства на неинвазивните методи. Изследванията на статико-динамичното положение на гръбначния стълб и неврофизиологичните параметри на мускулния корсет, които използвахме с апаратите KOMT и ENMG, потвърдиха високата степен на откриване на патологията на гръдния отдел на гръбначния стълб.
Мускулно-тоничният компонент, който се наслагва върху различни патологии на гръбначния стълб и е основната причина за болка, се елиминира ефективно чрез физиотерапия, масаж и въвеждане на ботулинов токсин тип А в тригерни зони, локално спазмодични мускулни групи.
Литература
- Kanner R.M. Тайните на лечението на болката. пер. от английски. М.: Издателство "Бином", 2006. 400 с.
- Andres D.E.J., Cerda-Olmedo G., Valla J.C. et al. Използване на ботулинов токсин при лечение на хронична миофасциална болка // Клиничното списание за болка. 2003 том. 19. № 4. С. 269–275.
- Кашуба В. А. Биомеханика на позата. Изд. "Олимпийска литература", 2003 г. С. 104.
- Swischuk L. E. Спешна образна диагностика на остро болно или ранено дете. В: Гръбначният стълб и гръбначният мозък. 4-то изд. Филаделфия. Па: Липинкот Уилямс и Уилкинс. 2000 г.; 532–587.
- Аксенович Т. И. и др. Механизми на наследяване на болестта на Scheuermann, 2005. N 4. S. 77-88;
- Колесниченко В. А., Мезенцев А. А. Ортопедия, травматология и протезиране. Харков, 1998. N.3.стр. 98–100;
- Иваничев Г. А. Мануална терапия. Казан, 1997. 447 с.
- Trevelyan F. C., Legg S. J. Болки в гърба при деца в училищна възраст – накъде оттук? // Apple Ergon. 2006 г.; 37:45–54.
D. А. Красавина*, Кандидат на медицинските наукиЗ. И. Федотова* О. Р. Орлова**, доктор по медицина, професор
* SPbGMPU на Министерството на здравеопазването на Руската федерация, Санкт Петербург** GBOU VPO Първи Московски държавен медицински университет. I. M. Sechenov Министерство на здравеопазването на Руската федерация, Москва