Миозит - причини, симптоми, диагностика и лечение
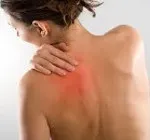
Миозитът е възпалителен процес в скелетните мускули. Може да засегне всеки мускул. Най-характерният общ симптом е локална болка в мускула (или мускулите), усилваща се при движение и палпация. С течение на времето, поради защитното напрежение на мускулите, може да има ограничение в обхвата на движение в ставите. При дълъг курс на някои миозит се наблюдава увеличаване на мускулната слабост, а понякога дори атрофия на засегнатия мускул. Диагнозата се поставя въз основа на оплакванията и резултатите от изследването. Според показанията се предписват допълнителни изследвания. Режимът на лечение се избира индивидуално и зависи от формата на заболяването и причината, която го е причинила.
Главна информация
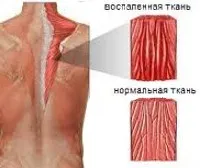
Миозитът е възпалителен процес в една или повече скелетни мускули. Етиологията на заболяването е рядка. Най-често различни инфекции (ARVI, грип, хроничен тонзилит) стават причина за развитието на миозит. В допълнение, миозитът може да възникне при автоимунни заболявания, поради паразитни инфекции, излагане на токсични вещества и др. Заболяването може да възникне както остро, така и хронично. В някои случаи кожата участва в процеса. При определени условия (локална инфекция) е възможно да се развие гноен процес в мускула.
Тежестта на миозита може да варира значително. Най-често срещаният миозит - цервикален и лумбален - поне веднъж в живота се развива при почти всички хора. Често те остават недиагностицирани, тъй като пациентите приемат проявите на миозит като обостряне на цервикална или лумбална остеохондроза. Но има и тежки форми на миозит, които изискват хоспитализация и продължително лечение.
Причини за миозит
Първо място по честота заемат мускулните лезии, причинени от найчести вирусни инфекциозни заболявания (ARVI, грип). По-рядко миозитът възниква при бактериални и гъбични инфекции. Възможно е както директен ефект на микроорганизми върху мускулите, така и развитие на миозит поради действието на токсини.
Системните автоимунни заболявания не са най-честата причина за миозит, но причиняват развитието на най-тежките форми на заболяването. По правило най-тежките мускулни увреждания настъпват при полимиозит, дерматомиозит и болест на Мюнхаймер (myositis ossificans). Други системни заболявания (ревматоиден артрит, склеродермия, системен лупус еритематозус) се характеризират с умерено тежък миозит. Сред паразитните инфекции, които най-често причиняват миозит, са токсоплазмоза, ехинококоза, цистицеркоза и трихинелоза.
Причината за развитието на миозит може да бъде действието на различни токсични вещества, както постоянни, така и относително краткотрайни. Така че токсичният миозит често се развива при алкохолизъм или пристрастяване към кокаин. Нестабилни мускулни увреждания могат да възникнат и при прием на определени лекарства (интерферон алфа, хидроксихлорохин, колхицин, статини и др.). Такива лезии не винаги са възпалителни по природа, следователно, в зависимост от симптомите, те могат да бъдат класифицирани както като миозит, така и като миопатия.
Благоприятно протичащ миозит с лека, по-рядко умерена тежест може да възникне след хипотермия, травма, мускулни крампи или интензивно физическо натоварване (особено при пациенти с нетренирани мускули). Болка, подуване и слабост за няколко часа или няколко дни в последния случай се дължат на малки разкъсвания на мускулната тъкан. В изключително редки случаи, обикновено при екстремни физически натоварвания, е възможно развитие на рабдомиоза - некроза.мускулна тъкан. Рабдомиозата може да възникне и при полимиозит и дерматомиозит.
При хора с определени професии (цигулари, пианисти, компютърни оператори, шофьори и др.) Миозитът може да се развие поради неудобна позиция на тялото и продължително натоварване на определени мускулни групи. Причината за гноен миозит може да бъде открито нараняване с инфекция, фокус на хронична инфекция в тялото или локална инфекция поради лоша хигиена по време на интрамускулни инжекции.
Класификация
Като се има предвид естеството на процеса в хирургията, неврологията, травматолозите и ортопедите разграничават остър, подостър и хроничен миозит, като се има предвид разпространението - локален (ограничен) и дифузен (генерализиран). Освен това има няколко специални форми на миозит:
- Инфекциозен негноен миозит. Среща се при вирусни инфекции (ентеровирусни заболявания, грип), сифилис, бруцелоза и туберкулоза. Придружен от силна мускулна болка и забележима обща слабост.
- Остър гноен миозит. Обикновено това е проява на септикопиемия или усложнение на хроничен гноен процес (например остеомиелит), характеризиращ се с наличие на гнойни и некротични процеси в мускулите. Придружен от локален оток и силна локална болка. Може би повишаване на телесната температура, втрисане и левкоцитоза.
- Миозит при паразитни инфекции. Възниква в резултат на токсико-алергична реакция. Придружен от болка, подуване и мускулно напрежение. Може би неразположение, лека треска, левкоцитоза. Често има вълнообразен ход, поради жизнения цикъл на паразитите.
- Миозит осифициранс. По правило възниква след травма, но може да бъде и вродена.Отличителна черта е отлагането на калциеви соли в съединителната тъкан. Най-често се засягат раменете, бедрата и задните части. Придружен от мускулна слабост, прогресивна мускулна атрофия, мускулно втвърдяване и калцификация. Болката обикновено е лека.
- Полимиозит. Множество мускулни увреждания. Полимиозитът обикновено се развива при системни автоимунни заболявания и е една от най-тежките форми на миозит. Придружен от болка и нарастваща мускулна слабост. В някои случаи при такъв миозит е възможна мускулна атрофия и изчезване на сухожилни рефлекси. При деца може да се комбинира с увреждане на белите дробове, сърцето, кръвоносните съдове и кожата. При мъжете на възраст над 40 години в половината от случаите се отбелязва едновременното образуване на тумори на вътрешните органи.
- Дерматомиозит (болест на Wagner-Unferricht-Hepp, болест на Wagner). Дерматомиозитът е системно заболяване, придружено от увреждане на кожата, скелетната и гладката мускулатура, както и вътрешните органи.
Симптоми на миозит
Най-често локален процес (увреждане на един или повече, но не много мускули) се развива в мускулите на врата, кръста, гърдите и краката. Характерен симптом на миозит е болезнена болка, утежнена от движение и палпация на мускулите и придружена от мускулна слабост. В някои случаи при миозит се наблюдава леко зачервяване (хиперемия) на кожата и леко подуване в засегнатата област. Понякога миозитът се придружава от общи прояви: субфебрилна температура или треска, главоболие и повишаване на броя на левкоцитите в кръвта. При палпация на засегнатия мускул могат да се определят болезнени уплътнения.
Миозитът може да се развие остро или да има първично хронично протичане. Острата форма също може да премине вхроничен. Това обикновено се случва при липса на лечение или при неадекватно лечение. Остър миозит възниква след мускулно напрежение, нараняване или хипотермия. Инфекциозно-токсичният миозит се характеризира с постепенно начало с по-слабо изразени клинични симптоми и първичен хроничен ход.
Хроничният миозит протича вълнообразно. Болката се появява или засилва при продължителни статични натоварвания, промени във времето, хипотермия или пренапрежение. Отбелязва се мускулна слабост. Възможно е ограничаване на движенията (обикновено незначителни) в съседни стави.
Видове миозит
Цервикален и лумбален миозит
Цервикалният миозит е най-честият от всички миозити. Обикновено се развива в резултат на настинка, след мускулно напрежение или дълъг престой в неудобна поза. Придружен от тъпа болка, която често се локализира само от едната страна на шията. Понякога болката се излъчва към задната част на главата, към слепоочието, ухото, рамото или междулопатковия регион. Когато се движи, пациент с миозит щади шията, движенията в шийните прешлени могат да бъдат донякъде ограничени поради болка.
Лумбалният миозит също е доста разпространен. Поради същата локализация на болката, пациентите понякога я бъркат с любмаго, но болката в този случай не е толкова остра, предимно болка, не намалява в покой, увеличава се с движение и натиск върху мускулите на засегнатата област.
Цервикалният миозит и миозитът на лумбалните мускули обикновено трябва да се диференцират с обостряне на остеохондрозата, а лумбалният миозит също с херния на съответния гръбначен стълб. При поставяне на диагнозата се обръща внимание на естеството на болката (болка), повишената болка при палпация на мускулите и наличието или отсъствието на неврологични симптоми. ЗаЗа изясняване на диагнозата може да се направи рентгенова снимка на гръбначния стълб, ЯМР на шията, ядрено-магнитен резонанс на гръбначния стълб или компютърна томография.
Трябва да се има предвид, че понякога постоянната, не твърде интензивна болка в лумбалната област показва бъбречно заболяване. Ето защо, ако възникне такава болка, определено трябва да се консултирате с лекар, така че той да оцени клиничните симптоми, да потвърди или отхвърли диагнозата миозит и, ако е необходимо, да насочи пациента към допълнителни изследвания (тестове за кръв и урина, ултразвук на бъбреците и др.).
Дерматомиозит и полимиозит
Дерматомиозитът принадлежи към групата на системните заболявания на съединителната тъкан. Среща се доста рядко - според чуждестранни изследователи петима души на 1 милион души са болни. Обикновено засяга деца под 15-годишна възраст или хора в зряла възраст (50 и повече години). Среща се два пъти по-често при жените, отколкото при мъжете.
Класическите прояви на такъв миозит се считат за типични симптоми на кожата и мускулите. Има слабост на мускулите на тазовия и раменния пояс, коремните мускули и флексорите на врата. Болните трудно стават от нисък стол, изкачват се по стълби и др. С прогресирането на дерматомиозита за пациента става трудно да държи главата си. В тежки случаи е възможно увреждане на гълтателната и дихателната мускулатура с развитие на дихателна недостатъчност, затруднено преглъщане и промяна в тембъра на гласа. Синдромът на болка при дерматомиозит не винаги е изразен. Има намаляване на мускулната маса. С течение на времето мускулните зони се заменят със съединителна тъкан, развиват се сухожилно-мускулни контрактури.
Отстрани на кожата се наблюдава хелиотропен обрив (червени или лилави обриви по клепачите, понякога по лицето, шията и тялото) и симптомGottron (розови или червени люспести плаки и възли по екстензорната повърхност на малки и средни стави на крайниците). Възможно е също увреждане на белите дробове, сърцето, ставите, стомашно-чревния тракт и нарушения на ендокринната система. Приблизително една четвърт от пациентите имат прояви само от мускулите. В този случай заболяването се нарича полимиозит.
Диагнозата се поставя въз основа на клиничната картина и данните от биохимични и имунологични кръвни изследвания. Може да се извърши мускулна биопсия, за да се потвърди диагнозата. Основата на терапията е глюкокортикоидите. Според показанията се използват цитостатични лекарства (азатиоприн, циклофосфамид, метотрексат), както и лекарства, насочени към поддържане на функциите на вътрешните органи, елиминиране на метаболитни нарушения, подобряване на микроциркулацията и предотвратяване на развитието на усложнения.
Осифициращ миозит
Това не е едно заболяване, а група от заболявания на съединителната тъкан. Характеризира се с образуването на осификационни области в мускулите. Може да възникне вследствие на травма или да е вродена, генетично обусловена. Травматичният осифициращ миозит протича сравнително благоприятно. Засегнати са само мускулите и ставните връзки в областта на нараняване. Лекува се оперативно. Крайният резултат от операцията зависи от местоположението и степента на увреждане.
Прогресивният осифициращ миозит е наследствено заболяване. Започва спонтанно, постепенно обхваща всички мускулни групи. Протичането на миозита е непредсказуемо. Все още не съществува специфична профилактика и лечение. Смъртта при прогресиращ миозит настъпва поради осификация на преглъщането и гръдните мускули. Среща се изключително рядко - 1 случай на 2 милиона души.
Лечение на миозит
Лекари от различни профили се занимават с лечение, изборът на специалист се определя от причината за заболяването. По този начин миозитът на паразитната етиология обикновено се лекува от паразитолози, инфекциозен миозит - от терапевти или специалисти по инфекциозни заболявания, травматичен миозит и миозит, развил се след значително физическо натоварване - от ортопедични травматолози и др. Терапията на миозит включва патогенетични и симптоматични мерки. При бактериална лезия се предписват антибиотици, при паразитна лезия - антихелминтни средства. При миозит, който е следствие от автоимунно заболяване, са показани продължителни курсове на имуносупресори и глюкокортикоиди.
При остър миозит и обостряне на хроничен миозит на пациента се препоръчва почивка на легло и ограничаване на физическата активност. Когато температурата се повиши, се предписват антипиретици. За борба със синдрома на болката се използват аналгетици, за премахване на възпалението - противовъзпалителни лекарства, обикновено от групата на НСПВС (кетопрофен, ибупрофен, диклофенак и др.). При локален миозит затоплящите мехлеми са ефективни. Локалният дразнещ ефект на тези лекарства помага за отпускане на мускулите и намалява интензивността на синдрома на болката. Използва се също масаж (противопоказан при гноен миозит), физиотерапия и лечебна гимнастика. При гноен миозит се извършва отваряне и дренаж на гноен фокус, предписват се антибиотици.