Наследствен панкреатит с автозомно-доминантно унаследяване
Клинична картина
НП често се проявява на възраст 3-5 години. Първоначалните клинични прояви на панкреатит са подобни на клиниката на ОП. Типични са повтарящи се епизоди на коремна болка и диспептични синдроми, с постепенно нарастваща честота и тежест на рецидивите, повишаване на степента на функционална недостатъчност, което в крайна сметка води до развитие на CP. Острата атака на NP не се различава от другите етиологични форми на CP. Въпреки факта, че заболяването е прогресивно, с чести усложнения, тези пациенти се характеризират с късно диагностициране на заболяването. Има втори пик на откриване на 20-25 години, който в повечето случаи съвпада с началото на редовната консумация на алкохол.
Почти 80% от пациентите имат средно две екзацербации годишно с продължителност над 2 дни. Неритмичният характер на екзацербациите предполага наличието на провокиращи фактори (грешки в диетата, приемане на токсични лекарства, обструктивен компонент).
По този начин NP е прогресивно заболяване с чести усложнения и ранно начало, често късна диагноза, образуване на калцификации, развитие на екзокринна и ендокринна недостатъчност, често образуване на псевдокисти, развитие на тромбоза на портала, далака и долната празна вена, кръвоизлив. След 8-10 години 20% от пациентите развиват захарен диабет, 15-20% имат тежка стеаторея. Въпреки началото на заболяването най-често преди 18-годишна възраст, проявата може да настъпи и на 30-годишна възраст. В този случай важна роля играят генетичните изследвания.
Диагностика
Хистологичното изследване разкрива патологични промени, характерни за дретиологични форми. Типично за NP е разширяването на панкреатичните канали, на фона на неизразена фиброза, се отбелязва атрофия на ацинарните клетки, в късния стадий на заболяването е възможна загуба на Лангерхансовите острови (виж Фиг. 3-39, 3-40), в по-голямата част от случаите се открива панкреатолитиаза и панкреатична калцификация (виж Фиг. 3-41).
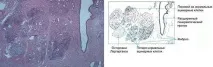
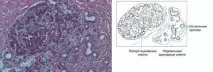
Идентифицирането на NP с традиционни методи е безполезно, тъй като не съществуват морфологични и биохимични маркери. При хистологично изследване патологичните промени при НП не се различават от тези при ЦП, въпреки разликата в етиологичните фактори. Характерно за ЦП е наличието на панкреатолитиаза и калцификация на панкреаса. При ERCP се откриват патогномонични морфологични признаци на заболяването при всички пациенти и в повечето случаи има изразени промени (според класификацията на Кеймбридж).
Липсата на етиологични фактори и случаи на панкреатит в семейството на роднините на пациента позволява да се подозира наследствена форма на панкреатит. Описани са семейства, в които пациентите с ЦП се срещат в продължение на няколко поколения. По този начин,Събирането на фамилна анамнеза е много важно при пациенти с НП, тъй като по-голямата част от пациентите с катионни трипсиногенни генни мутации имат ярко обременена наследствена история. Наистина, мутациите N291 и R122H са изключително редки при пациенти с CP без фамилна анамнеза. Това е от съществено значение за поставяне на диагноза идиопатичен CP при пациенти без надеждна фамилна анамнеза.
Международно епидемиологично проучване, проведено за определяне на относителния риск от развитие на рак на панкреаса при пациенти с НП, установи, че той нараства до 40% до седемдесетгодишна възраст. Рискът от развитие на рак нараства с продължителността на заболяването, като е по-висок при пациенти с унаследяване на панкреатита по бащина линия. Честотата на панкреатогенен рак при пациенти с НП, в зависимост от специфичната мутация, все още не е определена поради малък брой наблюдения.
Към момента няма специфична терапия за НП. При екзацербация тактиката е идентична с тази при ХП - детоксикация, облекчаване на болката. Полиензимната терапия се използва при поискване, предимно като заместителна терапия. Ненаркотичните аналгетици във високи дози най-често се използват за облекчаване на коремна болка, включително при деца, тъй като в момента няма еквивалентна замяна на тези лекарства.
Има няколко работи, посветени на търсенето на нови начини за облекчаване на коремна болка при пациенти с НП, предимно при деца. Добавянето на антиоксидантна терапия (витамини А и Е, селен) може да намали дозировката, продължителността на аналгетиците и продължителността на болковия пристъп.
С развитието на панкреатогенен захарен диабет, въпросът заинсулинова терапия.
Индикация за операция: наличие на псевдокисти, дуоденален или билиарен блок. Ако има опасения за рак на панкреаса, тогава трябва да се извърши ERCP с биопсия на клетки от панкреатичен канал с допълнително цитологично изследване. В изключителни случаи панкреатектомията се разглежда като превантивна мярка, особено при пациенти на възраст над 30 години с атипични клетки.