Опасен ли е херпесът в ранна бременност и как да се лекува
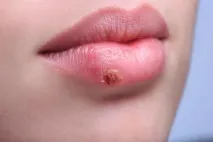
Херпесът в ранна бременност повдига много въпроси за жените: как да се лекува, какво ще се случи с нероденото дете, струва ли си да запазите бременността. Притесненията на жените са напълно разбираеми, но си струва спокойно да разберете дали херпесните вируси заплашват здравето на бебето.
Херпесвируси: видове вируси
Струва си да припомним, че херпесният вирус при повечето хора остава в тялото в латентно състояние, без да се проявява. Една жена може да се зарази в детството, но да не знае за това поради липсата на симптоми. Въпреки това, при променени условия, например с намаляване на имунитета, вирусът може да се прояви под формата на "настинка" на устните или генитален херпес.
Към днешна дата медицината познава 8 вида вирус, 3 от които не са напълно разбрани.
- Херпес симплекс на устните се причинява от вирус тип 1.
- Гениталният херпес се причинява от вирус тип 2.
- Варицелата възниква поради инфекция с вирус тип 3.
В допълнение, инфекциозна мононуклеоза (тип 4) може да се развие поради херпесни вируси. Цитомегаловирусът също принадлежи към семейството на херпесните вируси (тип 5).
Прояви на заболяването
По време на бременност най-често срещаните вируси са тип 1 и 2. В този случай първичната инфекция носи най-голяма опасност за ембриона, тъй като тялото на майката няма антитела, които могат да предпазят плода от инфекция.

Първичен херпеспридружен от треска, слабост, неразположение. Повтарящият се херпес се появява, когато една жена преди това е заразила вируса; може би вече е имала характерни обриви по устните си, но болестта може да бъде и тайна. Вторичният херпес може да бъде идентифициран по наличието на тела в кръвта. Ако антителата отсъстват, тогава заболяването се е появило за първи път.
Гениталната форма на заболяването е придружена от сърбеж, дразнене на лигавиците, обриви в областта на гениталиите. Уринирането става по-често, появяват се неприятни усещания в перинеума и долната част на корема, появява се секрет от гениталиите. Нервната система страда: появяват се главоболие, сънливост, раздразнителност. Втрисането и треската обикновено отшумяват до момента, в който се появят мехури в перинеума. Опасността от заболяването за бременна жена е, че са засегнати не само външните, но и вътрешните полови органи.
Херпесът през първите седмици от бременността може да доведе до спонтанен аборт, но вероятността бременността да продължи според нормалните показатели остава. Вирусът не е индикатор за изкуствено прекъсване на бременността при рецидивиращ характер на заболяването. Основното е да посетите лекар навреме.
Липсата на лечение на генитален херпес може да доведе до смърт на плода или малформации. Най-често новороденото има дефекти в костния скелет, проблеми със зрението (до слепота), сърдечни заболявания, микроцефалия. Ако инфекцията е настъпила по време на бременност, през първите две седмици след раждането детето трябва да бъде внимателно прегледано, тъй като някои признаци не се появяват веднага, а след половин месец.
Диагностика и лечение
При диагностицирането обикновено е достатъчен визуален преглед. Везикулозният обрив трябва да се разграничава от язвите всифилис, но лекарят се справя с определението без затруднения. При необходимост се назначават лабораторни изследвания. Предписва се изследване на имуноглобулини G (IgG): при тези, които са имали това заболяване поне веднъж, антителата ще присъстват в кръвта за цял живот. По време на първичната инфекция се откриват имуноглобулини М. Тази ситуация изисква внимателно медицинско обслужване. Може да се предпише вирусологичен анализ и PCR (генна диагностика). Цезаровото сечение е индикация за активна форма на заболяването непосредствено преди раждането.
Лечението е насочено към потискане на разпространението на вируса, тъй като няма да е възможно да се премахне напълно от тялото. Вътре на пациентите се предписват ацикловир, валацикловир, зовиракс. Както при всяко лечение, антивирусните лекарства се предписват с повишено внимание по време на бременност.

Струва си да се отбележи, че обикновена настинка на устните или рани под носа практически не са опасни, особено ако пациентът периодично страда от мехури по устните преди бременността. Но гениталният херпес, особено когато се появи за първи път, изисква внимателна медицинска помощ.
Мерки за превенция
Смята се, че рискът от заразяване при битова експозиция е нисък. Тази вероятност обаче остава, особено при бременни жени с отслабено тяло. Болният трябва да използва отделни прибори за хранене, кърпи и хигиенни предмети. Целуването със заразен човек е противопоказано за бременна жена, дори докосването на обривите трябва да бъде ограничено.

Заключение
Обобщавайки, струва си да напомним на бъдещите родители за възможните рискове и правилата за безопасност:
- По време на бременност най-безопасното лечение е ацикловир.
- При първична инфекция на гениталната форма може да настъпи спонтанен аборт или избледняване на бременността.
- При хроничен курс лекарствата се предписват систематично, състоянието на лигавиците преди раждането изисква внимателно внимание. В случай на рецидив е показано цезарово сечение.
- Настинката на устните е най-безопасната. Лекува се с мехлеми като крем Fenistil.
- Не трябва да се използват алтернативни методи на лечение. Те обикновено са неефективни.
- Ако никога не сте били заразени с вируса, внимателно планирайте бременността си с Вашия лекар. Хроничният херпес е по-малко опасен: детето е защитено от антителата на майката.
- Преди зачеването и двамата бъдещи родители се изследват, извършва се анализ за имуноглобулини Ig G и Ig M.
- Ако инфекцията е възникнала по време на раждане, планиран ултразвук е показан на 10-14, 20 и 32 седмици.
- Вирусът може да се появи не само на устните или близо до носа, но и на други части на тялото, например на задните части, под гърдите. Поради това се препоръчва внимателна самодиагностика през цялата бременност.
- Ранното откриване на заболяването помага за по-ефективно справяне с болестта. Лечението обикновено започва през втория триместър.
Първичната инфекция понякога води до увреждане на детето, проблеми със зрението и нервната система. След раждането имунодефицитът продължава известно време, тялото на родилката остава отслабено. Трябва антивируснотерапия под лекарско наблюдение.