Симптоми и последствия от микроинсулт, лечение и профилактика
Днес ще говорим за такова явление като микроинсулт, чиито симптоми и последствия не винаги са очевидни, но всъщност са доста опасни. В съвременната медицина няма такава диагноза, но те използват концепцията за инсулт (исхемичен инфаркт) или преходна исхемична атака (TIA), но в ежедневието често чуваме думата микроинсулт, която ще бъде обсъдена по-нататък. Този материал ще бъде полезен както за лекарите, така и за пациентите.
И така, какво е микроинсулт? Нека да разгледаме: Микроинсултът е преходен (с други думи идващ) мозъчно-съдов инцидент. Тоест в този случай се появяват симптоми на инсулт - пареза и парализа на крайниците, нарушена реч, която става неясна (дизартрия), афазия (болният не може да говори), временно помътняване или загуба на съзнание и др. НО симптомите на микроинсулта изчезват в рамките на един ден и в резултат на това диагнозата се поставя от лекарите постфактум, след ден или повече. Моля, имайте предвид, че симптомите на микроинсулт може да продължат само няколко секунди и пациентът дори да не подозира, че е имал ТИА. Нека го кажем така, ако човек има остра слабост, замаяност, ръка или крак „се отнесоха“ и всичко това изчезна след няколко секунди или минути, тогава човекът ще измисли някакво обяснение за това, било то преумора или други причини, но междувременно е претърпял микроинсулт и той повече от всякога трябваше да се консултира с лекар и да насочи всички усилия да предотврати това явление в бъдеще. Обобщавайки, микроинсултът е същият инсулт, но преминаващ за 1 ден и протичащ в по-лека форма.
Причини и предразполагащи фактори за микроинсулт:
- Много фактори допринасят по-специално за развитието на TIAзаболявания на сърдечно-съдовата система, които по правило се развиват заедно с мозъчните нарушения и по този начин образуват порочен кръг.
- Хипертония + хипертонични кризи.
- Атеросклерозата, включително мозъчните съдове, е основната причина за микроинсулт, т.к съдовете се стесняват от атеросклеротични отлагания, кръвният поток се намалява и се развива исхемия (кислородно гладуване) на мозъка. И при пълно запушване на съда се развива клиника на инсулт и смърт на мозъчната тъкан в областта на обтурацията.
- Нарушение на ритъма и проводимостта
- История на инфаркт на миокарда.
- наследствено предразположение.
- Заслужава да се отбележат и такива предпоставки като: наднормено тегло, диабет, липса на физическа активност, тютюнопушене, злоупотреба с алкохол.
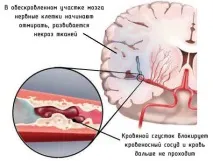
Симптоми и признаци на микроинсулт:
- По-често симптомите на микроинсулта могат да бъдат неспецифични - главоболие и световъртеж.
- Повишена реакция към ярка светлина, силни шумове.
- Понякога може да има повръщане.
- Слабост и намалена чувствителност в крайниците, нарушена координация на движенията.
- Асиметрия на лицето.
- Разстройство на говора.
- Продължителността на неврологичните симптоми е 10-20 минути, веднага тяхната максимална тежест и липса на прогрес.
Лечение и профилактика на микроинсулт:
Първата стъпка е да се обадите на линейка.
Лечението е насочено към нормализиране на кръвообращението, необходимо е възможно най-скоро да се възстанови притока на кръв към частта на мозъка, която изпитва кислороден глад (антитромбоцитни лекарства, антикоагуланти и др.).
Лекарят ще избере лекарствата и дозите и трябва да знаете основните принципиза предотвратяване на това състояние в бъдеще:
- Ежедневно проследяване на кръвното налягане и при необходимост редовен прием на антихипертензивни лекарства (основните изисквания са посоченитук ).
- Контрол и намаляване нивата на холестерола, тоест борим се със съдовата атеросклероза чрез употребата на статини, фибрати и др. (за приемане на лекарства е необходимо да се изследват фракциите на холестерола).
- Контрол на кръвната захар (особено при диабет).
- Нормализиране на теглото.
- Отказ от алкохол и пушене.
- Ежедневни разходки на чист въздух, физическа активност - упражнения с умерена интензивност за 45 минути - 1 час, 4-5 дни в седмицата.
- Промяна на диетата (например преминаването към средиземноморска диета намалява риска от смърт с 50% за 2 години).
- Препоръчвам ви да се придържате към тези принципи, защото болестта е по-лесна за предотвратяване, отколкото за лечение, особено като се има предвид статистиката по-долу.
Да определим риска от развитие на инсулт след TIA (според скалата ABCD-2).
Знаците и критериите ще бъдат дадени по-долу; всеки знак съответства на определен резултат, като сумирате оценките, оценете риска си в колоната "тълкуване на резултатите".
- Ако възрастта Ви е над 60 години – 1 точка.
- Вашето кръвно налягане е над 140/90 mmHg. - 1 точка.
Сега нека оценим симптомите на микроинсулт по точки:
- Едностранна слабост - 2 точки.
- Разстройство на говора без слабост - 1 точка.
- Продължителност на симптомите на TIA:
- Повече от 60 минути – 2 точки
- 10-59 минути - 1 точка.
- Захарен диабет - 1 топка.
Нека да обобщим резултатите и да видим резултатите:
- 6-7 точки - висок риск (рискът от развитие на инсулт през следващите 48 часа е 8,1%).
- 4-5 точки - умерен риск (рискът от развитие на инсулт през следващите 48 часа е 4,1%).
- 0-3 точки - нисък риск (рискът от развитие на инсулт в следващите 48 часа е 1,0% за тези с резултат 2-3 и 0% за тези с резултат 0-1).
Препоръки за лекари и пациенти, преживели микроинсулт:
Препоръчително е всеки пациент, претърпял ТИА, да издаде бележка, в която да посочи отговорите на следните въпроси:
- Какво е микроинсулт?
- Какво причини развитието на TIA?
- Как да избегнем инсулт?
- Какво зависи лично от вас?
- За цялостен преглед и търсене на причините за развитието на микроинсулт, не забравяйте да се консултирате с лекар.
Сега, въз основа на степента на риск, даваме препоръки за пациенти с микроинсулт:
• Пациентите със съмнение за микроинсулт трябва да бъдат приети в болница с остър мозъчно-съдов инцидент, където да се извърши диагностика и спешна помощ.
• Ако се подозира ТИА, спешна КТ или ЯМР на мозъка.
• Препоръчва се спешно съдово изобразяване (ултразвук, CT или MR ангиография) при пациенти с TIA, лек инсулт и спонтанна регресия.
• Всички пациенти с TIA се съветват да преминат ранна клинична оценка, включително оценка на физиологичните параметри, както и рутинни кръвни изследвания.
• 12-канална ЕКГ се препоръчва за всички пациенти с ТИА, както и ЕКГ Холтер мониториране, ако има аритмии и причината за ТИА е неизвестна.
• Пациенти със съмнение за микроинсулт, да се прегледат бързо, за да се оцени рискът от следващ инсулт по скалата ABCD-2.
• С нисък риск от развитие на инсулт споредСкала ABCD-2, пациентите, които са претърпели TIA не по-късно от предходните 72 часа, трябва да бъдат хоспитализирани, ако е невъзможно да се извърши пълно изследване на амбулаторна база.
• Ако рискът от инсулт е нисък според скалата ABCD-2 е необходимо:
- незабавно започнете лечение с аспирин (в началната доза от 300 mg / ден, след това - 100 mg / ден) при липса на сърдечни аритмии;
- извършване на здравна оценка в рамките на 1 седмица от появата на симптомите;
- след потвърждаване на диагнозата да се инициират дейности за вторична профилактика с обсъждане на индивидуалните рискови фактори.
• Пациенти с първоначално нисък риск от инсулт, но нарастваща честота на TIA (два или повече на седмица) трябва да получават същото лечение като пациентите с потвърден висок риск от инсулт по скалата ABCD-2.
• Ако пациентът е с висок риск от инсулт по скалата ABCD-2, пациентът трябва да бъде хоспитализиран и незабавно да започне лечение с аспирин (в начална доза от 300 mg на ден, след това 100 mg на ден) при липса на сърдечни аритмии, да се направи оценка на здравето в рамките на 24 часа след появата на симптомите, при потвърждаване на диагнозата да се започнат мерки за вторична превенция, включително обсъждане на индивидуалните рискови фактори.
• Пациенти, при които съдовото легло на патологията е неясно, трябва незабавно да се подложат на образна диагностика на мозъка.
• Пациенти, които са претърпели TIA, подложени са на васкуларно образно изследване и имат каротидна стеноза от 50-99% според критериите на NASCET или 70-99% според критериите на комбинираната група ECST, трябва да бъдат насочени в рамките на 1 седмица за планирана консултация с неврохирург за операция (каротидна ендартеректомия) в рамките на максимум 2 седмици от началото на симптомите на TIA.
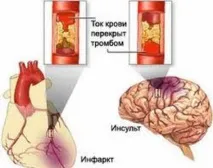
Последствия от микроинсулт:
Последствията от микроинсулт могат да бъдат различни и зависят от много фактори, а именно: навременна помощ, продължителност на исхемията, фон и степен на съпътстващи заболявания, възраст на пациента и много други фактори.
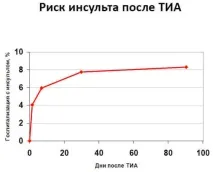
Рискът от исхемичен инсулт след ТИА зависи от естеството и продължителността на симптомите, като абсолютният риск варира от 1% до 15% годишно, а относителният риск нараства 2-5 пъти или повече. Особено рискът от исхемичен инсулт се увеличава в първите дни след TIA. Според голям статистически анализ (10126 души), рискът през първата седмица варира от 0 до 12,8%. Най-нисък е рискът (0,9%) при пациентите, получили специализирана медицинска помощ, а най-висок (11%) е рискът при тези, които не са потърсили медицинска помощ.
Според статистиката на първия ден след микроинсулт приблизително 10% от пациентите развиват инсулт и 20% в рамките на 3 месеца. Около 10% от пациентите, претърпели преходни пристъпи, получават миокарден инфаркт в рамките на една година. Близо 25-30% развиват инсулт през следващите 5-6 години, като неговата тежест, освен всичко изброено, зависи и от честотата на ТИА. Тези числа са променливи.
Още веднъж ви обръщам внимание - пазете здравето си, контролирайте основните показатели и дано здравето ви няма да ви подведе!