Тахикардия при стрес - лечение на сърцето
СЛУЧАЙ НА ИДИОПАТИЧНА СИМПАТОЗАВИСИМА КАМЕРНА ПАРАСИСТОЛИЧНА ТАХИКАРДИЯ НА ФОНА НА ПСИХО-ЕМОЦИОНАЛЕН СТРЕС
психоемоционален стрес, идиопатична камерна тахикардия, бета-блокери, Холтер мониторинг
Представен е случай на идиопатична камерна тахикардия, регистрирана при холтер мониториране, развила се при пациент на фона на стрес, свързан с пътнотранспортно произшествие и последвалото изясняване на обстоятелствата на инцидента.
Значението на психоемоционалния фактор в развитието на камерни аритмии (ВАР) рядко се обсъжда в литературата. В същото време има мнение за причинно-следствената връзка на аритмията с неврози, психопатия или вегетативна дистония [1, 2, 3]. Според P. Reich et al [5] стресовите ситуации, които са физически или емоционален стрес, в 20-30% от случаите предшестват животозастрашаващи VNR. В този случай внезапността, силата на стимула, състоянието на страх, които понижават прага на уязвимост на вентрикуларния миокард с 40-50%, са от особено значение [5].
Аритмогенните механизми на стреса са много сложни и все още не са напълно изяснени. Възможно е стимулирането на симпатоадреналната система да доведе до директен ефект на катехоламините върху миокарда [4, 6, 7, 8], вторият проаритмогенен ефект на хиперадреналемията, по-характерен за исхемичната VNR, се медиира от хипокалиемия, феномен, наречен "стресова хипокалиемия" [5].
Известно е, че отговорът на стресова ситуация до голяма степен се определя от личностните характеристики на пациента, както и от характеристиките на автономната нервна система (ВНС), която е връзката между ЦНС и сърцето [9, 10, 11].
Към днешна дата няма правилни и адекватни психологически стрес тестове,провокиране на аритмия, което може да се използва в кардиологичната практика; има малко работи относно влиянието на стреса върху неисхемичните камерни аритмии, препоръчва се само използването на елементи от психотерапията в съвременните подходи за лечение на хора с камерна дисфункция. Информацията от анамнезата на пациентите за предразполагащите фактори за появата на аритмия е по-субективна и лекарят преценява психологическите характеристики на пациента само по лично впечатление при общуване с него.
Холтер мониторинг (HM) е единственият метод, който може да обективизира съществуващите ритъмни нарушения в естествени условия, като същевременно става възможно неволно „провокиране“ на аритмия, както и да отговори на много въпроси, които стоят пред лекаря, като например поносимостта на психологическия стрес в съвременния, пълен със „стрес“ живот. Един клиничен случай от нашата практика е най-добрата илюстрация на тази ситуация.
През последните две години, поради вентрикуларен парасистол, наблюдавахме пациент С., 37 години, амбулаторно. Пациентката беше обезпокоена от чести смущения в работата на сърцето, които тя субективно не понасяше добре. Тя многократно се обръща към различни кардиолози, но липсата на ефект от терапията я кара да не се доверява на лекарите и я принуждава да продължи да търси причината за аритмията и по-ефективно лекарство. Подробният преглед на пациента не разкрива патология на сърдечно-съдовата система и други органи. Беше обърнато внимание на безпокойството, подозрителността и недоверието. Тя отказа да се консултира с психотерапевт и да направи ендокардно електрофизиологично изследване, което й беше предложено. Единствената идентифицирана патология е многократно възпроизводима с повтарящи се HM и VEM, симпатико-зависимикласическа единична и сдвоена камерна парасистолия.
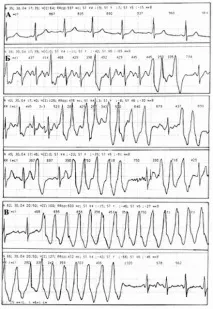
Фиг. 1. ХМ фрагменти: А - 4 минути преди инцидента, Б - по време на инцидента, С - по време на престоя на пациента в КАТ.
Фрагмент А (17.30) съответства на момента, в който пациентката се вози в нова чужда кола, управлявана от нейния личен шофьор. В 17.30 на ЕКГ ритмичен синусов ритъм със сърдечна честота 64 за 1 мин. Тя се чувстваше доста комфортно до момента, в който колата й се сблъска с идваща на кръстовището.
Фрагмент B (17.39-17.46) съответства на автомобилна катастрофа. При сърдечна честота 136 за 1 минута се регистрира зона на парасистолна тригеминия, преход към пароксизмална постоянно повтаряща се VT с честота около 150 за 1 минута. Вследствие на инцидента са нанесени материални щети само по автомобила, няма пострадали хора, седящи в колата. В интервала от време до 20.50 на фона на умерена синусова тахикардия се записват единични камерни ектопични комплекси с различни преектопични интервали.
На пациента са предписани малки дози b-блокери в комбинация с дневен транквилизатор - грандаксин. Освен това бяха дадени настойчиви препоръки за консултация с психотерапевт и при неефективност на терапията да се реши въпросът за евентуална радиочестотна аблация на ектопичния камерен център съвместно с кардиохирурзи.
По този начин анализът на резултатите от HM помогна да се установи диагнозата идиопатична камерна тахикардия и разкри, че в допълнение към преобладаването на симпатиковата връзка на ANS, характеристиките на централната нервна система също играят важна роля в появата и прогресията на VNR.
1. Губачев Ю.М. Йовлев Б.В. Корвасарски Б.Д. и др.. Емоционален стрес в условията на норма и патология на човек.-L. Медицина, 1976.-223 с.
2. Маколкин В.И.Аббакумов С.А. Диагностични критерии за функционално сърдечно заболяване // Клин. мед.-1980.-Т.58.-№ 9.-С. 36-40.
3. Уейн А.М. Каменецкая Б.И. Хаспекова Н.Б. и др.. Сърдечен ритъм при сърдечно-съдови заболявания с невротичен характер // Кардиология.-1987.-Т.27.-№ 9.-С. 85-89.
4. Вихърт А.М. Ципленкова В.Г. Велишева Л.С. Фината структура на човешкия миокард по време на внезапна смърт // Внезапна смърт.- Vilnius: Moslas, 1984.- P.85-95)
5. Кушаковски M.S. Аритмии на сърцето. СПб. Фолио, 1998.-1-640.
6. Verrier R.L. Механизми на поведенчески индуцирани аритмии// Circulation.-1987.- Vol.76.- Suppl.-Pt.2.-P.1-48
7. Lown B. Внезапна сърдечна смърт: биоповеденческа перспектива// Circulation.- 1987.- Vol.76.- Suppl.-Pt.2,-№1.-P. 1-186-1-196.
8. Бродски М.А. Сато Д.А. Изери Л.И. и др. Вентрикуларна тахиаритмия, свързана с психологически стрес. Ролята на симпатиковата нервна система// JAMA.-1987.-Vol.257.-No. 15.-P.2064-2067.
9. Майерсън Ф.З. Системи за ограничаване на стреса и проблемът за защита срещу аритмии // Кардиология.-1987.-№ 7.-с.5-12.
11. Школникова M.N. Животозастрашаващи аритмии при деца. Москва. 1999, 230 с.
Тахикардията може да доведе до сърдечен арест

Сърцебиене може да се появи при почти всеки. Възприема се като напълно нормална реакция на организма. Но винаги ли е така?
Лекарите предупреждават да не се пренебрегва тахикардията. В някои случаи тя е сигнал за доста сериозни проблеми с тялото. Още по-внимателно е необходимо да се лекува тахикардия при деца. В крайна сметка тя може да говори за миокардни дефекти, патологии на щитовидната жлеза. В същото време самото дете не осъзнава какво се случва със сърцето му.
Как да различим физиологичната тахикардия отнеобичаен пулс? И защо може да се появи дори при напълно здрав човек?
Причини за тахикардия
Сърдечният мускул е много податлив на промени в хомеостазата в тялото. Той се адаптира към всякакви промени и осигурява поддържането на много функции на тялото чрез компенсаторни реакции. Една от тези реакции е тахикардия. При анемия, загуба на кръв, хипоксия сърдечната честота се увеличава, за да се ускори притока на кръв през тялото, за да се осигурят на тъканите необходимото количество хранителни вещества и кислород. При емоционален стрес, вълнение, тахикардия е следствие от освобождаването на адреналин и други хормони на стрес или радост в кръвта. При повишени температури на тялото и околната среда се наблюдава и увеличаване на броя на сърдечните контракции. Много лекарства (и дори сърдечни гликозиди), отрови, токсини от ендогенен произход действат върху централната нервна система и причиняват тахикардия от централен произход, те също могат да действат директно върху миокарда, стимулирайки синусовия възел. Тахикардия често се наблюдава при хормонален дисбаланс (на фона на бременност, менопауза, орални контрацептиви, тиреотоксикоза). При децата тахикардията може да бъде напълно физиологична, но понякога е показателна за аномалии на миокарда, вирусни инфекции, заболявания на щитовидната жлеза и дори левкемия.
Опасности от сърцебиене
Тахикардията може да бъде много опасна сама по себе си. С увеличаване на броя на сърдечните удари до максимум сърцето не може да си почине и да се възстанови напълно. Има исхемия, натрупване на метаболитни продукти в клетките. Може да има признаци на ангина пекторис. На фона на тахикардия може да възникне сърдечна недостатъчност. Като последствиесърдечна недостатъчност настъпва кислороден глад на тъканите, церебрална исхемия, и това може да доведе до припадък. Загубата на съзнание с тахикардия не е толкова рядка. Такова състояние може да възникне навсякъде, включително на височина, по време на плуване, по време на шофиране. Внезапната загуба на съзнание може да доведе до нараняване и дори смърт. В същото време, по време на атака на тахикардия, вероятността от кръвен съсирек във вентрикулите се увеличава. Това значително увеличава риска от тромбоемболизъм, исхемичен инсулт. Особено опасна е камерната тахикардия. На неговия фон може да се развие вентрикуларна фибрилация и да настъпи сърдечен арест. Ето защо съмнителните пристъпи на тахикардия изискват спешна медицинска помощ за установяване на причината.
тахикардия
Тахикардията е прекалено ускорен сърдечен ритъм, който обикновено се нарича сърдечна честота над 90 удара в минута. Може да се появи при всеки здрав човек при големи физически натоварвания, стрес, вълнение, висока температура. В такива случаи тахикардията е свързана с освобождаването на адреналин и се счита за естествена, необходима на тялото. Може да бъде и проява на всякакви заболявания, които не са свързани със сърдечни заболявания и се срещат при пациенти с патология на щитовидната жлеза, при пациенти с недостатъчна белодробна функция и др. По този начин тахикардията може да бъде или самостоятелно заболяване, или проява на заболявания на сърдечно-съдовата система.
Синусовата тахикардия е явление, при което ускореният сърдечен ритъм е резултат от някакви външни причини – физическа активност, стрес и други заболявания. В повечето случаи не се изисква намеса на кардиолог, основното е да се идентифицира причината. Ако това е естествена тахикардия или увеличение, причинено отне сърдечно заболяване, необходимо е преди всичко да се лекува това, което го причинява. Следователно в този случай е необходимо да се изследва цялото тяло (функция на щитовидната жлеза и др.)
Суправентрикуларна и камерна тахикардия
Има два вида тахикардия, които вече са свързани с нарушения на сърдечния ритъм (аритмии) - това са суправентрикуларна и камерна тахикардия.
Суправентрикуларната тахикардия може да бъде както независимо заболяване, дължащо се на нарушение в структурата на сърцето, проявяващо се с пристъпи на прекомерно чести ритъм, така и следствие от други заболявания, най-често свързани с увреждане на сърцето. В този случай неравномерният ритъм се формира на нивото на предсърдията, а не над нивото на вентрикулите.
Вентрикуларната тахикардия е вид аритмия, при която източникът на повишен ритъм се намира във вентрикулите на сърцето. Лекарите наричат този тип сърдечен ритъм сериозно нарушение на сърдечния ритъм. Вентрикуларната тахикардия може да бъде вродена аномалия (в детството могат да се появят генетични заболявания с нейното проявление). Може да бъде и следствие от увреждане на сърдечния мускул, предимно коронарна болест на сърцето или кардиомиопатия. Независимо от причината, камерната тахикардия винаги е опасна, тъй като може да причини нарушение на ритъма и внезапно спиране на сърцето.
Лечението на тахикардия е насочено към нейното елиминиране, подобряване на благосъстоянието и състоянието на пациента. За това могат да се използват лекарства, тъй като при някои пациенти това е достатъчно, например, за коригиране на кръвното налягане (то се нормализира и сърдечният ритъм се забавя). Ако тахикардията е изразена, с очевидни атаки, тогава най-често се поставя въпросът за операцията на радиочестотна аблация. Това е модерен метод на лечение, който позволява не само да се отървете от аритмията, но ие изгодно от икономическа гледна точка (продължителното използване на скъпи лекарства е по-скъпо от извършването на радиочестотна аблация).
При камерна тахикардия има ясни критерии за оценка на риска от смърт при пациентите. Ако пациентът има висок риск от аритмична смърт, тогава при неговото лечение на първо място се поставя въпросът за имплантиране на устройство, което предотвратява сърдечния арест - кардиовертер-дефибрилатор. В случай на нарушение на ритъма, той може или да облекчи камерната тахикардия с поредица от импулси, или при пълно прекъсване на ритъма да възстанови синусовия ритъм с електрически разряд.