Автоимунен тиреоидит - причини, симптоми, диагностика и лечение
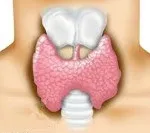
Автоимунният тиреоидит (АИТ)е хронично възпаление на тиреоидната тъкан, което има автоимунен генезис и е свързано с увреждане и разрушаване на фоликулите и фоликулните клетки на жлезата. В типичните случаи автоимунният тиреоидит протича безсимптомно, само понякога придружен от увеличение на щитовидната жлеза. Диагнозата на автоимунния тиреоидит се извършва, като се вземат предвид резултатите от клинични изследвания, ултразвук на щитовидната жлеза, данни от хистологично изследване на материала, получен в резултат на биопсия с фина игла. Лечението на автоимунен тиреоидит се извършва от ендокринолози. Състои се в коригиране на хормонопродуциращата функция на щитовидната жлеза и потискане на автоимунните процеси.
Главна информация
Автоимунният тиреоидит (АИТ)е хронично възпаление на тиреоидната тъкан, което има автоимунен генезис и е свързано с увреждане и разрушаване на фоликулите и фоликулните клетки на жлезата. Автоимунният тиреоидит представлява 20-30% от всички заболявания на щитовидната жлеза. При жените AIT се среща 15-20 пъти по-често, отколкото при мъжете, което се свързва с нарушение на Х-хромозомата и с ефекта на естрогените върху лимфоидната система. Пациентите с автоимунен тиреоидит обикновено са на възраст между 40 и 50 години, въпреки че наскоро заболяването се наблюдава при млади възрастни и деца.
Класификация на автоимунен тиреоидит
Автоимунният тиреоидит включва група от заболявания, които имат същата природа.
- Хроничен автоимунен тиреоидит(лимфоматозен, лимфоцитен тиреоидит, остарял - гуша на Хашимото) се развива в резултат на прогресивна инфилтрация на Т-лимфоцити в паренхима на жлезата, увеличаване на броя на антителата към клетките и води до постепенно унищожаванещитовидната жлеза. В резултат на нарушение на структурата и функцията на щитовидната жлеза е възможно развитие на първичен хипотиреоидизъм (намаляване на нивото на тиреоидните хормони). Хроничният AIT има генетичен характер, може да се прояви под формата на семейни форми, да се комбинира с други автоимунни заболявания.
- Следродилният тиреоидите най-честият и най-проучваният. Причината за него е прекомерното реактивиране на имунната система на организма след естественото й потискане по време на бременност. При съществуващо предразположение това може да доведе до развитие на деструктивен автоимунен тиреоидит.
- Безболезненият тиреоидите аналог на следродилния тиреоидит, но появата му не е свързана с бременността, причините за него са неизвестни.
- Цитокин-индуциран тиреоидитможе да възникне по време на лечение с интерферонови препарати при пациенти с хепатит С и кръвни заболявания.
Такива варианти на автоимунен тиреоидит, като следродилен, безболезнен и индуциран от цитокини, са сходни във фазата на процесите, протичащи в щитовидната жлеза. В началния етап се развива деструктивна тиреотоксикоза, която впоследствие се превръща в преходен хипотиреоидизъм, в повечето случаи завършващ с възстановяване на функцията на щитовидната жлеза.
При всички автоимунни тиреоидити могат да се разграничат следните фази:
Автоимунният тиреоидит може да бъде монофазен (да има само тиреотоксична или само хипотироидна фаза).
Според клиничните прояви и промените в размера на щитовидната жлеза, автоимунният тиреоидит се разделя на форми:
- Латентно(има само имунологични признаци, няма клинични симптоми). Жлеза с нормален размер или леко увеличена (1-2 градуса), без уплътнения, функциониражлезите не са нарушени, понякога могат да се наблюдават умерени симптоми на тиреотоксикоза или хипотиреоидизъм.
- Хипертрофичен(придружен от увеличаване на размера на щитовидната жлеза (гуша), чести умерени прояви на хипотиреоидизъм или тиреотоксикоза). Може да има равномерно увеличение на щитовидната жлеза в целия обем (дифузна форма) или да се наблюдава образуване на възли (нодуларна форма), понякога комбинация от дифузна и нодуларна форма. Хипертрофичната форма на автоимунния тиреоидит може да бъде придружена от тиреотоксикоза в началния стадий на заболяването, но обикновено функцията на щитовидната жлеза е запазена или намалена. С напредване на автоимунния процес в тъканта на щитовидната жлеза състоянието се влошава, функцията на щитовидната жлеза намалява и се развива хипотиреоидизъм.
- Атрофичен(размерът на щитовидната жлеза е нормален или намален, според клиничните симптоми - хипотиреоидизъм). По-често се наблюдава при възрастни хора, а при млади хора - при излагане на радиоактивно облъчване. Най-тежката форма на автоимунен тиреоидит, поради масивното разрушаване на тироцитите, функцията на щитовидната жлеза е рязко намалена.
Причини за автоимунен тиреоидит
Дори при наследствено предразположение, развитието на автоимунен тиреоидит изисква допълнителни неблагоприятни провокиращи фактори:
- прехвърлени остри респираторни вирусни заболявания;
- огнища на хронична инфекция (на палатинните сливици, в синусите на носа, кариозни зъби);
- екология, излишък на йод, хлор и флуорни съединения в околната среда, храна и вода (засяга активността на лимфоцитите);
- продължителна неконтролирана употреба на лекарства (йодсъдържащи лекарства, хормонални лекарства);
- излагане на радиация, продължително излагане на слънце;
- травматични ситуации (болест или смърт на близки, загуба на работа, негодувание и разочарование).
Симптоми на автоимунен тиреоидит
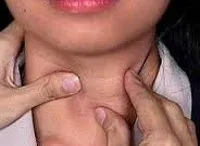
Повечето случаи на хроничен автоимунен тиреоидит (в еутироидната фаза и фазата на субклиничен хипотиреоидизъм) са безсимптомни за дълго време. Щитовидната жлеза не е увеличена, безболезнена при палпация, функцията на жлезата е нормална. Много рядко може да се установи увеличаване на размера на щитовидната жлеза (гуша), пациентът се оплаква от дискомфорт в щитовидната жлеза (усещане за натиск, кома в гърлото), лесна умора, слабост, болки в ставите.
Клиничната картина на тиреотоксикозата при автоимунен тиреоидит обикновено се наблюдава в първите години от развитието на заболяването, е преходна и тъй като функциониращата тъкан на щитовидната жлеза атрофира, преминава за известно време в еутироидната фаза и след това в хипотиреоидизма.
Следродилният тиреоидит обикновено се проявява с лека тиреотоксикоза на 14-та седмица след раждането. В повечето случаи има умора, обща слабост, загуба на тегло. Понякога тиреотоксикозата е значително изразена (тахикардия, усещане за топлина, прекомерно изпотяване, тремор на крайниците, емоционална лабилност, безсъние). Хипотироидната фаза на автоимунния тиреоидит се появява на 19-та седмица след раждането. В някои случаи се комбинира със следродилна депресия.
Безболезненият (тих) тиреоидит се изразява в лека, често субклинична тиреотоксикоза. Индуцираният от цитокини тиреоидит също обикновено не е придружен от тежка тиреотоксикоза или хипотиреоидизъм.
Диагностика на автоимунен тиреоидит
Преди появата на хипотиреоидизъм е доста трудно да се диагностицира AIT. Ендокринолозите установяват диагнозата автоимунен тиреоидит по клинични данниснимка, лабораторни данни. Наличието на автоимунни заболявания в други членове на семейството потвърждава вероятността от автоимунен тиреоидит.
Лабораторните изследвания за автоимунен тиреоидит включват:
- общ кръвен тест- определя се увеличение на броя на лимфоцитите
- имунограма- характеризира се с наличие на антитела към тиреоглобулин, тиреопероксидаза, втори колоиден антиген, антитела към тиреоидни хормони на щитовидната жлеза
- определяне на Т3 и Т4(общ и свободен), серумни нива на TSH. Повишаването на нивото на TSH с нормално съдържание на Т4 показва субклиничен хипотиреоидизъм, повишеното ниво на TSH с намалена концентрация на Т4 показва клиничен хипотиреоидизъм
- Ехография на щитовидна жлеза- показва увеличение или намаляване на размера на жлезата, промяна в структурата. Резултатите от това изследване допълват клиничната картина и други лабораторни данни.
- тънкоиглена биопсия на щитовидната жлеза- ви позволява да идентифицирате голям брой лимфоцити и други клетки, характерни за автоимунния тиреоидит. Прилага се при наличие на данни за евентуално злокачествено израждане на възлова формация на щитовидната жлеза.
Критериите за диагностициране на автоимунен тиреоидит са:
- повишени нива на циркулиращи антитела към щитовидната жлеза (AT-TPO);
- ултразвуково откриване на хипоехогенност на щитовидната жлеза;
- признаци на първичен хипотиреоидизъм.
При липса на поне един от тези критерии диагнозата автоимунен тиреоидит е само вероятностна. Тъй като повишените нива на TPO-Ab или хипоехогенността на щитовидната жлеза сами по себе си не доказват автоимунен тиреоидит, това не едава възможност за точна диагноза. Лечението е показано на пациента само в хипотироидната фаза, така че обикновено няма спешна нужда от диагностика в еутироидната фаза.
Лечение на автоимунен тиреоидит
Специфична терапия за автоимунен тиреоидит не е разработена. Въпреки съвременния напредък в медицината, ендокринологията все още не разполага с ефективни и безопасни методи за коригиране на автоимунната патология на щитовидната жлеза, при която процесът да не прогресира до хипотиреоидизъм.
В случай на тиреотоксична фаза на автоимунен тиреоидит не се препоръчва назначаването на лекарства, които потискат функцията на щитовидната жлеза - тиреостатици (тиамазол, карбимазол, пропилтиоурацил), тъй като в този процес няма хиперфункция на щитовидната жлеза. При тежки симптоми на сърдечно-съдови нарушения се използват бета-блокери.
При прояви на хипотиреоидизъм индивидуално се предписва заместителна терапия с тиреоидни хормонални препарати от хормони на щитовидната жлеза - левотироксин (L-тироксин). Извършва се под контрола на клиничната картина и съдържанието на TSH в кръвния серум.
Глюкокортикоидите (преднизолон) са показани само при едновременно протичане на автоимунен тиреоидит с подостър тиреоидит, който често се наблюдава през есенно-зимния период. За намаляване на титъра на автоантитела се използват нестероидни противовъзпалителни средства: индометацин, диклофенак. Те също така използват лекарства за корекция на имунитета, витамини, адаптогени. При хипертрофия на щитовидната жлеза и тежка компресия на медиастиналните органи от нея се извършва хирургично лечение.
Прогнозата за развитие на автоимунен тиреоидит е задоволителна. С навременното лечение процесът на разрушаване и намаляване на функцията на щитовидната жлеза може да бъде значително забавен и постигнат.дългосрочна ремисия на заболяването. Задоволителното здраве и нормалното представяне на пациентите в някои случаи продължават повече от 15 години, въпреки появата на краткосрочни екзацербации на AIT.
Автоимунният тиреоидит и повишеният титър на антителата срещу тиреопероксидазата (AT-TPO) трябва да се считат за рискови фактори за бъдещ хипотиреоидизъм. В случай на следродилен тиреоидит, вероятността от рецидив след следващата бременност при жените е 70%. Около 25-30% от жените с следродилен тиреоидит по-късно имат хроничен автоимунен тиреоидит с преход към персистиращ хипотиреоидизъм.
Предотвратяване
Ако се открие автоимунен тиреоидит без нарушена функция на щитовидната жлеза, е необходимо да се наблюдава пациентът, за да се открият и своевременно да се компенсират проявите на хипотиреоидизъм възможно най-скоро.
Жените, които са носители на Ab-TPO без промени във функцията на щитовидната жлеза, са изложени на риск от развитие на хипотиреоидизъм в случай на бременност. Ето защо е необходимо да се следи състоянието и функцията на щитовидната жлеза както в началото на бременността, така и след раждането.