ХИБ-МЕНИНГИТ клиника, диагностика и лечение, #01-02
Менингитът от Haemophilus influenzae тип B или HIB менингитът е на трето място по честота в етиологичната структура на бактериалния менингит, вариращ от 5 до 25% от случаите. Във възрастовата група
Менингитът от Haemophilus influenzae тип B или HIB менингитът е на трето място по честота в етиологичната структура на бактериалния менингит, вариращ от 5 до 25% от случаите. Във възрастовата група до 4-5 години тази форма на менингит заема второ място (от 10 до 50% от случаите). В Москва при деца под 5-годишна възраст HIB менингитът представлява 15% от всички случаи на бактериален менингит.
Въпреки значителното място, което HIB менингитът заема в детската инфекциозна патология, почти няма работи, посветени на патогенезата на патогена, патогенезата и клиничните характеристики на тази форма на заболяването. Публикациите за клиничните аспекти на HIB менингита се основават на малък брой наблюдения и като правило не дават представа за клиничните и патогенетичните характеристики на HIB менингита.
Нашият доклад се основава на анализ на историите на случаите на 89 пациенти с HIB менингит, 71 от които са били лекувани в CIB № 2, 17 в други болници в Москва. Наблюденията обхващат периода от 1994 до 2001 г. Като групи за сравнение са използвани историите на 150 пациенти с менингококов менингит, 51 с пневмококов менингит и 29 пациенти с менингит с ентеровирусна етиология.
Диагнозата HIB менингит е потвърдена при 22 пациенти след изолиране на културата на патогена от CSF или кръв, при останалите 22 пациенти чрез латекс аглутинация. При 45 пациенти диагнозата е потвърдена както бактериологично, така и чрез латекс аглутинация.
Както се вижда от табл. 1, HIB менингитът е заболяванеранна и по-млада детска възраст, като повече от 11% от случаите са деца от първите 6 месеца от живота (започвайки от 9 дни), което показва липсата или недостатъчността на вродения имунитет. От друга страна, фактът, че при деца над 4 години, принадлежащи към най-уязвимата епидемиологично възрастова група, заболеваемостта рязко спада, може да се обясни както с формирането на придобит имунитет (при деца, преболедували различни форми на HIB инфекция), така и с възрастовите анатомо-физиологични особености на децата от по-младите възрастови групи.
От четирите наблюдавани от нас пациенти на възраст над 8 години, едно дете има обременен преморбиден фон (ексудативна диатеза, множество остри респираторни инфекции); две деца на 9 години са боледували от гноен менингит и то с различна етиология три или четири пъти, което позволява да се предположи наличието на анатомичен дефект, най-вероятно Spina bifida; очевидно възрастна жена е претърпяла нараняване на черепа, страдала е от назална ликворея и също многократно е страдала от гноен менингит с различна етиология.
HIB-менингитът протича в тежка форма при 88,6% от пациентите, при 12 пациенти протичането на заболяването е продължително (повече от 2 месеца) или вълнообразно. Починали са 6 пациенти (6,7%).
От данните в табл. 2 следва, че една от важните причини за смъртността е хоспитализацията в неосновни болници. Това се отнася не само за пациенти с HIB менингит, но и за пациенти с други невроинфекции.
Друга причина е обременен преморбиден фон: усложнена бременност и раждане, недоносеност, органично увреждане на централната нервна система и други фактори.
Третата причина е късно диагностициране и късно хоспитализация. Четвъртата е ирационална терапия. Представяме типичен случай.
Пациент У. от Дома за сираци. Възраст - 1 година 3 месеца. се разболя27.02.97 г., лекуван в сиропиталището за остри респираторни инфекции, последния ден получи ампицилин. На 4-ия ден от заболяването състоянието се влошава и пациентът с диагноза остри респираторни вирусни инфекции, пневмония е хоспитализиран в Детска инфекциозна болница № 12, където получава пеницилин. На 2-ия ден след хоспитализацията състоянието се влошава, появяват се повръщане, мускулен тремор, изпъкнал фонтанел. При пункция се получава гнойна цереброспинална течност; пациентът е преместен в CIB № 2 на 6-ия ден от заболяването. Състоянието при постъпване е изключително тежко. При повторна лумбална пункция се потвърждава диагнозата гноен менингит, усложнен от оток-подуване на мозъка. Придружаващо заболяване - болест на Даун, хипотрофия 3-та степен. Продължава лечението с пеницилин, провежда се интензивна патогенетична терапия. Състоянието на пациента се стабилизира, но на 3-ия ден отново се влошава. Наблюдавани са хипертермия, конвулсии, загуба на съзнание. На 3-ия ден от лечението е изолирана HIB култура от CSF и кръв, пеницилинът е заменен с хлорамфеникол, но на 5-ия ден от лечението пациентът е починал. В деня на смъртта бяха получени резултатите от определянето на чувствителността на изолираната култура: резистентна към левомицетин и пеницилин, чувствителна към цефотаксим.
Патологоанатомична диагноза: гноен менингит, причинен от Haemophilus influenzae, мозъчен оток, дребноогнищна пневмония. Съпътстващи усложнения: случайна трансформация на тимуса от 3-та степен, болест на Даун, недохранване от 3-та степен, хидроцефалия.
Този случай илюстрира основните причини за смъртност: късна диагноза, тежък преморбиден фон, неадекватна антибиотична терапия. Въпреки това, поради рационалната патогенетична терапия, смъртта настъпва само след 5 дни, докато в неосновните болници всички пациенти умират в рамките на един ден, което, съдейки по историите на заболяването, отчасти се дължи нас недостатъчно адекватна патогенетична терапия. Ако сравним смъртността при гноен менингит с различни етиологии за същия период от време в условията на една медицинска институция (CHI № 2), тогава с HIB менингит е 2,8%, с менингококов менингит - 6%, а с пневмококов менингит - 17%, т.е. по отношение на прогнозата за живота, HIB менингитът протича най-доброкачествено. В същото време 8,5% от децата са изписани със загуба на слуха, 13,4% с атаксия и други остатъчни явления.
Както може да се види от горната история на случая, HIB менингитът често се появява на неблагоприятен преморбиден фон, отбелязан при 72% от пациентите. В повечето случаи (62%) са отбелязани тежки органични лезии на ЦНС с хипертония и конвулсивни синдроми, забавяне на развитието, парези и др. При пациенти с пневмококов и менингококов менингит спектърът на фоновите заболявания е напълно различен, лезиите на ЦНС представляват съответно 12% и 3%. Освен това лезиите на ЦНС при пневмококов менингит са с травматичен произход. Чести остри респираторни инфекции са наблюдавани при 52% от пациентите.
Началото на заболяването при пациенти с HIB менингит е остро, но появата на ясни клинични симптоми на менингит често се предшества от лека треска с продължителност от 1-2 до 5-7 дни, придружена от катарални симптоми от горните дихателни пътища. ARVI, пневмония, катарален отит, синузит първоначално са диагностицирани при 51% от пациентите. При 6,8% от пациентите треската е придружена от диспептични симптоми, те са диагностицирани с остра чревна инфекция.
Поражението на дихателните пътища е характерна проява на HIB инфекцията и се различава от тези при менингококови и пневмококови инфекции. Липсата на признаци на менингит в ранните стадии на заболяването, както и подценяването на такивасимптоми, като многократно повръщане, конвулсивна готовност, летаргия, сънливост, причиняват относително късна хоспитализация на пациентите.
Така че, като цяло, средната продължителност на хоспитализацията е 3,1 ± 0,17 дни (за пневмококов менингит - 3,5 ± 0,21 дни, за менингококов - 1,8 ± 0,16).
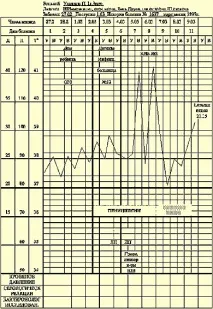
Сроковете на хоспитализация на пациентите (Таблица 3), насочени директно към КИБ № 2, са 2,3 дни, т.е. те са значително по-кратки. Естествено, това се отнася за децата с най-ярката клиника. Повече от половината деца са преместени в КИБ № 2 от други болници или са били лекувани в тях, повечето от тях са имали проблеми с диагнозата. Ако хоспитализацията през първите два дни от заболяването условно се признае за навременна, тогава може да се отбележи, че 67,4%, т.е. 2/3 от пациентите, са били хоспитализирани в специализираната болница през тези периоди, докато само 21,8% от пациентите са били приети в други болници. По този начин проблемите с диагностицирането на HIB менингит водят до значително по-късна хоспитализация на пациенти, отколкото при менингококов менингит. Условията за хоспитализация се отразяват не само на резултата от заболяването, но и на продължителността на лечението. При хоспитализираните през първите два дни той е 25 ± 0,3 дни, след 3-ия ден - 32,5 ± 1,3 дни (p 3, B - 0,8% o. R-tion Pandi ++. В цитонамазката 91% неутрален и 9% лимфен. Общ кръвен тест: Hb - 100, Er. - 3,9, L - 14,2, n - 30, C - 40 , L - 27, M - 3, ESR - 48.
От постъпването е проведена антибиотична терапия с левомицетин сукцинат 100 mg/kg.
На 20 август е получено бактериологично потвърждение на диагнозата. HIB, чувствителен към левомицетин, е изолиран от кръвта. Като се има предвид продължаващата треска, интоксикация, развитие на конвулсивен синдром, повишаване на левкоцитозата в кръвта до 25 хиляди, устойчиви патологични промени в цереброспиналната течност, имашеЛевомицетинът беше заменен с Лонгоцеф (100 mg/kg на ден). Температурата се нормализира на 10-ия ден от лечението с Longocef, церебралните и огнищните симптоми регресират. Конвулсиите не се повториха. Лумбалната пункция на 29 август и 8 септември установи лимфоцитна плеоцитоза. В бъдеще състоянието беше задоволително, изписан у дома на 15.09.
Изследване на 16 октомври: цитоза - 21, белтък - 0,3 g/l, цитонамазка - 100% лимфоцити.
Този случай илюстрира характеристиките на хода на HIB менингит (късна поява на менингеални симптоми, продължителна треска на фона на ефективна антибиотична терапия и недостатъчна ефективност на лечението с левомицетин, въпреки чувствителността на изолирания HIB щам към него).