Повдигане на синусите
Повдигане на синусите. Какво е това и защо е необходимо?
В списъка на услугите на стоматологичните клиники операцията за повдигане на синусите е доста често срещана днес, но не всички пациенти знаят какво причинява нарастващата популярност на тази процедура и за какво става дума.
Защо се нуждаем от операция за повдигане на синусите в стоматологията
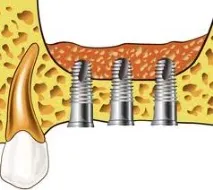
Синус лифтингът е операция, чиято същност е повдигане на дъното на максиларния синус. Необходимостта от промяна на позицията му възниква, когато става въпрос за имплантиране на зъби в страничните части на горната челюст. Не без причина зъболекарите смятат тази област за най-проблемната: обемът на костта в тази област при много пациенти е недостатъчен за поставяне на импланти, а разхлабената пореста структура на костната тъкан често не позволява да се надяваме на положителни резултати от имплантирането. Според прегледите на повдигането на синусите, след операцията инсталираните импланти надеждно се вкореняват дори в такива трудни зони, което гарантира надеждно възстановяване на зъбите на пациентите. Следователно основният недостатък на процедурата е само фактът, че цената на повдигането на синусите увеличава и без това значителните разходи за имплантиране.
Илюстрация за повдигане на синусите
Видове повдигане на синусите
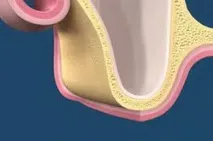
Затворен синус лифтинг По-щадяща операция е затвореният синус лифтинг, който е препоръчително да се извършва, ако височината на костта на мястото на предлагания имплант е повече от 4 mm. В съответствие с тази техника инсталирането на импланта и повдигането на дъното на синусите става едновременно чрез малък разрез на венеца, който се извършва от хирурга, за да се разкрие костното легло.
Илюстрация за повдигане на затворен синус
Отворен синус лифтинг Ако височината на алвеоларния гребен е по-малка от 4 mm, отвореният синус лифтинг е методът на избор. За извършването й се пробиват пробиви в стената на синуса с помощта на борера, след което ограничената от перфорацията зона се пробива със специален инструмент и полученото пространство се запълва с костен материал. В някои случаи едновременно с поставянето на импланта може да се извърши отворена операция за повдигане на синусите, но по-често имплантирането се извършва след като проблемната зона е зараснала, т.е. след 4-6 месеца, а понякога и по-късно.
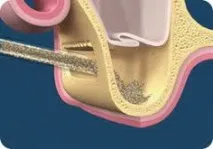
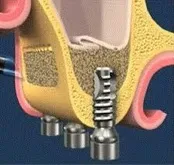
Фигура 1. Оголване на алвеоларния процес с отворен синус лифтинг Фигура 2. Оформя се достъп до максиларния синус, въвеждане на остеопластичен материал. Фигура 3 Поставяне на имплант след лифтинг на синусите
Какви са възможните усложнения след синус лифтинг
Тази операция е овладяна от зъболекарите отдавна и методите за нейното изпълнение непрекъснато се подобряват, така че днес практически няма усложнения след повдигане на синусите, извършено в професионална клиника. Разбира се, самият пациент, който е претърпял такава операция, трябва да следва препоръките на лекаря: избягвайте физическо претоварване, пътуване със самолет, гмуркане, временно изключване на твърда храна от диетата, ограничаване на пушенето и дори по-добре? изоставете го напълно. Трябва да се изясни, че леко подуване след повдигане на синусите се счита за нормално, но ако 2-3 дни след операцията подуването не спада, а се увеличава, на мястото на разреза се появява болка, кървене, гноен секрет, тогава това дава основание да се подозира развитието на такива усложнения като синузит, ороантрална фистула, отхвърляне на импланта и др. Подобни последствиясинус лифтинг се елиминират чрез антибиотична терапия и хирургична корекция.
Колко струва повдигането на синусите
Цените, посочени в ценоразписите на клиниките, обикновено са ориентировъчни и лекарят определя точната цена на повдигането на синусите след подробен преглед на пациента.
Линк към тази статия: http://www.stomport.ru/article_show_id_434
Показания и противопоказания за поставяне на импланти
За успешна и дългосрочна рехабилитация на устната кухина чрез поставяне на зъбни импланти е абсолютно необходимо да се изготви план за лечение. Всеки пациент, за когото терапията с импланти се счита за възможна, се нуждае от внимателно претегляне на показанията и противопоказанията, което е една от най-важните стъпки при изготвянето на план за лечение (Blanchaert 1998). Следователно имплантологът трябва да има изчерпателни познания за показанията и противопоказанията за използване на импланти.
Общи и медицински аспекти Преди каквато и да е стоматологична или хирургична интервенция трябва да се снеме анамнеза на пациента. Информацията за предишни или настоящи заболявания, операции и лекарства помага да се идентифицират така наречените „рискови пациенти“. При съмнение трябва да се направи консултация със семейния лекар или специалист за допълнително изясняване на ситуацията. Обща предпоставка за използването на импланти е способността на тялото на пациента да заздравява нормално, без смущения, рани. В допълнение, имплантите не трябва да се поставят, докато не завърши растежа на челюстната кост (Cronin et al. 1994; Thilander et al. 1994). Имплантите могат да бъдат поставени преди завършване на растежа на костта, ако има специални показания, например по ортодонтски причини (Bergendal et al.1996 г.; Wehrbein и др. 1996).
Таблицата по-долу представя две групи общи медицински противопоказания: рискови фактори и високорискови фактори.
Фактори с висок риск
- Тежки системни заболявания като ревматоиден артрит или нарушения на костната структура, например остеомалация или остеопсатироза (Osteogenesis imperfecta - osteogenesis imperfecta, така наречената "стъклена кост") се считат за високорискови фактори. Обратно, наличието на остеопороза не е противопоказание за използването на зъбни импланти (Baxter & Fattore 1993; Dao et al. 1993).
- Пациенти с потисната имунна система - в резултат на вирусна инфекция (HIV) или терапия с определени лекарства (кортикостероиди, онкологична химиотерапия или други имуносупресивни средства) - показват ясно отслабване на способността за заздравяване на рани и неадекватен отговор на имунната система.
- Злоупотребяващите с алкохол и наркотици и пациентите с психиатрични и психични разстройства са ненадеждни по отношение на спазването на режима на лечение, грижата за имплантите и спазването на следоперативното проследяване (пациентът не сътрудничи) (Hogenius et al. 1992).
Рискови фактори
- Лъчевата терапия може да доведе до съдова фиброза и тромбоза с последваща тъканна деструкция и развитие на хронични, нелечими рани (Epstein et al. 1997; Wong et al. 1997). Следователно облъчената кост при използване на имплант трябва да се разглежда като рисков фактор. След лъчева терапия се препоръчва да се изчака определен период от време (Esser & Wagner 1997; Jisander et al. 1997; Granstroem & Tjellstroem 1997).
- Тежките форми на диабета, особено юношеския диабет (тип 1), се разглеждатрискови фактори, но на пациенти с добре контролиран диабет тип 2 не трябва да се отказва терапия с импланти (Shernoff et al. 1994; Oikarinen et al. 1995).
- Склонността към кървене при хеморагична диатеза или предизвикани от лекарства нарушения на кръвосъсирването също трябва да се считат за рискови фактори за терапия с импланти.
- Доказано е, че тежкото пушене има отрицателен ефект върху дългосрочната прогноза на зъбните импланти (Bain & Moy 1993; Gorman et al. 1994; Haas et al. 1996; Lindquist et al. 1996).
Местни аспекти Местните предпоставки за поставяне на импланти обикновено включват липсата на инфекциозни заболявания на стоматогенната система и видимото здраво състояние на костта на мястото на имплантиране. Местните противопоказания включват временни противопоказания и местни рискови фактори.
Противопоказания
Сериозни терапевтични проблеми, нарушен костен метаболизъм, заболявания с неконтролирано кървене, липса на сътрудничество и мотивация от страна на пациента, злоупотреба с наркотици или алкохол, психоза, дълготрайни рефрактерни функционални разстройства, ксеростомия (сухота в устата), намалена имунна защита, периодична употреба на стероиди при заболявания, алергична реакция към титан, неконтролирани ендокринни заболявания.
Относителни противопоказания Предишно облъчена кост, захарен диабет, лекарствена антикоагулация/хеморагична диатеза, бруксизъм, парафункционални навици, неблагоприятни анатомични пропорции на костите, злоупотреба с тютюн, неконтролиран пародонтит, заболявания на темпорамандибуларната става, лечими патологични заболявания на челюстта ипромени в устната лигавица, бременност, лоша устна хигиена.
Местни противопоказания Недостатъчен костен обем и/или незадоволително качество на костта, остатъци от зъбни корени на предвиденото място за имплантиране.
Временни противопоказания Недостатъчният костен обем на мястото на имплантиране сега се счита само за временно противопоказание, тъй като са разработени много методи за костна реконструкция, които могат да се използват за структуриране на алвеоларния ръб преди или по време на имплантиране (Buser et al. 1994; Buser et al. 1996; von Arx et al. 1998; von Arx & Kurt 1998). Нелекуваният пародонтит трябва да се лекува преди да се пристъпи към терапия с импланти. Пародонталното лечение и подходящите практики за орална грижа трябва да изключват възможна кръстосана инфекция на мястото на имплантиране от зъби с периодонтит (Mombelli & Lang 1992; Mefferi 1993; Mombelli 1993; Cune & de Putter 1996; Gouvoussis et al. 1997). Остатъците от корен също са временно противопоказание и трябва да бъдат отстранени преди поставянето на импланта. В специални случаи коренът на зъба може незабавно да бъде заменен с имплант. Всяка инфекция или патологично състояние на костта и меките тъкани, разположени над нея, трябва да бъдат лекувани навреме с подходящи методи преди поставяне на импланти.
Местни рискови фактори Ерозивните заболявания или заболяванията с образуване на мехури на устната лигавица, като пемфигоид, са местни противопоказания за поставяне на зъбни импланти поради техния автоимунен произход. Те обикновено изискват локална или системна имуносупресивна терапия (Weinberg et al. 1997). Ксеростомия (сухота в устата) може да бъдесе причинява от дългосрочна лекарствена терапия или автоимунно заболяване и често се диагностицира при по-възрастни пациенти (Wu & Ship 1993; Navazesh et al. 1996). Слюнката съдържа активни антимикробни елементи и има почистващ ефект. Следователно намаленото слюноотделяне се счита за локален рисков фактор. Бруксизмът (нощно скърцане със зъби) без съмнение е свързан с повишен риск от повреда на импланта, като фрактура на импланта или загуба на остеоинтеграция (Perel 1994; Rangert et al. 1995). Информирано съгласие Пациентът може да даде съгласие за предложено лечение с имплант само ако следните теми са били подробно обяснени предварително: Алтернативи на лечение: Може да има няколко терапевтични възможности за справяне с определен зъбен проблем. Основата за решението за използване на зъбни импланти при орална рехабилитация трябва да бъде внимателна оценка на всички възможни алтернативи на лечение. Риск от имплантиране: всяка хирургична процедура носи определен риск под формата на локални усложнения или нежелани системни странични ефекти. Локалните усложнения включват увреждане на съседни анатомични структури (нерви, кръвоносни съдове, зъби, параназални синуси). Пациентът трябва също така да бъде информиран за възможността от незабавни или забавени постоперативни усложнения (дехисценция [дехисценция на рана] или хиперплазия на меките тъкани; периимплантит; фрактура на импланта, поддържана от имплант протеза или част от тях) (Ellies 1992; Weyant 1994; Mordenfeld et al. 1997). Дългосрочна прогноза: Въз основа на дългосрочните резултати от клиничните проучвания, имплантологът може да оцени дългосрочната прогноза на определена имплантна система и да информира пациентите за нея(Buser et al. 1997; Fritz 1997).