Преглед на лекарствата за анестезия в стоматологията
Повече от вековна практика за използване на специални средства за намаляване или пълно премахване на чувствителността към болка при лечението на дентални пациенти доведе до появата на голям брой различни анестетици. Средствата за локална анестезия имат както общи характеристики (принцип на действие, фармакологични пътища в организма), така и големи различия, които определят показанията за употреба.
Преди да преминете към по-подробно разглеждане на свойствата на всеки анестетик, е необходимо да разберете как въвеждането на тези вещества напълно облекчава болката при пациента.
Как действа анестезията: механизъм на действие
Всички локални анестетици имат едно общо нещо: всички те са химически съединения, които могат да блокират нервната проводимост. как става това
За да разберете как действа анестезията върху нервния ствол, трябва да разберете как протича нормалното предаване на нервите. В нормално състояние всички нервни клетки и техните израстъци имат клетъчни мембрани, които са способни на селективна пропускливост за различни, различно заредени йони от околната интерстициална течност, както и за освобождаване на някои йони от клетката навън. Когато терминалният нервен рецептор се стимулира, голям брой положително заредени натриеви йони се движат през така наречените натриеви йонни канали. Това води до промяна в заряда на клетъчната мембрана (деполяризация), в резултат на което се генерира нервен импулс. Този процес протича последователно във всяка секция на нервната клетка, така че импулсът се насочва и насочва с висока скорост.
Лекарствата за анестезия променят пропускливостта на натрияканали, предотвратяващи деполяризацията на клетъчната мембрана, възникването и провеждането на нервен импулс. Количеството на натрий в клетката и извън нея се изравнява и клетката не може да бъде възбудена, въпреки постоянното стимулиране на крайните рецептори. Основното "оръжие" на болкоуспокояващите е блокадата на калциевите канали, които играят решаваща роля в натриевата проводимост.
Строго погледнато, много фармакологични препарати и природни вещества от различни химични групи имат способността да променят заряда на мембраната на нервните клетки. Но анестетиците се различават по едно решаващо качество: те временно блокират провеждането на нервния сигнал. След разграждането на химикала, функционирането на нерва напълно се връща към нормалното. И тъй като анестезията е временна, тя може лесно да се използва в медицината.
Лекарствата за анестезия имат блокиращ ефект върху различни видове нервни влакна. Наблюдавано е, че тънките нерви се поддават по-лесно на действието си, отколкото по-дебелите стволове, а немиелинизираните процеси са по-лесни за „изключване“ в сравнение с миелинизираните.
Инжектираният обем анестетик не остава дълго време на мястото на инжектиране. Обилното кръвоснабдяване и лимфоснабдяване на лицево-челюстната област води до доста бързо отстраняване на анестетика в кръвта и лимфните канали. Ето защо днес много лекарства се използват в комбинация с вазоконстриктор - вазоконстриктор, синтетичен аналог на надбъбречни или хипофизни хормони, поради което абсорбцията на лекарството е по-бавна, а ефективността и продължителността на действие се увеличават.
По-нататъшната съдба на упойката зависи от това към коя химична група принадлежи. Естерите се използват в стоматологията(естери) и амиди. Естерните аналгетични разтвори се разграждат в кръвната плазма от специални ензими - естерази, а амидните съединения се разрушават в черния дроб. Екскрецията и на двете се извършва от бъбреците.
I. Анестезия на естерната група
Няма толкова много анестетични лекарства, свързани с естери: новокаин, дикаин и анестезин. След въвеждането им в тъканите на тялото незабавно започва разпадането под формата на хидролиза. Процесът протича директно в тъканите и в кръвта, като в плазмата е 10 пъти по-бърз. Продуктите от разпадането на естерните анестетици се екскретират главно в урината, някои от тях претърпяват биотрансформация в черния дроб. Когато се разрушат, новообразуваните химични съединения имат специален ефект върху тялото: намаляване на възбудимостта на миокарда, моторната кора на мозъка и периферните холин-зависими системи, блокада на автономните ганглии и намаляване на синтеза на ацетилхолин.
Първата анестезия в света - новокаин
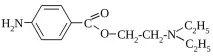
В чиста форма представлява бял кристален прах, разтворим във вода. Разтворът на лекарството се извършва на водна основа, която първоначално има индекс на рН 6, стерилизира се за половин час при температура от 100 градуса. Хидролизата в алкална среда е бърза, в кисела е много по-лоша. Дългосрочното съхранение на разтвора води до неговото подкисляване.
След 5-10 минути след въвеждането на разтвора започва анестезията. Novocain може да действа различно време, в зависимост от характеристиките на въвеждането и мястото на анестезията. При интрапулпална анестезия без използване на вазоконстриктор продължителността на действие е 2 минути, при анестезия на меките тъкани без вазоконстриктор - 15-30 минути, с вазоконстриктор - 30-40 минути. Лекарството не е подходящо за приложение, тъй като има лошопропускливост през кожата и лигавиците. Наличието на адреналин в разтвора също влияе върху максимално допустимата доза на приложение: без адреналин е възможно да се прилага разтвор в размер на 8 mg / kg телесно тегло, с вазоконстриктор, съотношението се повишава до 15 mg / kg телесно тегло.
Анестезията с новокаин е доста опасна и токсична локална анестезия. Препаратите на базата на новокаин имат сериозен отрицателен ефект - най-силният вазодилатиращ ефект сред всички анестетични лекарства. При предозиране или неправилно приложение това често води до припадък и колапс на пациента, наблюдава се понижаване на кръвното налягане. Особено опасно е случайното инжектиране на разтвор във вената - в този случай токсичният ефект се увеличава 10 пъти.
Друг негативен ефект е високият риск от алергична реакция, която носи такава анестезия. Новокаинът е производно на пара-аминобензоената киселина (PABA). По време на хидролитичното разлагане лекарството образува молекули на киселина и диетиламиноетанол. Именно PABA води до свръхчувствителност на организма. Въпреки факта, че днес анестезия с новокаин практически не се извършва в стоматологията, опасността от такава алергия остава: съвременните анестетици съдържат метилпарабен като консервант, който е много подобен по структура на PABA и води до синтеза на подходящи алергични антитела. Следователно, ако пациентът има анамнеза за алергия към новокаин, трябва да се използват анестетици без метилпарабен.
Друго отрицателно взаимодействие е свързано с пара-аминобензоената киселина. PABA е подобна на част от молекулата на сулфонамида, следователно, с новокаинова анестезия, употребата на сулфонамиди трябва да бъде спряна, тъй като антибактериалният ефект на последния е значително намален. Отвъд лошотолекарствени взаимодействия със сулфонамиди, новокаин влошава ефекта на диуретиците. Атропинът повишава аналгетичния ефект на новокаина, а салицилатите го отслабват.
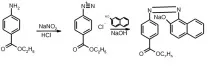
Химическата структура на анестезина е PABA етилов естер. Физически представлява бял прах, горчив на вкус, без мирис. За разлика от новокаина, той е слабо разтворим във вода, но показва добра разтворимост в алкохол. Предлага се под формата на прахове, мехлеми.
Анестезинът има специфичен обхват - с негова помощ е показано разнообразно приложение на анестезия в стоматологията (лекарствата, подходящи за него, трябва да проникват добре през кожата и съответно лигавиците и да показват добра разтворимост в мазнини). Лекарства на базата на анестезин анестезират термични изгаряния на лицево-челюстната област от I и II степен за облекчаване на възпалителния процес. Използва се само при възрастни, максималната единична доза от лекарството е 0,5 g, не повече от 1,5 g могат да се прилагат на пациента на ден.
Противопоказание за употребата на анестезин е термично изгаряне от III степен и рани без повърхностен епидермален слой.
Физически това е бял кристален прах без мирис, който лесно се разтваря във воден или алкохолен разтвор.
Изключително токсичен анестетик, токсичността на разтворите на дикаин надвишава два пъти тази на разтвор на кокаин, а разтворът на новокаин - 10 пъти. В същото време демонстрира мощен аналгетичен ефект.
Основната индикация за употребата на дикаин е локална анестезия. Препаратите на основата на дикаин - тетракаин, медикаин, интеркаин - имат концентрация 1-2% и осигуряват ефективно обезболяване след повърхностно приложение за 1-2 минути. Дикаин може да се използва вкомбинация с вазоконстриктор, на 1 ml анестетик трябва да бъде не повече от 1 капка разтвор на адреналин хидрохлорид в концентрация 0,1%.
Местният анестетик за повърхностна анестезия дикаин е противопоказан при: генерализирано тежко състояние на пациента, възраст до 10 години, недостатъчна обработка на инструментите и наличие на алкални остатъци върху него (анестетикът се утаява при контакт с алкали).
Максималната възможна доза за възрастни пациенти е 3 ml 1% разтвор. Деца над 10 години могат да въвеждат не повече от 1-2 ml 0,5-1% разтвор.