Рамон Гомез Меда, Мареке Буено "Регенерация на гингивалната папила и лигавицата в областта на междинната част на моста"
Доктор по дентална медицина, частна практика (пародонтология и ортопедична дентална медицина) (Леон, Испания)
Доктор по дентална медицина, частна практика (пародонтология) (Понтеведра, Испания); Доцент в Университета на Сантяго де Компостела
За да изглежда възстановяването естествено и възстановените зъби да изпълняват правилно функцията си, е необходимо да се вземе предвид структурата на венците, вида на устните и лицето на пациента като цяло. Налична е мукогингивална хирургия за лечение на рецесия на венците.
Интерденталната папила е областта на венците между два съседни зъба. Той не само изпълнява функцията на биологична бариера, която защитава структурите на пародонта, но и играе важна роля при формирането на естетичен външен вид. Липсата на междузъбни гингивални папили може да доведе до проблеми с произношението, както и до задържане на хранителни остатъци в междузъбните пространства.
При загубата на междузъбната гингивална папила регенерацията й е доста трудна. В денталната практика са известни само няколко такива случая. В същото време нито един от докладите не съдържа информация за методи, които позволяват възстановяването на гингивалната папила. Този доклад описва хирургичния метод за реконструкция на лигавицата и папилата в понтичната област при наличие на костен дефицит.
Пациентка на 45 години постъпи в клиниката за лечение на пародонтална патология. Оплака се от подвижността на двата горни централни резеца. Пациентката искаше да възстанови външния си вид, както и да премахне пародонталната патология. Централните резци са с подвижност 3-та степен, дълбочината на джобовете по време на сондирането е 10 mm и 8 mm. В областта на десния страничен резец също се установи пародонтален джоб с дълбочина 10 мм в комбинация свертикален костен дефект, който показва дефицит на костна тъкан под гингивалната папила (фиг. 1 а, б).
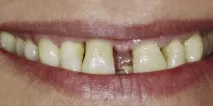
Фиг. 1а. Рецесия, открита от вестибуларната страна на зъби 11 и 12.
Фиг. 1б. Рецесия, открита от вестибуларната страна на зъби 11 и 12.
Открит е и джоб с дълбочина 7 мм в областта на 22 зъба.
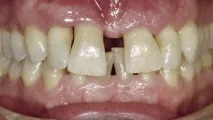
При събиране на анамнеза не са открити алергии, съпътстващи заболявания или лоши навици. На пациента е определен клас 1 по скалата на ASA. Няколко седмици преди операцията пациентът е обучен за орална хигиена, освен това са отстранени субгингивални отлагания и са почистени кореновите повърхности. След отстраняване на гранулационна тъкан в областта на гингивалната папила в областта на 12-ти зъб се установява рецесия на меките тъкани на височина 3 мм. В съответствие с класификацията на Милър, тя получи клас III. От вестибуларна страна, в областта на зъби 11 и 12, също се установява рецесия на меките тъкани на височина 2 mm (фиг. 2).
Фиг. 2. Вертикален дефект и III клас подвижност на зъби 11 и 21.
Поради загуба на кост около двата централни резеца е взето решение за премахването им (Фиг. 3).
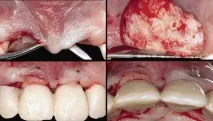
Фиг. 3а — г. Първата голяма съединителнотъканна присадка е използвана в областта на междинната част на моста за защита на интеринцизалната папила. Уверихме се, че временната протеза не упражнява прекомерен натиск върху присадката.
При усмивка венците на пациента са били частично открити (не повече от една трета от дължината на коронарната част). В същото време цветът на гингивалната лигавица е разнороден. Направени са снимки, рентгенови снимки, алгинатни отпечатъци и мастикография. Базиран на цифровианализ на снимки, направени са диагностични модели, които след това са поставени в артикулатора. След това на пациента бяха предложени възможности за лечение. Мостът, поддържан от зъби, е най-подходящата опция за заместване на липсващи зъби, особено като алтернатива на сложната вертикално направлявана костна регенерация, която би изисквала чести прегледи и стриктно спазване от страна на пациента. Използването на такава протеза е по-малко рисково от поставянето на протеза с имплант, ако костта и меките тъкани не присъстват в достатъчно количество. Пациентът е с високо социокултурно ниво и естетически предпочитания. Имайки предвид други лични фактори, по-специално местоживеенето на пациента, бяхме принудени да изберем най-бързото, ефективно и надеждно решение. При първите три посещения при хигиениста пациентката плачеше. Предвид нейната емоционална нестабилност, ние се отказахме от цялостен терапевтичен подход, за да намалим риска от психологическа травма и евентуален провал. След разясняване на съществуващия проблем на пациентката, тя се съгласи с отстраняване на два централни резеца, корекция на венците в областта на междинната част на моста, както и на гингивалната папила с няколко съединителнотъканни присадки. На същия ден след подходяща подготовка на кучешки зъби и странични резци е поставена временна неподвижна протеза. Шийката на зъб 12 е подготвена по подходящ начин за евентуална бъдеща мекотъканна реконструкция. Наложи се ендодонтско лечение на страничните резци. Бяха направени силиконови отпечатъци, за да се създаде втора, по-точна, дълготрайна временна протеза и да се преоцени товаклиничен случай от биологична, функционална и естетична гледна точка. Четири седмици по-късно беше открита рецесия на меките тъкани поради костна резорбция от вестибуларната страна на алвеоларния процес на горната челюст.
Първо беше използвана голяма съединителнотъканна присадка (фиг. 4).
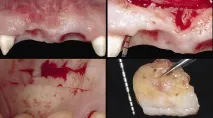
Фиг. 4 а — г. След втория етап от операцията е увеличен обемът на тъканта в областта на десния централен резец и папилата между него и страничния резец.
С помощта на няколко мекотъканни разреза е оформен тунел в областта на междинната част на мостовата протеза (фиг. 4). Използван е найлонов шев 6-0 за фиксиране на присадката. Уверихме се, че временната протеза не упражнява прекомерен натиск върху присадката (фиг. 4). След това направиха почивка за 4 месеца. В края на периода се установява увеличение на обема на меките тъкани, което все още остава недостатъчно (фиг. 5).
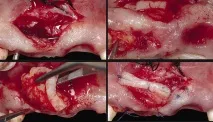
Фиг. 5a — d. Присадката на съединителната тъкан беше поставена с помощта на тунелен подход след френектомия.
Имахме нужда от повече тъкан в областта на десния централен резец и папилата между 11 и 12 зъби. Дълбочината на джоба при сондиране е 7 mm (фиг. 5). Като се има предвид загубата на 3–4 mm папилна тъкан, можем да заключим, че вероятната дълбочина на сондиране е 10 mm с 5 mm костен дефект на нивото на папилата. След това се пристъпи към втората фаза на оперативната интервенция (фиг. 5). Предоперативното състояние на интерденталната папила се определя по класификацията на Norland и Tarnow [16]. Интерденталната папила, вестибуларната и палатиналната гингива бяха анестезирани с локална анестезия с помощта на 1 капсула Ultracain® (ArticaineHCl / епинефрин, 40 / 0,005 mg / ml) и 1: 100 000 разтвор на епинефрин. За по-добра визуализация на хирургичното поле е използвана хирургична дисекционна лупа. Първо беше направен полукръгъл разрез на мукогингивалния възел, за да се препозиционира френулума на устната (Фигура 6).
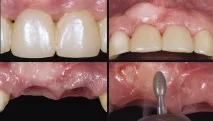
Фиг. 6 a — d. За отстраняване на част от трансплантирания епител е използван диамантен нож.
Вторият разрез е направен с микроскалпел от изгубената гингивална папила по протежение на гингивалния сулкус около шийката на страничния резец. Острието беше обърнато към костта. Разрезът беше направен през цялата дебелина на гингивалните тъкани и осигури достъп за миникюрета. Третият разрез е направен по апикалната граница на полукръглия разрез директно по посока на костта (фиг. 6). В резултат на това се образува гингивално-папиларен комплекс. Подвижността му беше необходима, за да се създаде свободно пространство под папилата и да се монтира присадка от съединителна тъкан. Освен това е осигурена известна подвижност на тъканите на небцето. Полученото ламбо беше фиксирано коронарно с водена от сулкус кюрета и малък периотом. Количеството на необходимата донорска тъкан беше определено по време на предоперативната оценка на височината на венците и резците в сравнение с предложеното ново местоположение на папилата. От небцето на пациента е взет участък от съединителна тъкан със значителни размери и дебелина с участък епител с ширина 2 mm (фиг. 5). Взет е участък от епитела за получаване на по-плътна и фиброзна съединителна тъкан, както и за по-добро запълване на пространството под коронарно фиксираното тъканно ламбо. Използването на голям обем тъкан увеличава шансовете за успешно присаждане на присадката, тъй като присадката се подхранва чрез кръвообращение.извършва се от по-голяма площ. Участък от епител беше поставен върху букалната страна на коронарно фиксираното тъканно ламбо, но не беше покрито от него (фиг. 6), тъй като епителът е по-плътен от съединителната тъкан и следователно е по-подходящ като основа за репозиционираното ламбо. Съединителнотъканната част на присадката се поставя в гингивалния сулкус на изгубената гингивална папила, за да се предотврати движението на тъканното ламбо и ретракцията на папилата (фиг. 6). Използван е найлонов шев 6-0 (прекъснат шев) за фиксиране на присадката в позиция и стабилизиране на раната. Този микрохирургичен подход стана възможен чрез използването на оптичния микроскоп Zeiss. Раната на небцето е затворена с непрекъснат шев. На пациента е предписан амоксицилин (500 mg, три пъти дневно, 10 дни), както и вода за уста без алкохол с хлорхексидин (два пъти дневно, 3 седмици). Клетките на кератинизиращия епител и остатъците от храна могат да бъдат отстранени от повърхността на раната с памучен тампон, напоен с хлорхексидин глюконат. Конците бяха отстранени след 4 седмици. На пациента също така е забранено да използва механични средства за почистване на зъбите в областта на раната в продължение на 4 седмици. По-ранен преглед на пациентката не е бил възможен поради отдалечеността на местоживеенето й. Следоперативният период премина без усложнения. Третият етап от хирургическата интервенция се провежда преди инсталирането на постоянна протеза. Част от трансплантирания епител беше отстранен с помощта на диамантена фреза (фиг. 7).
Фиг. 7 а - в. Трансформация на междинната част на моста след първата и втората операция.
Сондирането на зоната между междинната част на моста и страничните резци не е извършвано в продължение на 6 месеца. В резултат на сондирането, гингивалната5 мм дълбок джоб в областта на страничния резец, което е само с 1 мм повече от дълбочината на венечния джоб в областта на зъб 22.
Състоянието на пациента е оценено 3 месеца след първата хирургична процедура. Постига се само хоризонтален тъканен растеж в областта на междинната част на моста (фиг. 8).
Фиг. 8 а, б. След втория етап от операцията ръбът на меките тъкани на гингивалната папила беше с 3-4 mm по-близо до резците, отколкото преди операцията, докато нямаше кървене и сондирането не даде отрицателни резултати.
Дълбочината на сондиране в областта на страничния резец преди втората операция беше 7 мм. Десният страничен резец показа рецесия с диаметър 3 mm (Miller клас III). След втория етап на оперативната интервенция ръбът на гингивалната папила е с 3–4 mm по-близо до резците, отколкото преди операцията. Дълбочината на сондиране намалява с 4–5 mm. 2-годишно проследяване показа, че клиничните резултати, регистрирани 3 месеца след операцията, са се подобрили. По-специално, нямаше черен триъгълник между изкуствените корони на страничните и централните резци (фиг. 9 a, b).

Фиг. 9 а. При проверка две години по-късно не беше открит черен триъгълник между страничните и централните резци.
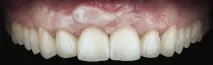
Фиг. 9 б. При проверка две години по-късно не беше открит черен триъгълник между страничните и централните резци.
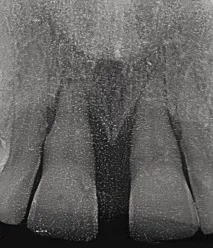
Нямаше ретракция или компресия на папилната тъкан и дълбочината на сондиране не се увеличи. Рентгенографското изследване показа подобрение в подлежащата кост (фиг. 10).

Фиг. 10 а - г. Рентгенографското изследване показва значително подобрение на състояниетоподлежаща кост, въпреки че не е използвана костна присадка.
Дълбочината на гингивалния сулкус на папилата е по-голяма, отколкото на противоположната страна, няма кървене и сондирането не дава отрицателни резултати. Успехът на процедурата зависи от следните фактори:
Пространството между костта и коронарно фиксираната папила беше запълнено със съединителнотъканен графт.
Съединителната тъкан беше добре стабилизирана с шев.
В клинични случаи, които представляват не само медицински, но и естетичен проблем, реконструктивната хирургия може да маскира загубата на тъкан, но пациентът рядко постига идеален външен вид. За подобряване на резултатите от такава интервенция могат да се използват пародонтални пластични процедури. Препоръчва се използването на оптика и микрохирургични инструменти. Това позволява на хирурга да подобри видимостта, да избегне ненужните разрези и да увеличи шансовете за благоприятен изход.