Синдром. Синдром на Devic. +
Синдром на Девика.
Болест на Devika, синдром на Devika) е форма на първичен остър дисеминиран енцефаломиелит, характеризиращ се с преобладаваща лезия на гръбначния мозък и зрителните нерви.


Пономарев В.В., Клинична болница № 5, Минск, Беларус
Международен неврологичен журнал 6 (28) 2009 / До практикуващия невролог /
Болестта на Devic (BD, оптичен невромиелит) - едновременно или последователно развитие на оптичен неврит и напречен миелит - е описана от френския лекар E. Devic през 1894 г. [6]. В продължение на много години BD се смяташе за една от формите на прогресивна МС, но откриването през 2004 г. на антитела, специфични за тази патология срещу аквапорин4, предполага, че това заболяване е самостоятелно заболяване [8, 13, 19]. BD е по-често в страните от Югоизточна Азия (особено често в Япония), като преобладава при жени на средна възраст. В България са описани единични наблюдения на BD [1, 4].
BD е едно от автоимунните неврологични заболявания. Следните данни говорят в полза на преобладаването на имунните механизми в неговата патогенеза [21]:
- комбинация от BD с други автоимунни заболявания, като синдром на Sjögren, автоимунен тиреоидит, ревматоиден артрит, системен лупус еритематозус, пернициозна анемия, улцерозен колит, първичен склерозиращ холангит, тромбоцитопенична пурпура и др.;
- повишаване на титъра на широк спектър от автоимунни антитела;
- отлагане на имуноглобулини G и активиране на комплемента при лезии на гръбначния мозък;
- положителен терапевтичен отговор по време на терапевтична плазмафереза.
От съществено значение за потвърждаване на нарушения на хуморалниямеханизми на имунитет при BD има висок титър на антитела срещу аквапорин4. Според S. Hinson и др. [8], аквапорин4 е част от мембраната на макромолекулния комплекс на астроцитите. Неговото поражение причинява отваряне на водни канали, което води до загуба на вътреклетъчен Na + и навлизане на глутамат в клетката, което причинява нейната апоптоза. Според Т. Мису и др. [13], чувствителността на антителата към аквапорин4 при BD е 91%, а специфичността достига 100%. Титърът на тези антитела в кръвния серум корелира с размера на лезиите в гръбначния мозък и честотата на екзацербациите [19].
Заболяването започва подостро или има хроничен ход. В половината от случаите развитието на BD е предшествано от прекарани инфекции или стрес, в останалите започва без видима причина [1, 6]. Преобладават пациентите (до 90%) с рецидивиращ курс [21]. По-рядко е монофазен курс (15-25%), вторично прогресивен курс не е типичен. Прогностични фактори за рецидивиращо протичане на BD са кратки ремисии (до 6 месеца), женски пол, късна възраст на поява на заболяването, остатъчен двигателен дефицит след екзацербация на заболяването, наличие на съпътстваща автоимунна патология и наличие на серумен специфичен IgG към aquaporin4 [19].
Патологично BD засяга зрителните нерви, хиазмата, сивото и бялото вещество на гръбначния мозък, хипоталамуса и мозъчния ствол. Микроскопията разкрива възпалителна инфилтрация, фокус (огнища) на пълна некроза с липофаги, аксонални топки, зона на демиелинизация около фокуса, лимфо- и плазмоцитни периваскуларни инфилтрати в гръбначния мозък, мозъчните полукълба и неговия ствол, хипертрофия и пролиферация на астроцити, микроглиоцити. В зрителния нерв, огнища на демиелинизация, лимфоцитна инфилтрация ихипертрофирани астроцити [1].
Неврологичните нарушения при BD са свързани с увреждане на гръбначния мозък и зрителните нерви. Най-често се засягат цервикалната и гръдната област на гръбначния мозък. Клиничните признаци зависят от разпространението на процеса в диаметъра, нивото на лезията и варират от пирамидна недостатъчност до пара или тетраплегия (66%), сензорни проводни нарушения, тазови (58%) и респираторни нарушения. Симптомът на Lhermitte и болезнените крампи (крампи) в краката са чести (33%) [21]. В случаите, когато процесът се разпространи в продълговатия мозък, се добавят неотстранени хълцане, повръщане, несистемни световъртеж, нистагъм и невроендокринни нарушения (аменорея, галакторея) [4].
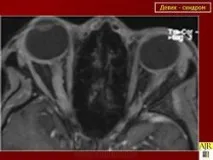
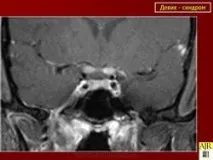
Оптичните нерви при BD се засягат както едновременно с гръбначния мозък, така и с интервал от няколко дни до няколко години. Освен това зрителните симптоми могат да варират от субклинични - под формата на бланширане на оптичните дискове, открити само по време на целенасочен преглед от офталмолог - до тежки, с развитие на слепота поради първична атрофия [21]. Оптичният неврит е по-често двустранен (41%), по-рядко едностранен (20%) [4]. При извършване на папиларометрия на ретината при пациенти с BD се открива изтъняване на оптичните нервни влакна, чиято тежест корелира със зрителната острота, скалите на контрастното зрение и броя на рецидивите [12].
При 80% от пациентите с BD се отбелязва сухота в устата поради възпалителна инфилтрация на слюнчените жлези [11].
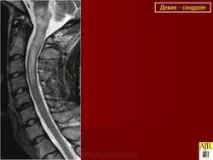
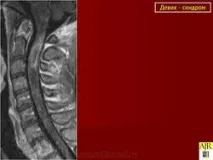
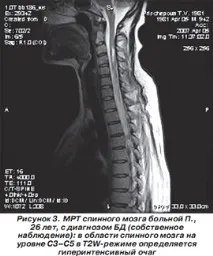
При диагностицирането на BD, освен оценката на клиничната картина, от съществено значение са изследванията на CSF и MRI на гръбначния мозък. CSF в острата фаза на заболяването се характеризира с появата на лека (50 клетки/mm 3 ) лимфоцитна плеоцитоза. Характерно за МСолигоклонални антитела могат да бъдат открити само при 20% от пациентите с BD [21]. Характерен MRI признак на BD е откриването в режим T2W на хиперинтензивен фокус (огнища) на увреждане както на сивото, така и на бялото вещество на гръбначния мозък, удължен в краниокаудална посока, с дължина най-малко три сегмента (фиг. 3). Тези огнища са способни на натрупване на контраст, рядко има масов ефект. Липсата на огнища, характерни за МС, по време на едновременна ЯМР на мозъка е от диагностично значение [4].
D. Wingerchuk и B. Weinshenker предложиха диагностични критерии за BD [21]:
- липсата на други заболявания с тези симптоми.
Големи поддържащи критерии:
- Липса на признаци на МС при ЯМР на мозъка;
- откриване чрез ЯМР на гръбначния мозък на фокуса T2W, включващ три или повече гръбначни сегмента;
-откриване на лимфоцитна плеоцитоза в CSF > 50 клетки/mm3 или>gt; 5 неутрофили/mm 3 .
Малки поддържащи критерии:
- двустранен оптичен неврит;
- Изразен оптичен неврит със стабилно зрително увреждане под 20/200 на поне едното око;
- изразена стабилна слабост в крайниците по време на обостряне с намаляване на силата от най-малко две точки в един или повече крайници.
За лечение на BD се използват всички известни методи на имуносупресивна терапия. Парентералното приложение на кортикостероиди е предложено като лечение от първа линия за екзацербация на BD. Предпочитано е назначаването на метилпреднизолон в доза от 1 mg / ден интравенозно за период от 1 до 5 дни. Възможно е да се предпише перорален преднизолон в доза от 1 mg / kg телесно тегло дневно като монотерапия или в комбинация с азатиаприн (50 mg / ден, последвано от повишаване на дозата до2,5-3 mg/kg дневно) [4].
Методите за лечение на втора линия на екзацербации на BD са назначаването на интравенозни имуноглобулини в доза от 0,4 g / kg за 5 дни или терапевтична плазмафереза с плазмозаместване в количество от 55 ml / kg за един ден, последвано от повторение на 7 процедури на курс [21].
При липса на ефект от такава терапия или при повторно обостряне се препоръчва да се предпише ритуксимаб (лекарство с анти-CD20 моноклонални антитела) в доза от 1000 mg интравенозно, повтарящо се на всеки 2 седмици в продължение на една година. Според многоцентрово проучване, включващо 7 центъра в САЩ и Англия, при 25 пациенти с ББ ефективността на rituximab е 80% [9]. Mitoxantrone 12 mg/m 2 интравенозно месечно в продължение на 6 месеца може да бъде лекарството на избор при необратими екзацербации [21].
Имуномодулаторната терапия (Betaferon, Copaxone, Rebif, Avonex) може да бъде предписана като профилактичен метод за предотвратяване на екзацербации в прогредиентно-ремитентния курс на BD [21]. Въпреки това, поради рядкостта на тази патология, все още не са проведени контролирани проучвания. За симптоматично лечение на болезнени гърчове е показано назначаването на антиконвулсанти. Коригирането на спастичността се постига чрез предписване на антиспастични средства (мидокалм, дантролен), инжектиране на ботулинов токсин, интратекално приложение на баклофен с помощта на специална помпа. Регресията на невронната болка е възможна с употребата на трициклични антидепресанти (амитриптилин) или централни средства (прегабалин, габапентин). В периода на възстановяване на BD се използват широко всички видове физиотерапевтични процедури (парафин, озокерит, електрофореза на медиатори, масаж).