Съвременни аспекти на диагностиката и лечението на хроничната обструктивна белодробна болест в светлината на
Юдина Людмила Владимировна — доцент, Катедра по гръдна хирургия и пулмология, Национална медицинска академия за следдипломно обучение на името на P.L. Шупика, Киев
През последните години се наблюдава нарастване на броя на респираторните заболявания, сред които особено място заема хроничната обструктивна белодробна болест (ХОББ), която е значим медицински проблем. Дефиницията на ХОББ не се появи веднага. Само през последния половин век практикуващите са били помолени да използват различни термини: хронично неспецифично белодробно заболяване, хронична пневмония, хроничен обструктивен бронхит, хронична обструктивна белодробна болест и накрая ХОББ. Според дефиниция от 2001 г. ХОББ е предотвратимо и лечимо заболяване, характеризиращо се с постоянно ограничаване на въздушния поток, което обикновено е прогресивно и е свързано с повишен хроничен възпалителен отговор на белите дробове при излагане на патогенни частици или газове. Екзацербациите на заболяването и наличието на съпътстваща патология при някои пациенти могат да повлияят на общата картина на тежестта на ХОББ.
ХОББ е екологично обусловено заболяване и възниква под въздействието на различни рискови фактори, основен от които е тютюнопушенето. Установено е, че морфологичните промени при ХОББ протичат с преобладаваща лезия на дисталния респираторен тракт, белодробния паренхим и кръвоносните съдове с образуване на емфизем (Celli B.R. et al., 2004; Глобална стратегия за диагностика, лечение и профилактика на хронична обструктивна белодробна болест (ревизирана 2011), 2012). Първоначално ограничение на въздушния потокмогат да бъдат обратими под въздействието на бронходилататори. С течение на времето обаче бронхиалната обструкция при ХОББ се увеличава и може да стане напълно необратима. Развитието му се основава на различни механизми: в началото на заболяването преобладават мукоцилиарната дисфункция и бронхоспазъмът, но основна роля играе възпалението, налично при ХОББ от всички степени на тежест, чийто характер е различен от този при бронхиална астма. Значителна роля в развитието и формирането на заболяването принадлежи на оксидативния стрес.
Ревизията GOLD 2011 (наричана по-нататък GOLD 2011) очертава основните признаци, които позволяват да се подозира това заболяване: хронична кашлица с отделяне на храчки и задух, които се появяват при наличие на рискови фактори. Последните включват:
- тютюнопушенето (включително популярните местни смеси), което в момента е най-честият и значим рисков фактор (90% от пушачите страдат от ХОББ). Пушачите на цигари имат повишена честота на респираторни симптоми и нарушения на белодробната функция, намален форсиран експираторен обем за 1 секунда (FEV1) и повишена смъртност поради ХОББ в сравнение с непушачите. Други видове пушене (лула, пура, наргиле, марихуана) също са рискови фактори за развитие на това заболяване;
- замърсяване на въздуха в затворени помещения от изгаряне на биоорганични горива за готвене и отопление в жилища с лоша вентилация;
- професионални рискове (излагане на органичен и неорганичен прах, химически агенти, дим).
Хроничната кашлица е най-ранният симптом, появяващ се на възраст между 40 и 50 години и често се подценява от пациентите, тъй като се възприема от тях като очаквана последица от тютюнопушене и/или излаганефактори на околната среда. Първоначално кашлицата може да е епизодична (интермитентна), но по-късно е ежедневна (може да е непродуктивна), често през целия ден, понякога периодична, по-рядко през нощта, по-често по време на физическо натоварване. В някои случаи може да се развие значително ограничаване на въздушния поток при липса на кашлица (Глобална стратегия за диагностика, управление и превенция на хронична обструктивна белодробна болест (ревизирана 2011 г.), 2012 г.).
Храчките, като правило, се секретират в малко (рядко> 50 ml / ден) количество, имат мукозен вискозен характер, секретират се главно сутрин след поредица от шокове при кашлица. Често е трудно да се оцени производството на храчки, тъй като пациентите могат да ги поглъщат по-често, отколкото да ги изплюват. Всеки епизод на хронично отделяне на храчки може да показва наличието на ХОББ. Отделянето на голямо количество храчки може да показва наличието на бронхиектазии. Гнойният характер на храчките отразява повишаване на нивото на възпалителни медиатори и може да показва обостряне на заболяването. Появата на кръв в храчките предполага рак на белите дробове, туберкулоза или бронхиектазии, въпреки че са възможни и ивици кръв в храчките при пациенти с ХОББ с упорита кашлица поради капилярно увреждане.
Недостигът на въздух е водещият симптом на ХОББ, който често е основната причина пациентът да посети лекар. По правило този симптом се появява 10 години след кашлицата, засилва се с физическа активност, прогресира с времето и с нарушена белодробна функция. В типичните случаи пациентите описват задуха като усещане за увеличаване на усилието за дишане, тежест, липса на въздух, задушаване. Недостигът на въздух е най-важният симптом на ХОББ и е основната причина за увреждане.пациенти и оплаквания, свързани с болестта.
Хрипове и усещане за стягане в гърдите са относително необичайни при ХОББ и могат да се променят от ден на ден, както и в рамките на един ден. Отдалечени хрипове могат да се появят в областта на ларинкса и обикновено не са придружени от патологични аускултаторни явления. В същото време в някои случаи могат да се чуят широко разпространени сухи инспираторни или експираторни хрипове. Чувството за стягане в гърдите често се появява по време на тренировка, вероятно поради свиване на междуребрените мускули. Липсата на хрипове или стягане в гърдите не изключва диагнозата ХОББ, а тяхното наличие от своя страна не потвърждава диагнозата бронхиална астма (Глобална стратегия за диагностика, лечение и превенция на хронична обструктивна белодробна болест (ревизирана 2011), 2012).
За диагностициране на ХОББ GOLD 2011 препоръчва да зададете на пациента 5 основни въпроса:
- Вие сте над 40 години?
- Пушите ли?
- Имате ли кашлица сутрин?
- Изкашляте ли храчки, когато кашляте?
- Имате ли задух при усилие?
Три положителни отговора дават всички основания да се подозира, че пациентът има ХОББ.
При преглед на медицинската история на пациент с диагностицирана или подозирана ХОББ трябва да се оцени следното:
За потвърждаване на диагнозата е необходимо да се проведе спирометрично изследване, което заема водещо място в диагностиката на ХОББ и обективна оценка на тежестта на заболяването. За да се определи естеството на обструктивните нарушения на функцията на външното дишане, се измерва FEV1, форсираният жизнен капацитет (FVC) и се определя съотношението на тези показатели (FEV1 / FVC). Това е най-чувствителнотопри ХОББ от всички степени на тежест, параметърът за оценка на ограничението на въздушния поток. FEV1/FVC 80% прогнозиран.
GOLD 2011 заявява, че въпреки че пост-бронходилататорната спирометрия все още е необходима за диагнозата и тежестта на ХОББ, стойността на обратимостта на ограничаването на въздушния поток (измерване на FEV1 преди и след прилагане на бронходилататор или глюкокортикоид) вече не се препоръчва за диагностициране на ХОББ, диференциална диагноза от бронхиална астма или прогнозиране на отговора на дългосрочна терапия с бронходилататори или глюкокортикоиди.
Тежестта на ХОББ се класифицира според ограничението на въздушния поток, измерено чрез спирометрия (таблица).
| аз (светлина) |
|
В проучването TORCH честотата на екзацербациите е статистически значимо намалена във всички групи на активно лечение в сравнение с плацебо. Най-голямо намаление е отбелязано в групата пациенти, получаващи комбинирана терапия със Seretide TM: с 25% в сравнение с плацебо (p TM за честотата на екзацербациите на ХОББ в сравнение с монотерапията с нейните отделни компоненти (Calverley P.M. et al., 2007)
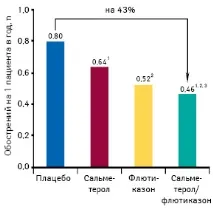
Дългосрочната употреба на комбинацията салметерол/флутиказон пропионат в доза съответно 50/500 μg (Seretide TM ) 1 вдишване 2 пъти дневно при ХОББ III-IV степен на тежест намалява с 43% средния брой екзацербации, изискващи употребата на системни глюкокортикоиди на 1 пациент годишно (фиг. 2).
Не по-малко важно е забавянето на намаляването на дихателната функция при пациенти, които редовно използват Seretide TM, в сравнение с плацебо и монотерапия с отделните му компоненти (фиг. 3).