Дефекти на невралната тръба
Има различни класификации; даваме класификацията на Lemire (с промени).
1. Дефекти в неврулацията: Дефектите в затварянето на невралната тръба водят до открити дефекти A. краниорахишиза: пълен дизрафизъм. Плодът може да умре в резултат на спонтанен аборт B. аненцефалия: т.нар. екзенцефалия. Възниква в резултат на нарушение на затварянето на предната невропора. Този частично увреден мозък не е покрит нито с череп, нито с кожа. Във всички случаи завършва със смърт. Риск от рецидив при следните бременности: 3% C. менингомиелоцеле: най-често в лумбалната област 1) миеломенингоцеле 2) миелоцеле
2. постневрулаторни дефекти: водят до покрити с кожата (така наречените затворени) дефекти (някои могат да се считат за "миграционни аномалии") A. черепни: 1) микроцефалия 2) хидранцефалия: липса на значителна част от церебралните хемисфери, които са заменени от CSF. Да се разграничава от максимален HCP 3) холопрозенцефалия 4) лисенцефалия 5) проенцефалия 6) агенезия на corpus callosum 7) церебеларна хипоплазия/синдром на Денди-Уокър 8) макроцефалия (така наречената мегаленцефалия) B. гръбначен: 1) диастематомиелия, дипломамиелия 2) хидромиелия/сирингомиелия
Съгласно малко по-различна класификация, те се считат за аномалии на миграцията на невроните (някои ги смятат за постневрулационни дефекти):
1. лисенцефалия: най-тежката форма на миграционна аномалия. Нарушаване на развитието на церебралните извивки (възможно е да се спре образуването на кората на ранен етап от развитието на плода). Бебетата са тежко умствено изостанали и обикновено живеят <2 години A. agyria: идеално равна повърхност B. пахигирия: няколко широки и плоски извивки с плитки бразди C. полимикрогирия: малки извивки с малкибразди. Диагнозата чрез CT/MRI може да бъде трудна; може да бъде трудно за разлика от пахигирия
2. хетеротопия: анормални области на сивото вещество, които могат да бъдат разположени навсякъде от субкортикалното бяло вещество до субепендималната обвивка на вентрикулите
3. шизенцефалия: A. цепнатина, която комуникира с вентрикулите (може да се види на CT/цистернография) B. облицована с кортикално сиво вещество. Това е основната разлика от поренцефалията, кистозна маса, покрита със съединителна или глиална тъкан, която може да комуникира с вентрикуларната система. Последното често се дължи на съдови инфаркти или се развива в резултат на ICH или проникваща травма (включително повтарящи се камерни пункции) C. сливане на меки и арахноидни мембрани D. 2 форми: отворена (голяма цепнатина във вентрикула) или затворена (стените се докосват)
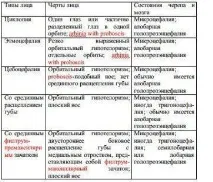
т.нар. архиненцефалия. Липса на разделяне на теленцефаличния пикочен мехур на две мозъчни полукълба. Степента на липса на разделяне варира от тежка алобарна (една камера, без интерхемисферна пукнатина) до полулобарна и лобарна (по-леки форми на аномалии). Обонятелните луковици обикновено са малки; cingulate gyrus обикновено остава свързан. Често има средна лицево-мозъчна дисплазия, чиято степен съответства на степента на увреждане на разделянето на полукълба (виж Таблици 6-13). Причината за тези аномалии често е тризомия, но нормалните кариотипове също са чести. Оцеляването след ранна детска възраст е рядкост. Повечето оцелели имат тежка умствена изостаналост; само малка част от пациентите могат да участват в обществения живот. Рискът от холопрозенцефалия е повишен в някои семейства с многократни бременности.
Раздел.6-13. 5 типа лица при тежка холопрозенцефалия
Определение:LZO е средно 4-7 см. Няма обичайни признаци на HCP (изпъкнало чело, изпъкване на фонтанелите, симптом на "залязващо слънце", разширение на вените на главата). На CT и MRI вентрикулите са с нормален размер; тези изследвания позволяват да се изключи наличието на екстрацеребрални натрупвания на течност.
1. Ранното приложение на витамини (особено 0,4 mg/ден фолиева киселина) може да намали честотата на дефекти на невралната тръба (NTDs) (уверете се, че нивата на витамин B12 са нормални) 2. излагането на майката на топлина под формата на горещи бани, сауни или треска (но не и електрически одеяла) през първия триместър е свързано с повишен риск от NTD 3. употребата на валпроева киселина (Depakene®) по време на бременност е свързана с 1-2% риск от NTD 4. затлъстяването (преди и по време на бременност) повишава риска от NTD 5. Употребата на кокаин от майката може да увеличи риска от микроцефалия, нарушения на миграцията на нервите, невронна диференциация и миелинизация
Пренатално откриване на дефекти на невралната тръба
Плазмен алфа-фетопротеин (AFP)
Високият плазмен AFP (≥ 2-кратно увеличение на средната гестационна седмица) при 15-20 гестационна седмица съответства на относителен риск от NTD от около 224. Абнормният (висок или нисък) се свързва с 34% от основните вродени дефекти. Чувствителността на майчиния плазмен AFP за спина бифида е 91% (10 случая от 11) и 100% за 9 случая на аненцефалия. Въпреки това, други серии от наблюдения показват по-малка чувствителност. Плазменият AFP скрининг вероятно не успява да открие запушени дефектилумбосакрален гръбначен стълб, което представлява ~20% от случаите на спина бифида. Те също така очевидно не могат да бъдат открити с ултразвук. защото майчините плазмени нива на AFP са повишени по време на нормална бременност, надценяването на гестационната възраст може да доведе до това повишеният AFP да се счита за нормален, а подценяването, напротив, нормалната стойност ще се счита за повишена.
Пренатален ултразвук може да открие спина бифида в 90-95% от случаите. В ситуация на повишено AFP може да помогне за разграничаване на не-неврологични причини за повишено AFP (напр. омфалоцеле). Също така може да помогне за по-точно определяне на продължителността на бременността.
При бременност след раждането на плод с MMC, ако пренаталната ехография не показва спинален дизрафизъм, е показана амниоцентеза (дори ако не се планира аборт, това може да помогне за осигуряване на оптимална грижа, ако се диагностицира MMC). Индексът на AFP в амниотичната течност се повишава при отворени NTD. Пикът му настъпва на 13-15 седмица от бременността. При тази група пациенти амниоцентезата е свързана с ~6% риск от загуба на плода.