Лечение на лимфом на Ходжкин при бременна жена и неговата ефективност
Важнароля в лечението на лимфома на Ходжкиниграе точната диагноза на стадия на заболяването. След 18-та седмица от бременността не се извършват лимфангиография на долните крайници, интравенозна пиелография, костна и чернодробна сцинтиграфия, тъй като те могат да имат отрицателен ефект върху плода. Често при извършване на многоетапна операция се извършва спленектомия. Целта на точното стадиране на лимфома на Ходжкин е най-добрият избор на лечение: локална (RT) или системна терапия (XT или RT).
Очевидно е, че лечението се извършва най-добре следраждането. Съвременните данни показват, че бременността не влияе върху хода на лимфома на Ходжкин. Преживяемостта на бременни и небременни жени с лимфом на Ходжкин няма статистически значими разлики. Лечението след първия триместър на бременността не повишава риска от спонтанен аборт, мъртво раждане и вродени малформации на плода. Метастазите в плацентата са редки.
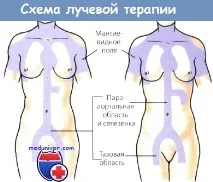
Лимфомът на Ходжкине лечим. При етапи I и II на заболяването се извършва мегаволтова RT, ако няма масивна лезия. Доза от 35-45 Gy се прилага за 3,5-4,5 седмици. На ранен етап се облъчват медиастинума, лимфен фарингеален пръстен, аксиларни ямки (мантийно поле), парааортна област и далак (субтотално облъчване). При необходимост се извършва радикално облъчване, включително и на тазовите лимфни възли (обърнат Y-гуле), както е показано на фигурата по-долу.
При бременни жени сХоджкинов лимфомсе наблюдава безболезнено уголемяване на лимфните възли над диафрагмата, лимфните възли на шията и субмандибуларните и аксиларните лимфни възли. При пациенти без явна лимфаденопатия диагнозата лимфом на Ходжкин се поставя по-късно, тъй като умората, загубата на тегло, дискомфортът в гърдите и анемията могат да бъдат приписани на нормалния ход на бременността. Роляхирургичното стадиране на лимфома на Ходжкин намалява. Ако има нужда от двустранна овариопексия, тя се извършва след раждането. Нашият опит потвърждава, че е желателно дапреместите яйчницитевъзможно най-близо до средната линия зад матката, между двете Y-полета, за да ги предпазите по-добре от радиация.
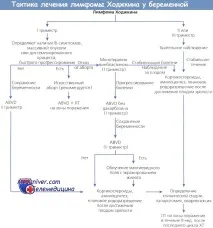
Пациентки, които са диагностицирани с B-симптоми (нощно изпотяване, треска, загуба на тегло), масивен тумор, напреднал стадий на заболяването или бърза прогресия на тумора вI триместър на бременносттаимат изкуствен аборт и започват незабавно лечение. Ако жената не е съгласна с изкуствен аборт, се провежда монотерапия с винбластин, което причинява развитие на малформации в плода в 7% от случаите, когато се лекува през първия триместър на бременността.
Терапията се провежда преди началото наII триместърили до значителна прогресия на заболяването. През първия триместър на бременността схемата ABVD (доксорубицин, блеомицин, винбластин и дакарбазин) се предписва без дакарбазин, по-късно се добавя.
Пациенти с диагнозаХоджкинов лимфомпрез втория или третия триместър се наблюдават внимателно до раждането. За да се намали рискът от миелосупресия при новороденото, интервалът между циклите на XT трябва да бъде възможно най-дълъг. При извършване на цезарово сечение едновременно се определя патоморфологичният стадий на заболяването. Необходимо е да се събира и съхранява кръв от пъпна връв като източникстволови клетки, съвместими с човешки левкоцитен антиген.
Тъй като повечето лекарства, използвани за лимфома на Ходжкин, преминават в кърмата, жените трябва да избягват кърменето.
За лечение презII и III триместър на бременносттаизползвайте стандартната схема ABVD. RT след XT може да се отложи до раждането, но не повече от 9 седмици. след последния цикъл XT. До третия триместър се извършва RT на мантийното поле и далака с обширно екраниране на корема. По време на бременност не се извършва облъчване на обърнато Y-поле.
При жени срецидивиращ лимфом на Ходжкинили които са резистентни към ABVD и RT режими, MOPP и MOPP-подобните режими са ефективни, които не причиняват тежки странични ефекти при плода през втория и третия триместър на бременността.
Предположението за липсата навзаимодействие на лимфома на Ходжкини бременността впоследствие се потвърждава. Проучванията, проведени в болницата за болни деца и болницата на принцеса Маргарет в Торонто от 1958 до 1984 г., включват 48 бременни и 3 небременни жени на същата възраст, стадий на заболяването и година на поставяне на диагнозата. При 12 жени лимфомът на Ходжкин е диагностициран преди бременността, при 10 по време на нея, а при 26 след раждане или прекъсване на бременността.
Не са открити статистически значими разлики между експерименталната и контролната група в прогнозата за майката и детето. Трябва да се отбележи, че по време на бременност 16 пациенти са получили RT, а 5 са получили XT и LT.
Ebert et al., изучавайкиефекта на XT върху плода, откриват 24 случая, описани в литературата между 1983 и 1995 г. При 15 жени, които са получилициклофосфамид, винкристин, прокарбазин и преднизон (COPP, n = 1), мехлоретамин, винкристин, прокарбазин и преднизон (MOPP, n = 4), доксорубицин, блеомицин, винбластин и дакарбазин (ABVD, n = 7) или MOPP/ABVD (n = 3) в I (n = 5), 11 ( n = 8) и III (n = 2) триместър са родени здрави деца.
Децата са били проследявани за средно 9 години (диапазон 0–17 години). Не откриха отклонения. На останалите жени е предписана една от горните схеми само през първия триместър на бременността. Имали са изкуствен или спонтанен аборт, плодът е с множество аномалии в развитието.
Проучването наСтанфордския университетизследва резултатите от 17 бременности при жени с лимфом на Ходжкин. Проучването е проведено от 1987 до 1993 г. На пациентите е предписана RT (n = 6), XT (n = 4) или комбинирана терапия (n = 5), продължителността на бременността в началото на терапията не е известна. 4 жени претърпяха изкуствен или спонтанен аборт, останалите имаха здрави деца. Петнадесет от 17-те жени преминаха в пълна ремисия. Средният период на проследяване е 35 месеца. (диапазон 6–79 месеца).
Интересно проучване е проведено отSuteliffe. Той описа 3 жени с лимфом на Ходжкин в стадий II (нодуларна склероза), които са получили XT в схемата ABVD по време на втория и третия триместър на бременността. 2 от тези пациенти също са подложени на RT на полето на мантията. И трите имаха здрави бебета в 32-35 гестационна седмица. Новородените нямат хромозомни аномалии и след 7 години както майките, така и техните деца остават здрави.