Лошата кръв не се източва, а се очиства, Телеграф, Около света
Колкото по-ефективно се бори тялото с токсините, толкова по-безполезни стават лекарствата.
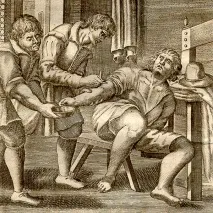 |
През Средновековието кръвопускането се е смятало за универсална медицинска процедура. Извършва се от бръснари - в случаите, когато според лекаря човек трябва да "тече лоша кръв"
Човешкото тяло се опитва да поддържа специална вътрешна среда, в която всичко е балансирано и хармонично, но животът в постоянно променящи се условия води до контакт с чужди за тялото вещества. Някои от тях могат да се използват за добро, но някои са вредни – поглъщането им нарушава установения баланс и дори може да бъде фатално. За да се избегне опасността, в хода на еволюцията в живите клетки се е развила система за детоксикация, която отговаря за неутрализирането на вредните вещества и тяхното отстраняване от тялото.
В съвременната наука веществата, които застрашават живота на живите организми, се наричат ксенобиотици. Те представляват условна група, която включва токсини, радионуклиди, синтетични багрила, полиароматни въглеводороди и дори лекарства.
След откриването на кръвообращението през 17 век лекарите дълго време смятаха, че вредните вещества, попаднали в кръвта, остават в нея завинаги. Това даде нова обосновка на съществуващия от древността метод на лечение с кръвопускане - използван е до 19 век, надявайки се с негова помощ да се пречисти "заразената кръв".
До края на 18 век е формулирана хипотеза за ролята на урината за отстраняване на токсините от тялото. Според тази хипотеза ксенобиотиците се превръщат в организма във водоразтворими вещества и се екскретират с урината. В продължение на десетилетия учените събират урината на животни и хора, като правят опис на освободените вещества. Това обачене доказа нищо. През 1841 г. Александър Уре (Alexander Ure, ?–1866) провежда експеримент, основан на предположението, че бензоената киселина, която е практически неразтворима във вода, се слива (конюгатира) в тялото с глицин, образувайки (дисоциирайки) хипурова киселина, която се разлага добре на йони във вода. Първият се намира в определени количества в някои храни, като горски плодове; последният е лесен за измерване в урината. Ure е първият, който показва връзката между диетата и количеството хипурова киселина в урината.
 |
Кристали от бензоена киселина. Снимка (лиценз Creative Commons): Емили Уокър
Този опит потвърди възможността за превръщане на неразтворимите химикали в тялото във водоразтворима форма. Скоро не само глицинът, но и други химикали - глутамин, таурин, орнитин, глутатион - станаха известни като компоненти на конюгиране, в присъствието на които дори молекулите на неразтворимите във вода вещества са способни на дисоциация.
Въпреки че откриването на реакциите на конюгация отговори на въпроса как водонеразтворимите ксенобиотици се екскретират от тялото, остава неясно какво се случва с веществата, които не се поддават на конюгация? Какво се случва, когато устойчива на модификация, химически инертна молекула токсин влезе в тялото?
Изтеглете в два хода
Погълнатите ксенобиотици навлизат в стомашно-чревния тракт, след това в кръвния поток и в черния дроб. Именно този орган е отговорен за неутрализирането на токсините. В чернодробните клетки, хепатоцитите, активно работят специални протеини - ензими, които модифицират ксенобиотиците, така че да могат да бъдат екскретирани от тялото с урина или жлъчка.
Сега са известни повече от десет семейства ензими, които осигуряват първата фазадетоксикация. Един от най-често срещаните и широко известни е цитохром Р450 монооксигеназата. В типична първа фаза на реакция цитохром Р450 използва кислород и допълнителен ензим, за да добави кислородсъдържаща група към неразтворим ксенобиотик. В резултат на това ксенобиотикът става готов за втората фаза - конюгацията.
Трябва да се отбележи, че окислените ксенобиотици много често се оказват дори по-токсични от своите предшественици, така че е много важно тялото да поддържа висока активност на втората фаза на детоксикация. Ако балансът между тези фази е нарушен, тогава окислените ксенобиотици се натрупват в тялото, чакайки своя ред да бъдат конюгирани и екскретирани. В същото време те увреждат молекулите на ДНК, нарушават биохимичните процеси, увеличавайки риска от развитие на рак и някои други заболявания. Дисбалансът между двете фази на детоксикация също води до непредвидени ефекти от приема на лекарства: в крайна сметка, ако активните му компоненти не се използват навреме, те започват да циркулират в тялото в активна, окислена форма.
Интересното е, че през фазите на детоксикация преминават не само ксенобиотиците, но и веществата, които се синтезират в организма. Например холестеролът, около 70% от който човек получава не от храната, а в резултат на синтеза в тялото. По време на изхвърлянето холестеролът се окислява до жлъчни киселини и след това се екскретира.
 |
Ето как изглежда фармакогенетичен чип, който помага да се определи ефективността на лекарствата за конкретен човек. Снимка: Roche
Изхвърляне на медицински отпадъци
Може би най-важните от практическа гледна точка могат да се считат за тези изследвания в областта на физиологията на системите за детоксикация, коитони позволяват да преценим как естественото прочистване на тялото влияе върху ефективността на фармацевтичното лечение. Този проблем отчасти се решава от фармакокинетиката, клон на фармакологията, който изучава съдбата на лекарствата в човешкото тяло. За всеки фармацевтичен продукт има така наречените ADME показатели, които включват данни за абсорбция в червата, разпределение в тялото, метаболизъм и екскреция. Познавайки ги, е възможно да се предвиди концентрацията на лекарството в определен момент от момента на консумацията му. Съответно, когато концентрацията стане твърде ниска, трябва да се приеме втора доза.
Какво се случва с лекарствата в тялото ни? От момента, в който лекарството навлезе в кръвта и черния дроб, се активират процесите на конюгация и отстраняване на неизвестен химичен агент от тялото. Дори плодът в утробата е способен да конюгира фармацевтични агенти и лекарства, например с помощта на чернодробния ензим UGT2B7.
Ензимите от вече познатото семейство цитохром Р450 играят решаваща роля в детоксикацията на лекарствата при възрастни и деца. Интересното е, че тяхната активност се променя с растежа и развитието на организма. Този факт е важно да се вземе предвид при разработването на лекарства за деца, както и за препоръчване на приемлива доза.
Важно е да се отбележи, че активността на ензимите от семейството на цитохром P450 варира от човек на човек. Съответно, ефективността на лекарствата също ще бъде различна. През 2004 г. Американската администрация по храните и лекарствата (FDA) одобри първия фармакогенетичен тест, тестът AmpliChip CYP450, който измерва активността на два ензима от семейството P450 и прогнозира ефикасността на лекарството при индивид.
Вземането на проби е достатъчно за тестакръв или епителни клетки от устната лигавица на пациента. След това, използвайки полимеразна верижна реакция (PCR) и последваща хибридизация с ДНК в микрочипа, е възможно да се установи активността на ензимите. Критиците на фармакогенетичните тестове смятат, че при използване на чипове се разчита само генетичен материал и е невъзможно точно да се предвиди какво ще се случи с лекарството в организма, на фона на действието на десетки ензими. Освен това такова ДНК изследване струва няколкостотин долара, така че съвременните фармакогенетични изследвания са насочени не само към създаването на по-точни, но и достъпни тестове.
Въпреки това, дори ако следвате препоръките на лекаря, винаги има опасност черният дроб да не се справи с използването на активните компоненти на лекарството. Това може да доведе до проблеми с черния дроб като хепатит. Предсказването на възможността за увреждане на черния дроб с лекарства е почти невъзможно. Причината за това увреждане може да са индивидуални вариации в гените, кодиращи ензимите за детоксикация. В резултат на това човешкото тяло може да не е в състояние да използва фармацевтичния агент, въпреки че останалите хиляди пациенти понасят лекарството нормално.
 |
Причинителят на туберкулозата е Mycobacterium tuberculosis (Mycobacterium tuberculosis). В средата на миналия век, благодарение на ваксинацията и използването на антибиотици, броят на инфекциите с това заболяване беше намален. Но през 21 век заболеваемостта от туберкулоза отново започва да нараства. Снимка: CDC/Dr. Рей Бътлър
Въпреки че животът ни е невъзможен без изхвърлянето на ксенобиотици, системите за неутрализиране на токсините често увеличават медицинските проблеми, вместо да ги решават. По този начин, с развитието на съвременната фармакология, стана известен феноменът на резистентност към различни лекарства,което създава много проблеми. Например, има устойчив на лечение причинител на туберкулозата Mycobacterium tuberculosis. Резистентността може да се развие при продължително лечение, но през 2006 г. е докладвана епидемия от резистентна към лекарства туберкулоза в Африка при хора, които току-що са се заразили. От петдесет и тримата пациенти в малката болница само един оцелява.
Друг пример е резистентността на бактериите към антибиотици. Няколко семейства протеини са открити в бактерии, които действат като помпи за изпомпване на лекарствените компоненти. Например, в E. coli (Escherichia coli) вече са известни 7 такива протеина. Най-широко разпространените транслокази. Те са в състояние да изведат антибиотика от бактериалната клетка. Освен помпи, бактериите използват различни ензими, за да изхвърлят опасните за тях лекарствени компоненти. Освен това стресът, като например масовата смърт на съседни бактерии, може да увеличи скоростта на появата на мутации в генетичния материал - докато се появи такъв ген, който ще може да неутрализира ново чуждо и опасно вещество за бактерията. Еволюцията на защитните системи в бактериите е невероятно бърза.
 |
Естествената способност на живите организми да неутрализират токсините играе важна роля не само в човешкия живот. И така, невероятната устойчивост на хлебарки към отрови отдавна се е превърнала в стандарт за оцеляване. Тези животни не само са преживели големите катаклизми в геоложката история на Земята, но и са се адаптирали към живота на цялата планета. Снимка (лиценз Creative Commons): Sarah Camp
Плъховете също така са добре адаптирани към суровите условия на живот: те имат особено голям брой ензими от семейството на цитохром P450, което ги прави устойчиви на многоЩе дам. Освен това мъжките плъхове имат по-голяма детоксикираща способност от женските.
За съжаление, хората не са толкова гъвкави по отношение на адаптирането към ефектите на токсините. И имаме ли нужда от такава висока адаптивност? В крайна сметка животоспасяващите лекарства, чието разработване отне толкова много време и ресурси, ще станат безполезни.