Паронихия - Хирургия на ръката, Панарация и флегмон на ръката и пръстите - Хирургия и лечение
Паронихиятае гнойно-възпалително заболяване на напречния околонокътен ръб, съседен на основата на нокътната плочка. Близостта на нокътната гънка до основата на нокътното легло при фокален възпалителен процес често допринася за отделянето на ръба на нокътната плочка и проникването на гной в поднокътното пространство (E.L. Yanovsky, IG. Dekhtyarev, 1953; A.V. Grigoryan et al., 1978; E.V. Usoltseva, K.I. Mashkara, 1986 ).
В развитието на паронихията има две фази на възпалителния процес: серозно-инфилтративен и гноен. Серозно-инфилтративният период е много кратък и хирургът често трябва да се справя с неговата гнойна клинична и анатомична форма.
В зависимост от дълбочината на първичния абсцес се разграничаватповърхностнаидълбока паронихия. При повърхностна паронихия възпалителният процес се локализира в дебелината на гънката на периунгвалния валяк.
При дълбока паронихия се образува абсцес под напречната проксимална гънка на околонокътния ръб близо до ръба на основата на нокътната плочка. При забавена медицинска намеса с дълбока паронихия гнойта се придвижва към нокътното легло под ексфолираната част на нокътната плочка. Това е най-честият механизъм на усложнение на дълбоката паронихия с поднокътния панарициум. Гнойният фокус, даден на естественото развитие в случай на паронихия, може по-късно да се отвори независимо навън в ръба на епонихията или в страничния околонокътен ръб.
Възможните опции за дълбочината на гнойния фокус в паронихията са показани на фиг. 6.
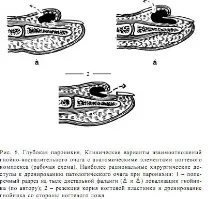
Въпреки това, когато се изследва пациент, е трудно да се определи дълбочината на абсцеса при паронихия, главно поради малкия му размер, извивката на структурата на възпалителната кухина и изключителната болезненост на процедурата.прегледи. Ако се приеме повърхностното местоположение на абсцеса в дебелината на кожната гънка (колкото и да е изкушаващо да се ограничим до малка интервенция), тогава ще бъде погрешно пробиването на абсцеса с върха на скалпел без анестезия и последващата му ревизия, тъй като може да бъде трудно да се изключи наличието на гноен ексудат дълбоко под нокътната гънка или под основата на нокътната плочка. Ревизията на дълбочината на местоположението на абсцеса е реална при условия на добра анестезия, обезкървяване и целенасочено осветяване на хирургичното поле. В противен случай, противно на очакванията, възпалителният процес в паронихията може да премине в продължителен хроничен курс.
Най-добрият вариант за анестезия при хирургично лечение на паронихия е локалната проводима анестезия с 1-2% разтвор на новокаин. Недостатъчната анестезия и кървенето на раната не позволяват пълно преразглеждане на гнойно-възпалителния фокус и освобождаване на гнойната кухина от малки фрагменти от нокътната плочка. Наличието на чужди частици в раната допринася за поддържането на възпалителния процес в продължение на много седмици. Помислете за клинични примери за такива усложнения.
Пациент М., 37 години. След маникюра почувства болка в епонихума на втория пръст на лявата ръка. Скоро на това място се образува абсцес. През седмицата тя беше безуспешно лекувана с домашни средства (горещи бани за ръце, компреси с мехлеми). 24.06. поиска помощ от амбулаторен хирург. Абсцесът се отваря след замразяване на тъканта с пари на етилхлорид. Раната се дренира. Наложена е асептична превръзка. Няколко дни след временно облекчение състоянието на пациента се влошава. При първата смяна на превръзката от раната изпадна дренажна лента, поради силната болка и малката дълбочина на раната, повторното й поставяне беше невъзможно.Въпреки приложените лечебни процедури (мануални вани, UVR, UHF, превръзки с антисептици), нагнояването продължава и на 03.07. Пациентът отново е опериран с местна упойка. Произведена маргинална резекция на основата на нокътната плочка от страната на локализацията на абсцеса. Въпреки това, терапевтичният ефект и този път не е постигнат. Болестта е придобила хроничен ход. 25.07. извърши третата операция. Под локална проводна анестезия е извършена екстирпация на нокътната плочка. По време на ревизията на раната бяха отстранени няколко частици от фрагментирана нокътна плочка от джоба на леглото на основата на нокътя, вероятно незабелязани по време на предишната хирургична интервенция. През следващите 2-3 дни след операцията се наблюдава тенденция към отшумяване на гнойно-ексудативните явления, след което настъпва пълно възстановяване.
За лечение на дълбока паронихия в домашната хирургия техниката Canavela и Clapp стана широко разпространена (фиг. 7 a, b и c) (L.G. Fishman, 1963; E.V. Usoltseva, K.I. Mashkara, 1975).
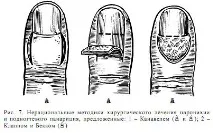
При лечение на паронихия по Канавелу се правят два успоредни разреза на кожата и подкожната тъкан с дължина 1–1,3 см в основата на нокътя на гърба на фалангата. Образуваното ламбо се отделя със скалпел до разкриване на корена на нокътя. Излющената от гной част от нокътната плочка се отрязва с ножица, а нокътното легло се изстъргва с остра лъжица. Гумена лента, навлажнена с вазелиново масло, се поставя под отлепеното ламбо, ламбото се поставя на място. След два дни се прави баня, гумената лента се отстранява и върху раната се поставя марля с мехлем. Тази техника е показана схематично на фиг. 7 (а и б).
Изключителната болезненост на тази техника е очевидна. Образуване на кожно-подкожно ламбо на дорзалната повърхност на фалангатапридружен не само от отваряне на гноен фокус, но и от широка експозиция и инфекция на подлежащите здрави тъкани. В резултат на това зоната на нараняване на пръста се разширява неоправдано. След спиране на ексудацията процесът на присаждане на клапата протича бавно. Без двустранна опора клапата е набръчкана, деформирана, скъсена, поради което дисталната част на повърхността на раната не е напълно покрита от покривната тъкан. Впоследствие дефектът на раната заздравява чрез груби цикатрициални замествания, което води до деформация на нокътното легло, по-специално на неговата зародишна зона. Порасналата нокътна плоча придобива гофриран вид. Нарушават се опорните и тактилните функции на пръста. Времето за възстановяване на пациента се забавя.
Хирургичното лечение на паронихия по Clapp и Beck също се извършва под местна проводна анестезия. Прави се клиновиден разрез, очертаващ страничните ръбове и корена на нокътя, като се отстъпва от страничните ръбове на нокътя и от ръба на средната част на страничния нокътен ръб. Тъканите, съседни на нокътя, посочени от този разрез, се изрязват, гранулите се изстъргват с остра лъжица. След това се извършва резекция на нокътната плочка. След такава операция се появява обширна ранева повърхност, изискваща дълго време за заздравяване (фиг. 7 в).
Читателят трябва да се съгласи, че такава обширна хирургична интервенция е неадекватна на размера и обема на гнойно-възпалителния фокус. Безкожната повърхност на дисталната фаланга се възстановява дълго време чрез регенеративни и репаративни заместващи процеси. Според нас такива операции не са патогенетично обосновани и не трябва да се използват при лечението на паронихия.
В случай на усложнение на дълбока паронихия, поднокътният престъпник през същия подкожен канал едновременно постигаефективен дренаж и поднокътно пространство. Техниката осигурява анатомични условия за запазване на нокътната плочка и не повлиява неблагоприятно функционалната способност на ръката.
Техническите действия по време на операцията за паронихия трябва да бъдат избирателно целесъобразни и възможно най-щадящи. Грешка при хирургическа интервенция за паронихия трябва да се счита за кюретаж на повърхността на възпалителния фокус с остра лъжица. Такива действия ненужно увреждат силно възпалените тъкани, разширяват засегнатата област и често се усложняват от пиогенен гранулом.Пиогенен гранулом (ботриомикома)- тумороподобно образувание с червен или кафяв цвят на широка дръжка, което представлява свръхрастеж на гранулационна тъкан с голям брой разширени капиляри. Пиогенният гранулом е следствие от хронично механично дразнене на възпалени тъкани. Подобни разраствания на гранулационна тъкан могат да възникнат, ако в раната има чужди тела в случай на неефективен дренаж на гнойния фокус или поради затруднено изтичане на гноен ексудат по друга причина.
Комбинирано лечение на грануломи. Първо се извършва хирургично изрязване на излишните обрасли тъкани, последвано от електрокоагулация на основата му до образуване на коагулационна краста. Ако има съмнение за истинската принадлежност на патологичната тъкан, последната подлежи на морфологично изследване. Помислете за клинични примери за такива усложнения.
Пациент Н., 37 години. Лекуван е от дълбока паронихия на показалеца на дясната ръка. Абсцесът се отваря чрез отделяне на околонокътния ръб и частично изрязване на основата на нокътната плочка. Заразената повърхност се изстъргва допълнително с остра лъжица. INобластите на отвореното гнойно огнище за кратко време се разрастваха с тъмночервени, лъскави, мекоеластични гранули, изпъкнали над повърхността на нокътната плочка (фиг. 8).
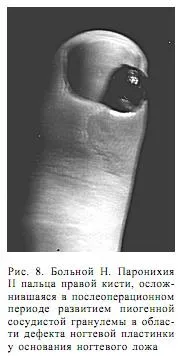
При провеждане на локална анестезия фокусът на гранулационните израстъци се изрязва. Нокътната плоча се отстранява, след което се отваря свободен достъп до фокуса на възпалението. Основата на изрязания гранулом е електрокоагулирана. Възстановяването дойде.
Пациент З., 53 години. Лекуван е от дълбока, усложнена с поднокътен панарициум, паронихия. Евакуацията на абсцеса се постига чрез резекция на основата на нокътната плочка. На 7-ия ден след операцията се появи дифузна гранулационна пролиферация на тъкан под формата на компактна тумороподобна формация. Изтичането на гноен ексудат е нарушено. Възпалителният процес придобива хроничен ход (фиг. 9).
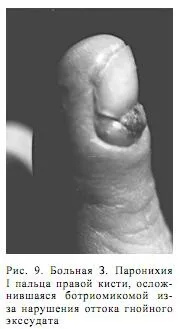
Под местна анестезия и обезкървяване са отстранени остатъците от нокътната плочка. В процеса на изследване на фокуса на възпалението беше установено, че развитието на гранулационна тъкан е настъпило на мястото на непълно изрязване на ексфолираната част на нокътната плоча. Неговият остър свободен ръб, който е оцелял, прониква дълбоко в тъканите на нокътното легло и се превръща в източник на хронично механично дразнене. Изпъкналият участък от обрасли гранулационни тъкани е склерозиран на места, неравномерна консистенция, с гладка белезникава повърхност. Извършва се електрокоагулация на прясно изпъкнали гранулации до образуване на коагулационна биологична краста. Поставена е суха асептична превръзка. По-късно, под крастата, имаше бърза регенерация на увредените тъкани. Пациентът се възстанови.
Екстирпацията на нокътната плоча при неусложнена паронихия също трябва да се счита за неоправдано радикално действие. Фалангапръст, лишен от нокътна плоча, за дълго време запазва повишена болезнена чувствителност. Докосването на кожата на върха на фалангата е притъпено, силата на прищипания захват е нарушена. Трябва да се признае, че в сложния анатомичен комплекс на дисталната фаланга нокътната плоча изпълнява важна поддържаща функция за съседните тъкани, освен това осигурява концентрация и изостряне на чувствителното възприятие на върха на пръста.
Като се имат предвид обстоятелствата на наблюдаваните усложнения и естеството на грешките, допуснати при лечението на паронихия, те трябва да бъдат разделени на методологични, технически, диагностични, тактически. Причината за методологичните грешки при хирургичното лечение на паронихия е пренебрегването от страна на хирурга на особеностите на патогенетичните механизми на образуване и развитие на паронихия. Често срещана причина за усложнения при лечението на паронихия е непълноценността на хирургичното лечение на гнойно-възпалителния фокус и невъзможността да се елиминират етиологичните фактори, които го поддържат. Поради трудността да се установи дълбочината на абсцеса при паронихия, считаме за грешка извършването на операция без предварителна анестезия, тъй като операцията е и крайният метод за диагностициране на заболяването. В същото време трябва да се избягват прекалено радикални операции, които поради високата си травматичност представляват заплаха за здравето на пациента.