Ревматоиден артрит
 Съдържание:
Съдържание:

Определение
Ревматоидният артрит (RA) е хронично системно възпалително заболяване на съединителната тъкан с преобладаващо увреждане на ставите по типа на деструктивно-ерозивен полиартрит.
Независима нозологична форма, по-консолидирана от преди 20-25 години, когато тази концепция включваше такива хронични артрити като анкилозиращ спондилит, ювенилен хроничен артрит, болест на Sjögren и др.
Терминът "ревматизъм" включва различни ревматични заболявания. Ревматоидният артрит (съкратено като RA) е най-честата форма на възпалителен артрит.
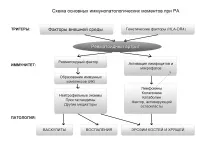
Имунната система атакува собствените защитни сили на тялото, неговите стави и различни тъкани и разрушава тяхната структура. Ревматизмът се проявява по-често предимно в ставите. В хода на ревматоидния артрит почти винаги се развива полиартрит.
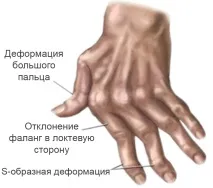
Причините за ревматоиден артрит не са напълно изяснени. Има обаче препратки към генетични фактори и към собствените тъканни (автоимунни) процеси на тялото. Типичните симптоми на ревматизъм са нощни и сутрешни болки в ставите на пръстите на ръцете и сутрешна скованост на ставите, които продължават повече от час. С времето все повече стави страдат и се деформират.
RA е заболяване, придружено от нарушение на хуморалния (наличие на ревматоидни фактори-RF) и клетъчния имунитет, които осигуряват ревматоидно възпалениеестеството на имуномедиирания, самопрогресиращ момент в развитието на патологичния процес. В този случай се получава неконтролирана пролиферация на синовиоцити, подобно на пролиферацията на клетките при туморен процес.
1. Сутрешна скованост за 1 час или повече, продължаваща повече от 6 седмици.
2. Подуване на 3 или повече стави за най-малко 6 седмици.
3. Артрит на ставите на ръката.
4. Симетричен артрит.
5. Ревматоидни възли.
6. Ревматоиден фактор в кръвния серум.
7. Типични рентгенологични промени.
Ако са налице 4 от 7 критерия, се диагностицира RA.
Индикатори
Дейност
През деня
Класификация
За да се оцени прогресията на RA, има критерии, които се основават на рентгенологичните и клинични характеристики на състоянието на пациента.
СтадийI - остеопороза при липса на деструктивни промени в ставата.
СтадийII - остеопороза с незначителна субхондрална костна и хрущялна деструкция или без признаци на деструкция; няма деформация на ставите, но може да има леко ограничение на подвижността на ставите; атрофия на междукостните мускули, наличие на ревматоидни възли.
СтадийIII - рентгенографски признаци на хрущялна и костна деструкция (ерозия); деформация на ставите (сублуксации, лакътна девиация) тежка мускулна атрофия, промени в извънставните меки тъкани (възли).
Стадий IV - всички симптоми на стадий III + фиброзна и костна анкилоза.
За да се увеличи информационното съдържание на диагностичните критерии, трябва да се използва изследване на синовиалната течност, морфологичен анализ на синовиалната мембрана.
Магнитно-резонансната томография (ЯМР) и Доплеровата ултрасонография са по-чувствителни (от рентгеновите) методи за откриване на увреждане на ставите в началото на РА.
Работна класификация и номенклатура RA
Клинико-анатомична характеристика: полиартрит, олигоартрит, моноартрит.
Системни прояви: увреждане на ретикулоендотелната система, серозни мембрани, бели дробове, сърце, бъбреци, очи, язви на краката, васкулити (полиневропатия, дигитален артериит, капиляри на дланите, синдром на Рейно), ревматични възли, склеромалация, амилоидоза на органи и др., синдром на Felty, синдром на Steele при възрастни s, псевдосептичен синдром.
Клинични и имунологични характеристики: серопозитивна RA (RF в реакцията на Waaler-Rose, серонегативна RA.
Протичането на заболяването: бързо прогресиращо, бавно прогресиращо, без забележима прогресия.
Степен на активност: ниска (I век), умерена (II век), висока (III век).
Фаза на заболяването: ремисия, обостряне.
Рентгенови стадии: I - остеопороза, II - остеопороза + стесняване на ставната междина (може да има единична узура), III - остеопороза + стесняване на ставната междина, многобройни узури, IV - остеопороза + стесняване на ставната междина, множество узури + костна анкилоза.
Функционална дееспособност на пациента, степен: 0 - запазена, I - запазена професионална способност, II - загубена професионална способност, III - загубена способност за самообслужване.
Диагностика
При ревматоиден артрит диагнозата се основава на оценката на няколко находки: физикален преглед, лабораторни находки и рентгеново изследване.
Типични промени в кръвта:
- повишено възпаление като скорост на утаяване на еритроцитите (СУЕ) иС-реактивен протеин (CRP);
- възпаление, причинено от анемия (анемия);
- установяването на ревматоиден фактор (различни антитела, насочени срещу собственото тяло). Въпреки това, ревматоидният фактор се открива само при около 80% от хората с ревматоиден артрит и може да присъства и при някои други заболявания и дори при здрави индивиди.
Рентгеновото изследване позволява на лекаря да разпознае ревматизма и да постави диагноза, тъй като патологичният процес при ревматоиден артрит понякога разрушава ставите. Съответно рентгеновата снимка показва типични промени:
- периартикуларна остеопороза: костна декалцификация (ранен признак);
- ерозия.
Рентгеновите лъчи на ръцете и краката са особено подходящи за ранно откриване на характерни промени.
Проби за формулиране на диагноза
- Ревматоиден артрит (полиартрит), активна фаза, II стадий активност, серонегативен тип, бавно прогресиращ курс, MS-II, PFS-I.
- Ревматоиден артрит (полиартрит), активна фаза, III степен на активност, серопозитивен тип, бързо прогресиращо протичане със системно увреждане на сърцето (NKIIA миокардит), бъбреците (нефрит CRF0), MS-III, PFS-III.
- Ревматоиден артрит (полиартрит), активна фаза, II стадий активност, серонегативен тип, бързо прогресиращо протичане, с признаци на васкулит (синдром на Рейно), MS-I, PFS-I.
Предотвратяване
Тъй като етиологията на RA не е напълно ясна, няма специфично лечение за това заболяване. Основната цел на лечението е постигане на дългосрочна клинична ремисия и предотвратяване на прогресията на ерозивно-деструктивните промени.
- Основна програма:
- фармакотерапия (системна и локална);
- физиотерапия;
- тренировъчна терапия;
- масаж;
- механо-, ерготерапия.
- Допълнителни методи:
- имунокорективна терапия;
- еферентна терапия;
- ортопедично лечение;
- лъчетерапия.
- Помощни методи:
- клинично хранене, билколечение, хомеопатия, рефлексотерапия, психотерапия.
Фармакотерапия. Патогенетичната терапия за RA е разделена на 2 области: противовъзпалителна (симптоматична) терапия (НСПВС и GCS) и употребата на лекарства, които „модифицират заболяването“ (основна терапия).
Нестероидни противовъзпалителни средства. Употребата на НСПВС е насочена към решаване на 3 задачи: отстраняване, значително намаляване на болката, клинични прояви на възпаление, скованост, подобрение, формиране на функционалното състояние на опорно-двигателния апарат, намаляване или елиминиране на лабораторната активност на възпалителния процес.
Изборът на оптималното НСПВС и неговата доза се извършва емпирично, като се вземат предвид индивидуалната чувствителност към него, степента на неговата ефективност и развитието на възможни нежелани реакции.
основна терапия. Препоръчва се ранна "агресивна" терапия с базисни лекарства веднага след поставяне на диагнозата РА. Основата за това е липсата на панус, деформации, остеопения, тежки усложнения, формирани автоимунни механизми в ранен стадий на РА и висока вероятност за ремисия.