Синдром на Гудпасчър, стр
Синдромът на Гудпасчъре автоимунна патология, характеризираща се с образуването на автоантитела към базалните мембрани на бъбречните гломерули и белодробните алвеоли. Клинично синдромът на Goodpasture се проявява с повтарящи се белодробни кръвоизливи, прогресиращ гломерулонефрит и бъбречна недостатъчност. Диагнозата на синдрома на Goodpasture се потвърждава от откриването на антитела към гломерулната базална мембрана (Anti GBM), данни от биопсия на бъбреците и белите дробове, рентгеново изследване на белите дробове. Лечението на синдрома на Goodpasture включва имуносупресивна терапия (глюкокортикостероиди, цитостатици), плазмафереза, при показания - хемодиализа, бъбречна трансплантация.
Главна информация
Синдромът на Goodpasture е имунно-възпалително увреждане на капилярите на бъбреците и белите дробове, протичащо с развитието на гломерулонефрит и хеморагичен пневмонит. За първи път признаците на тази патология са описани през 1919 г. от американския патофизиолог E.W. Гудпасчър, заради което болестта е кръстена на него. В ревматологията синдромът на Goodpasture се отнася до системен васкулит и често се нарича "хеморагичен белодробно-бъбречен синдром", "хеморагична пневмония с гломерулонефрит", "идиопатична белодробна хемосидероза с нефрит". Честотата на синдрома на Гудпасчър е 1 случай на 1 милион население. Има два възрастови пика на заболеваемост – 20-30 години и 50-60 години; боледуват предимно мъже. При липса на лечение на синдрома на Goodpasture, смъртността сред пациентите достига 75-90%.
Причини за синдрома на Гудпасчър
Етиологичните механизми на заболяването не са надеждно установени. Клиничните наблюдения показват връзка между развитието на синдрома на Гудпасчър и прекарана вирусна инфекция (грип, вирусен хепатит А и др.), прием на лекарства.лекарства (карбимазол, пенициламин), промишлени опасности (вдишване на пари от органични разтворители, лакове, бензин), хипотермия, тютюнопушене. Генетично предразположение към този синдром е отбелязано при индивиди, носещи HLA-DRwl5, HLA-DR4 и HLA-DRB1 алели. Описани са семейни случаи на синдром на Goodpasture.
Под въздействието на един или друг етиологичен фактор, в резултат на промяна в толерантността на имунната система, организмът започва да произвежда автоантитела към базалните мембрани на белодробните алвеоли и бъбречните гломерули. Предполага се, че структурният компонент на а-3 веригата на колаген тип IV, който присъства в базалните мембрани на белодробните и бъбречните капиляри, действа като автоантиген. Образуваните антитела (GVM антитела) в присъствието на С3-комплемент се свързват с антигени; получените имунни комплекси се отлагат по протежение на базалните мембрани, предизвиквайки имуно-възпалителна лезия на бъбречните гломерули (гломерулонефрит) и алвеолите (алвеолит). В развитието на автоимунно възпаление важна роля принадлежи на активирането на клетъчни елементи (Т-лимфоцити, ендотелиоцити, моноцити, алвеоларни макрофаги, полиморфонуклеарни левкоцити), цитокини (инсулиноподобни, тромбоцитни растежни фактори, фактори на туморна некроза, интерлевкин-1), свободни радикали, протеолитични ензими и други фактори, които увреждат детето ней и белодробна тъкан.
Патологичните субстрати на синдрома на Goodpasture са хеморагичен некротизиращ алвеолит и нефрозонефрит. Хистологичното изследване на бъбречната тъкан разкрива пролиферативно-мембранозен, пролиферативен или некротизиращ гломерулонефрит, гломерулна склероза и фиброза на бъбречния паренхим. Морфологичното изследване на белодробната тъкан разкрива капилярит на междуалвеоларните прегради,белодробни инфилтрати, хемосидероза, пневмосклероза.
Симптоми на синдрома на Гудпасчър
Има три варианта на клиничния ход на синдрома на Goodpasture: злокачествен, умерен и бавен. Злокачественият ход се характеризира с рецидивираща хеморагична пневмония и бързо прогресиращ гломерулонефрит. При втория тип белодробно-бъбречният синдром се развива по-бавно и е умерено изразен. В третия вариант на синдрома на Goodpasture преобладават явленията на гломерулонефрит и хронична бъбречна недостатъчност; белодробните прояви се развиват късно.
Злокачественият вариант на синдрома на Goodpasture дебютира с белодробен кръвоизлив и остра бъбречна недостатъчност, изискваща интензивно лечение (елиминиране на водно-електролитни нарушения, компенсиране на загуба на кръв, вдишване на кислород, механична вентилация, хемодиализа или перитонеална диализа). В други случаи заболяването може да започне с общи симптоми: субфебрилно състояние, неразположение, загуба на тегло. Понякога появата на оплаквания се предшества от пренесен ARVI. От специфичните симптоми обикновено първи се развиват признаци на белодробно увреждане - кашлица, прогресираща диспнея, цианоза, болка в гърдите, повтарящи се кръвохрачене или белодробен кръвоизлив. Увреждането на белите дробове при синдрома на Goodpasture често се усложнява от сърдечна астма и белодробен оток.
Скоро към белодробните прояви се добавят бъбречни симптоми: хематурия, олигурия, периферен оток, артериална хипертония. При 10-15% от пациентите синдромът на Goodpasture се проявява с клинични признаци на гломерулонефрит. В много случаи протичането на заболяването е придружено от миалгия, артралгия, кръвоизливи на кожата и лигавиците, интраретинални кръвоизливи и перикардит.
Диагностика на синдрома на Goodpasture
При изследване на пациенти със синдром на Goodpasture той обръща внимание наобърнете внимание на бледността на кожата, пастозността или подуването на лицето. В белите дробове се чуват сухи и мокри хрипове, чийто брой се увеличава по време на хемоптиза и след нея. В общия кръвен тест се откриват хипохромна анемия, анизоцитоза, пойкилоцитоза, левкоцитоза и рязко повишаване на ESR. Общият анализ на урината се характеризира с протеинурия, цилиндрурия, еритроцитурия; Тестът на Зимницки разкрива изохипостенурия. При биохимичен кръвен тест се определя повишаване на нивото на креатинин, урея, серомукоид; намаляване на концентрацията на желязо. За синдрома на Goodpasture е типично откриването на голям брой еритроцити, сидерофаги и хемосидерин в общия анализ на храчките.
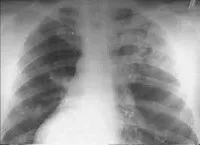
Най-чувствителният и специфичен метод за диагностициране на синдрома на Goodpasture е определянето на антитела към гломерулната базална мембрана (Anti-GBM) с помощта на ELISA или RIA. Рентгенографията на белия дроб показва множество фокални сенки. Морфологичното потвърждение на синдрома на Goodpasture се основава на данни от белодробна и бъбречна биопсия. От спомагателно значение са резултатите от инструменталната диагностика: спирометрия, ултразвук на бъбреците, ЕКГ, ехокардиография.
Лечение и прогноза на синдрома на Goodpasture
В острия период на синдрома на Goodpasture е показано назначаването на импулсна терапия с метилпреднизолон или комбинирана импулсна терапия (метилпреднизолон + циклофосфамид) с последващо преминаване към поддържаща терапия след постигане на клинична, лабораторна и радиологична ремисия. Плазмаферезата се извършва за елиминиране на циркулиращите имунни комплекси. Симптоматичната терапия на синдрома на Goodpasture включва трансфузия на еритроцитна маса и кръвна плазма, назначаване на препарати, съдържащи желязо. С развитието на терминална бъбречна недостатъчност се използват хемодиализни сесии. Възможна нефректомия, последвана отбъбречна трансплантация, но това не изключва рецидив на некротизиращ гломерулонефрит при трансплантанта.
Курсът на синдрома на Goodpasture е постоянно прогресивен; прогнозата не е много обнадеждаваща. Смъртта на пациентите настъпва, като правило, поради обилно белодробно кървене, тежка бъбречна или дихателна недостатъчност. При злокачествен вариант смъртоносният изход настъпва след няколко седмици; в други случаи средната продължителност на живота варира от няколко месеца до 1-3 години. В литературата се описват единични спонтанни ремисии на синдрома на Goodpasture.