Токсикодермия (токсидермия)

Защо кожата страда от чернодробни заболявания?

Грижа за суха кожа: правила и тънкости

Бърза реанимация: как да изглеждаме добре след махмурлук?

Омега 3, авокадо, домати, моркови и други продукти за здравето на кожата на лицето
Токсикодермия (токсидермия). Симптоми и лечение
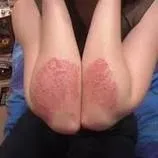

Причини за токсикодермия
Доста честопричина за токсикодермия са лекарствата (антибиотици, сулфонамиди, аналгин, амидопирин, бутадион, производни на барбитуровата киселина, витамини В1, В6, В12, дори антихистамини и кортикостероиди).Хранителна токсикодермия и са по-рядко срещани и могат да бъдат причинени от самата храна (хранителни алергени) или от вещества, образувани при дългосрочно съхранение, разваляне или различни примеси (консерванти, оцветители). Може би развитието на токсикодермия в резултат на действието на зъбни метални протези и с метална остеосинтеза.
Патогенезата на заболяването. Как се развива токсикодермията?
Основният механизъм на развитие натоксикодермия е алергичен, рядко токсичен. Алергичните кожни лезии възникват чрез имунологични механизми (В- и Т-имунитет) и се развиват различни видове алергични реакции.Лекарствената алергия възниква поради поглъщането дори на минимално количество лекарства в тялото, докато проявите на лекарствена алергия не съответстват на фармакологичнитедействието на лекарствата. Могат да се развият кръстосани реакции. Свръхчувствителността към антибиотици, сулфонамиди, производни на пиразолон продължава до 10-12 години или повече. В някои случаи имаме работа с идиосинкразия (вродена непоносимост към определени вещества), която е една от проявите на атопия (атопичен дерматит).
Клинична картина на токсикодермия
Проявите на токсикодермия са разнообразни, всякакви елементи на обрив могат да се появят върху кожата. Симптомите на токсикодермия обикновено са неспецифични. Едно и също вещество може лесно да причини различни клинични прояви при едно и също лице. В този случай същата клинична картина може да се развие под въздействието на различни химикали. По-често е характерен мономорфен обрив, по-рядко - полиморфен (макулопапулозен, макуло-везикуларен, везикуло-булозен и други). Обривът по кожата може да се комбинира с увреждане на лигавиците, общо влошаване на благосъстоянието и повишаване на телесната температура.
[caption >Петниста токсикодермия - еритематозна, хеморагична (пурпура), точкова, розеолозна, пръстеновидна. Те са разположени изолирано, могат да се слеят, образувайки еритема със значителни размери, до развитието на еритродермия. Впоследствие на повърхността на петна се появява пилинг, който може да наподобява прояви на розов лишей по симптоми, с локализация по дланите и стъпалата, епидермисът се ексфолира в плочи. Особена форма на петниста токсикодермия е еритемът на деветия ден на Милиан, който се развива на петия до двадесетия ден след началото на лечението. Характеризира се с появата на еритематозни петна със значителни размери преди образуването на дифузен еритем, които са придружени от повишаване на телесната температура, понякога с менингеални явления, артралгия,главоболие. Курсът е благоприятен в повечето случаи.
Токсичната мелазма се развива в резултат на излагане на лекарства (ацетилсалицилова киселина, калциферол, пеницилин, метациклин хидрохлорид, сулфонамиди, фенацетин, левамизол, метотрексат, хормонални контрацептиви и др.), вдишване на продукти от изгаряне на нефт, въглища. Лезията започва с появата на лека еритема главно на лицето, шията, екстензорните повърхности на ръцете, по-рядко на тялото, краката. На повърхността има малък пилинг, подобен на трици. Впоследствие на фона на еритема се появява мрежеста пигментация, както и фоликуларна кератоза по кожата, предимно на горните крайници. Може би развитието на телеангиектазия, атрофия, както и влошаване на състоянието на пациента (главоболие, слабост, загуба на апетит, загуба на тегло).
Папуларна токсикодермия - дисеминирани възпалени полусферични папули. Фенотиазини, стрептомицин, тетрациклин, витамин B1, йод, злато, антидиабетни сулфатни лекарства могат да причинят обрив под формата на плоски, многоъгълни папули, наподобяващилихен планус, дори пръстеновидни. Папулите могат да се слеят в плаки.
Въглеродна токсикодермия - образуване на болезнени, възпалени възли, които леко се издигат над нивото на кожата с неясни очертания. Причината може да бъде сулфонамиди, йод, бромни препарати, ваксини, производни на пиразолон и салицилова киселина (противовъзпалителни, аналгетици), гризеофулвин, циклофосфамид, метотрексат. Везикуларна токсикодермия - дисеминирани везикули с еритематозна граница. Може би развитието на везикули само по дланите и ходилата под формата на дисхидроза. Рядко се развива универсална едематозна еритема с везикулация, сълзене, подуване на лицето и крайниците, образуванеимпетигинозни крусти с ламеларен пилинг.
Пустулозна токсикодермия се свързва с влиянието на йод, бром, хлор, флуор, които се отделят със себума и затова обривите са най-често по лицето, гърдите, горната част на гърба. Те се състоят от пустули и акне под формата на възпалени полусферични папули с пустула на върха. Акнето от йод е по-малко и винаги има повече от тях. Причината за акнеподобен обрив може да бъде и витамини В6, В12, фенобарбитал, изониазид, литий, азатиоприн.
Булозна токсикодермия е или дисеминирани булозни елементи с еритематозна граница (пемфигоидна токсикодермия), или локализирана (фиксирана булозна токсикодермия). Може също да се прояви като еритема мултиформе или еритродермия. Йодната булозна токсидермия се локализира главно в гънките, на шията, лицето. Възможно е да има големи булозни елементи с ексцентричен растеж и тенденция към нагнояване, развитие на растителност на мястото на ерозия, наподобяваща вегетативен пемфигус. Обривите могат да бъдат локализирани и върху лигавиците.
Токсикодермията, наподобяваща полиморфна ексудативнаеритема, може да бъде причинена от отравяне с бензин или въглероден оксид, действието на лекарства, включително антихистамини.
Токсикодермичен тип алергиченваскулит може да причини антибиотици, сулфонамиди, амидопирин, барбитурати, антикоагуланти, витамин В6, бутадион, ацетилсалицилова киселина, йодни препарати.
Никотиновата киселина при продължителна употреба може да причини промени в кожата, които наподобяват черна акантоза, халогените при продължителна употреба водят до туберозна бромодерма или йододерма (синкаво-червени плаки, покрити с гнойни кори, под които папиломатознисвръхрастеж). Курсът на токсикодермия е остър, но в някои случаи може да продължи седмици, месеци. Токсикодермията може да бъде придружена от общо влошаване на благосъстоянието (треска, неразположение, главоболие), ускорена СУЕ, левкоцитоза, еозинофилия, анемия, агранулоцитоза, тромбоцитопения, комбинирана с алергична или токсична висцеропатия (миокардит, хепатит, нефрит и др.).
Хистопатологичните промени в кожата за токсикодермия са нехарактерни.
Разграничаване на токсикодермия със сифилитична розеола (не причинява дискомфорт, не се лющи, не се слива, не се издига над нивото на кожата, анамнезата е характерна, положителни серореакции),розацея,псориазис, псориазис-подобни сифилиди,лихен планус,акне, ексудативенеритема мултиформе, херпетиформен дерматит на Дюринг.
Лечение на токсикодермия
Ако е възможно, е необходимо да се елиминира етиологичният фактор. При дисеминиран обрив е показана обща терапия (натриев тиосулфат, интравенозен натриев хлорид или калциев глюконат, антихистамини, аскорбинова киселина, аскорутин, ентеросорбенти, диуретици, лаксативи, в тежки случаи кортикостероиди). Външно - индиферентни разклатени смеси, аерозоли с кортикостероиди (Soderm, оксициклозол, оксикорт, полкортолон и други), кортикостероидни мехлеми (Karizon). Елиминирайте хранителните алергени от храната.
Профилактиката се състои в елиминиране на контакт с вещества, за които се предполага, че са етиологични фактори. Тежка форма на токсикодермия е синдромът на Lyell или токсичната епидермална некролиза.