вътрематочна инфекция
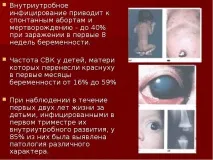
Вътрематочната инфекция (IUI, перинатални инфекции) е група от заболявания на ембриона, плода и новороденото с инфекциозен и възпалителен характер. Инфекцията възниква на етапа на вътрематочно развитие или раждане.
важно! IUI, с голям брой възможни патогени, имат подобна епидемиологична картина и същия тип клинични признаци.
Поради факта, че инфекцията на ембриона в ранна бременност води до спонтанен аборт, е трудно да се определи истинската честота на IUI. Но се смята, че честотата в неонаталния период (0 - 28 дни от живота) достига 10%. В допълнение, перинаталните инфекции заемат водеща позиция в структурата на детската смъртност.
1. Трансплацентарно, хематогенно - с притока на кръв през плацентата. 2. Възходящо - от гениталния тракт към плода през шийката на матката. 3. Низходящ - в маточната кухина през фалопиевите тръби. 4. Контактен, той също е интранатален - при преминаване на плода през родовия канал.
Основният източник на вътрематочна инфекция по време на бременност е майката. В редки случаи патологията може да бъде ятрогенна. Това е възможно по време на диагностични или терапевтични интервенции в кухината на бременната матка (амниоцентеза, вътрематочно кръвопреливане на плода, вътрематочни хирургични процедури).
Причини за възникване:
Причинителите на IUI принадлежат към най-разнообразната патогенна микрофлора:
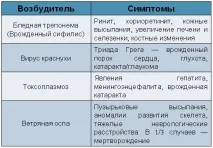
• бактерии - микоплазма, уреаплазма, Е. коли, стрептококи, бацил на Кох, бледа трепонема, листерия; • вируси — HIV, хепатит B и C, рубеола, цитомегаловирус, херпес; • гъби; • паразити - токсоплазма; • Смесени инфекции - комбинация от няколко патогена.
Важно!Водеща причина за перинатална загубаи спонтанен аборт са точно смесени инфекции.
За удобство при класифицирането на често срещаните патогени Световната здравна организация въведе съкращението TORCH:
• Т - токсоплазма; • O (други) — други инфекции; • R (rubella) – рубеола; • C – цитомегаловирус; • H - херпес.
Понякога името TORCH синдром се използва като синоним на перинатални инфекции. Фактори, провокиращи инфекция на ембриона / плода:
1. Нарушения по време на бременност. 2. Инфекциозни процеси при майката, особено в пикочно-половата система. 3. Имуносупресия при бременност - ХИВ/СПИН, трансплантация, химиотерапия. 4. Обременена акушерска анамнеза.
Ходът на инфекцията се определя от вида на патогена и гестационната възраст по време на инфекцията:
• до 12 седмици - спонтанен аборт или вродени малформации; • до 28 седмици - вътреутробно възниква остър възпалителен процес с образуване на псевдомалформации; • 28 - 40 седмици - генерализирана инфекция; • по време на раждане - поражението на един орган или система.
Физиологичната имуносупресия при плода и новороденото причинява продължително протичане на заболяването с множество неспецифични прояви. Това са продължителна жълтеница, проблеми с храненето и наддаване на тегло, вътрематочно забавяне на растежа, кожни обриви, неврологични разстройства, дихателна и сърдечно-съдова недостатъчност. В повечето случаи състоянието на детето се влошава с първите вдишвания или през първия ден от живота.
Важно!Ако инфекцията е настъпила малко преди раждането или директно по време на раждането, тогава бавният имунен отговор ще доведе до появата на признаци на вътрематочна инфекция при новороденото закъснение с няколко дни или дориседмици.
При заразяване в навечерието на раждането на преден план излиза специфична патология: пневмония, конюнктивит, омфалит, кардит. Често протичането на основното заболяване протича на фона на изразен синдром на интоксикация.
Някои клинични форми имат характерни черти:
Диагностика:
Алгоритъм за диагностика:
1. Проучване на историята на хода на тази бременност и акушерската история на майката. В резултат на това е възможно да се идентифицират перинатални рискови фактори за IUI.
2. Преглед на пациента. Наличие на видими или пренатално диагностицирани малформации и промени в различни органи и системи. Те включват кожен обрив, сив или иктеричен цвят, подуване на меките тъкани, уголемяване на черния дроб и далака, тонични и двигателни нарушения, патологичен секрет от палпебралните фисури и остатъка от пъпа.Важно!Сред многобройните нетипични признаци международните експерти идентифицират триада от възможни инфекции - „лошо дишане“, „лошо хранене“, лош външен вид“.
3. Лабораторни изследвания. Общите клинични изследвания на кръвта и урината, биохимията на кръвта, културите от материали за микрофлора дават косвени доказателства за наличието на инфекциозно-възпалителен процес. Специфични методи - ELISA, PCR могат да открият ДНК на микроорганизъм или защитни антитела към него в тялото на пациента.
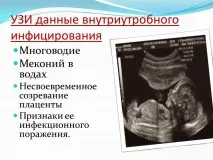
4. Инструментални методи - рентгенография, ЕКГ, ехография, лумбална пункция.
За поставяне на диагнозата IUI е необходимо да се докаже вътреутробният характер на инфекцията. Поради това се изследва не само болното бебе, но и майката и след раждането. При раждане в болница плацентата с мембраните и остатъка от пъпната връв, при какъвто и да е изход на раждането, се изпраща за патологоанатомично изследване.