Wirs Тема "Трофични язви с артериална и венозна етиология"
Изпълнено от: студент от група 503 на Факултета по обща медицина S.V. Горшков
Лектор: ас. Отдел Страхов М.А.
Определението за хронична язва на долния крайник е ясно формулирано едва през 1983 г. в резултат на дългогодишна работа на група шотландски изследователи, ръководени от J. Dale.
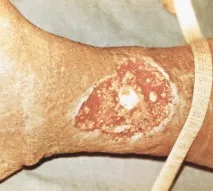
Трофичните язви от венозен характер представляват повече от 70% от всички язви на долните крайници. Появата им в по-голямата част от наблюденията се дължи на разширени вени. За съжаление, много лекари традиционно вярват, че трофичните язви обикновено се образуват след дълбока венозна тромбоза. Често диагнозата венозна трофична язва се счита за синоним на посттромбофлебитна болест. Резултатът от първоначално неправилна диагноза е погрешни препоръки за лечение и фалшиви прогностични заключения. Неправилното тълкуване на клиничната картина и пренебрегването на данните от инструменталните диагностични методи често пораждат необоснован песимизъм у лекаря и пациента относно възможностите за излекуване. Именно погрешната диагноза е основната причина за необоснован отказ от хирургическа намеса.
Диагнозата на венозна трофична язва обикновено не създава затруднения. Въпреки това е необходимо задълбочено снемане на анамнеза и клиничен преглед, включително преглед, палпация и инструментална диагностика.
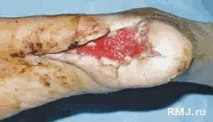
За разлика от венозната трофична язва, артериалната трофична язва е дефект на кожата и подлежащите тъкани, който се е развил в резултат на тяхната некроза при липса или наличие на леки лечебни процеси на фона на влошаване на артериалната циркулация на краката. Появата на трофични язви по стъпалата и кракатапоказва критично състояние на кръвообращението. Ако не се вземат спешни мерки за подобряването му, този крайник е обречен на ампутация. По този начин, при наличие на трофична язва на дисталните крайници, говорим за критична исхемия. Артериалните язви обикновено се локализират по нокътните фаланги на пръстите на краката, в областта на петата, по вътрешната повърхност на пръстите, не са необичайни "целуващите" язви по вътрешните повърхности на докосващите се пръсти. Язвите най-често са засегнати от инфекция и имат неравни ръбове, дъно без гранули, покрито с фибринозен налеп, с оскъдно гнойно течение.
Напоследък увеличаването на броя на пациентите със захарен диабет (през 1996 г. имаше 120 милиона, а до 2025 г. броят им се очаква да нарасне до 250 милиона) води до развитието на такова опасно усложнение като "синдром на диабетно стъпало", което води до 40-70% от всички нетравматични ампутации, докато непосредствената следоперативна смъртност надвишава 20%!
Патогенезата на SDS се основава на полиневропатия, остеоартропатия, ангиопатия, които савзаимосвързани и взаимно утежняващифактори.
Надеждни признаци на зависимост на трофичните кожни нарушения от CVI на венозна етиология:
- разширени сафенозни вени;
- потвърдена диагноза дълбока венозна тромбоза в анамнезата;
- състояния, показващи висока вероятност от флеботромбоза (фрактури на костите на долните крайници, продължително обездвижване, пункции и катетеризации на вените на долните крайници, продължителна почивка на легло, прием на хормонални лекарства, заболявания на кръвоносната система и др.).
Обективни критерии за увреждане на венозната система са разширените вени, локализирани както при типичните(вътрешна повърхност на бедрото, задна и средна повърхност на подбедрицата) и атипични (задна повърхност на бедрото, ингвинална област, предна и странична стена на корема) места. Венозната трофична язва се характеризира с нейната локализация върху вътрешната повърхност на долната трета на крака. Кожата около него обикновено е хиперпигментирана и втвърдена; възможно наличие на екзема и дерматит. В областта на нарушената трофика чрез палпация могат да се определят кратерни вдлъбнатини във фасцията на крака, съответстващи на изходните точки на перфорантните вени. Необходимо е да се подчертае значението на определянето на пулсацията в артериите на краката (задната тибиална и задната част на стъпалото) при всички пациенти с трофични язви на долните крайници, независимо от наличието на промени в подкожната венозна система, тъй като заболяването често се среща при възрастни хора и венозни трофични язви могат да възникнат на фона на периферна атеросклероза.
Образуването на язва, като правило, се предшества от цял комплекс от обективни и субективни симптоми, показващи прогресивно увреждане на венозната циркулация в крайниците. Пациентите отбелязват повишено подуване и тежест в прасците, повишени спазми на мускулите на прасеца, особено през нощта, появата на усещане за парене, "топлина" и понякога сърбеж на кожата на долната част на крака. През този период в долната трета на крака се увеличава мрежа от меки цианотични вени с малък диаметър. На кожата се появяват виолетови или лилави пигментни петна, които, сливайки се, образуват обширна област на хиперпигментация. Натрупаният в кожата хемосидерин има антигенни свойства и предизвиква възпалителна реакция с развитие на пурпурен дерматит и екзема. Кожата на това място се удебелява, става болезнена, напрегната, придобива характерен "лаков" вид. Поради разпространението на възпалението към мастната тъкан, кожатастава неподвижен и не може да се сгъне. Развива се остър индуративен целулит, който се проявява с дифузно втвърдяване, хиперемия и хипертермия на кожата, която придобива вид на "портокалова кора" поради интрадермална лимфостаза. В тази зона кожата губи бариерните си функции и става лесно пропусклива за различни микроорганизми. Прогресивната интрадермална лимфостаза води до екстравазация на лимфа, която се натрупва върху кожата под формата на опалесциращи капчици, наподобяващи роса.
Впоследствие в центъра на зоната на засегнатата кожа се появява огнище на излющване на епидермиса, което с белезникавия си вид наподобява парафинова инкрустация. Това е така наречената бяла атрофия на кожата – предязвено състояние. Липсата на лечение и минималната травма водят до образуването на малък язвен дефект, покрит с краста, под който има влажна черешово-червена повърхност.С напредването на прогресията формата на трофичните язви се променя и тяхната площ се увеличава. Размерът им варира в широки граници. Увеличаването на площта на трофичната язва обикновено възниква в резултат на разширяване на границите на един улцерозен дефект. Освен това е възможно да се слеят няколко язви със сравнително малка първоначална площ. При дълъг ход на заболяването и липса на адекватно лечение венозните трофични язви могат да достигнат гигантски размери и да се разпространят по цялата обиколка на долния крак. Първоначално процесът се ограничава до лезии само на кожата, а по-късно се задълбочава, достигайки до ахилесовото сухожилие и мускулите на прасеца по задната повърхност на подбедрицата и периоста по предната повърхност. Проникването на трофична язва в дълбочина е придружено от увеличаване на болката, за облекчаване на която често е необходимо да се използват наркотични аналгетици. Всеки пети пациент в зоната на трофична язва,локализиран на предната повърхност на долния крак, се развива осифициращ периостит с огнища на остеосклероза. В този случай добавянето на вторична инфекция може да провокира остеомиелит. Дълбокото увреждане на тъканите с течение на времето може да доведе до артрит и контрактура на глезена. Естеството на отделянето от трофични язви зависи от етапа на процеса на раната, наличието и естеството на бактериалната инфекция. Може да бъде гной с неприятна миризма, мътен серозен излив с фибринови нишки и понякога хеморагичен ексудат. Интензивността на ексудацията се определя от размера и дълбочината на трофичните язви. Според някои доклади има случаи, когато при пациенти със затлъстяване с обширни венозни трофични язви дневната загуба на течност през повърхността им достига 1000-1500 ml. Състоянието на кожата около трофичната язва се влошава под въздействието на отделяне от рана и микробната екзема става чест спътник на хроничните венозни язви. Прогресията му често се провокира от различни неправилно подбрани превръзки, лосиони, мехлеми. Най-тежката е микотичната инфекция, чийто източник може да бъде онихомикоза и интертригинозна микоза, които често се срещат при пациенти в напреднала възраст. Микотичната инфекция, сенсибилизираща тялото, утежнява хода на основния процес и допринася за прогресирането на трофичните разстройства. На фона на инфектирана трофична язва може да се развие остър гноен варикотромбофлебит, лимфангит, ингвинален лимфаденит и еризипел. Честите огнища на локална инфекция причиняват необратими склеротични промени в лимфните колектори с развитие на вторичен лимфедем.