Етиология, клиника и лечение на вродена хиперплазия на надбъбречната кора
Под това наименование се разбиравродено заболяване, чиято клинична картина се характеризира с аномалия в развитието на външните полови органи и атрофия на половите жлези. През1865 г. Crecchioописва сексуално активен мъж с матка, яйчници (без жълто тяло), увеличен клитор до 6 cm и тежка хиперплазия на надбъбречната кора.
Таковазаболяванене е толкова рядко. Така в САЩ от 1936 до 1949 г. от 73 хиляди хоспитализирани деца са идентифицирани 18 такива пациенти (Wilkins), в Швейцария от 1940 до 1945 г. от 70 хиляди - 25. В Цюрих от 5041 новородени едно дете е диагностицирано с вродена хиперплазия на надбъбречната кора (Prader).
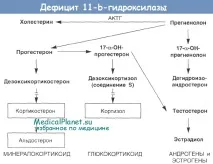
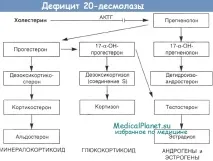
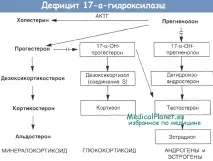
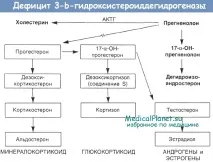
Голямароляв етиологията на вродената надбъбречна хиперплазия играе наследствеността. Родителите на такива пациенти почти винаги имат нарушение на стероидогенезата. Патогенезата на това заболяване, според Бартер и Олбрайт, може да бъде представена по следния начин: когато в надбъбречната кора се произвежда недостатъчно количество кортизол, се увеличава образуването на ACTH в предния дял на хипофизната жлеза. Излишъкът от ACTH води от своя страна до хиперплазия на надбъбречната кора и повишено производство на андрогени, които причиняват ненормално развитие на гениталните органи. Голямо количество андрогени потиска производството на гонадотропини, което води до атрофия на половите жлези. Тази теория не обяснява всички характеристики на заболяването.
Клинична картина на вродена надбъбречна хиперплазия. Основните симптоми на вродена надбъбречна хиперплазия са уголемяване на клитора и недоразвитие на вагината при момичета, уголемяване на пениса, окосмяване и атрофия на тестисите при момчета. При момичетата растителността се появява през първите 2-3 години от живота.на пубиса и в подмишниците; яйчниците, матката и млечните жлези не се развиват, не настъпва менструация. Децата от двата пола са физически силни, мускулите им са добре развити. В умственото развитие те не изостават от връстниците си, а често интелигентността им дори е повишена.
Клиничната симптоматикасе дължи на повишено производство на андрогени от хиперпластичния надбъбречен кортекс (вирилна форма). Заедно с това понякога се увеличава производството на минералкортикоиди, което води до хипертония (хипертонична форма). Впоследствие хипертонията се усложнява от промени в сърдечно-съдовата система, бъбреците и други органи. Малко по-често от хипертоничната форма, обикновено при деца под една година, се появява синдром на загуба на сол. При тази форма образуването на минералкортикоиди е намалено, което води до хипонатриемия, хипохлоремия и хиперкалиемия, които водят до дехидратация, загуба на тегло и хипотония.Диагностиката на вродена надбъбречна хиперплазиясе основава на анормално развитие на външните гениталии и повишена уринна екскреция на 17-кетостероиди.
Обикновено дневната екскреция на 17-кетостероиди в урината при деца на възраст под 3 години е 0,5 mg, 3-8 години - до 2,5 mg, 8-12 години - до 5-6 mg; при момчета до 14-годишна възраст - 10 mg; на 16-18 години - 18 mg; при момичета до 14-годишна възраст - 8,5 mg, а на 16-18 години - 14 mg (Clevit).Необходимо е да се диференцира заболяванетос аренобластом, болест на Stein-Leventhal и тумор на надбъбречните жлези.
Лек. Най-доброто лечение за вродена надбъбречна хиперплазия е кортизонът. Други лечения (надбъбречна хирургия, полови хормони) са по-малко ефективни. Кортизонът инхибира производството на ACTH от предната хипофизна жлеза, което води допроизводството на андрогени от надбъбречната кора е намалено. Най-добри резултати се отбелязват, ако терапията започне преди навършване на две години. Кортизонът се предписва на деца под две години при 25 mg, от 2 до 6 години - по 50 mg, над 6 години - 100 mg на ден интрамускулно. Лечението продължава, докато дневното количество 17-кетостероиди, екскретирани в урината, намалее до нормалното. След това дозата на кортизона постепенно се намалява и се довежда до 1/3-1/4 от първоначалната доза. Впоследствие пациентите се нуждаят от постоянна поддържаща доза. Таблетките кортизон се използват в същите дози 3-4 пъти на ден.Не се препоръчва употребата на преднизон, преднизон и дексаметазон. Лечението с кортизон винаги трябва да се провежда под контрола на екскрецията на 17-кетостероиди в урината.