KSS. Патология на пателофеморалната става (PFJ). +
М.А. Герасименко, А.В. Белецки, Е.В. Жук, С.Д.Залепугин.
Пателата има 5 ставни повърхности, въпреки че клинично важни са 2 основни повърхности - медиална и латерална. Централният надлъжен ръб разделя тези ставни повърхности. Зоната на контакт на пателата се премества проксимално с увеличаване на ъгъла на огъване на коляното. Конфигурацията на пателата може да повлияе на нейната стабилност. Wiberg [4] описва 3 вида патела - I, II, III (фиг. 1).
При тип I патела медиалната и латералната ставна повърхност са равни. Типове II и III имат прогресивно намаляваща медиална ставна повърхност, а доминиращата латерална ставна повърхност вероятно е свързана с нестабилност на пателата. Това предполага, че крайната форма на пателата се определя от натоварванията върху нея. Например, резултатът от латералната равнина на пателата ще бъде по-изпъкнала странична ставна повърхност [4]. Формата на блока на ставния край на бедрената кост също може да повлияе на стабилността на пателата. Agletti и др. [5] отбелязват, че височината на латералния кондил в контролната група обикновено е почти 2 пъти по-голяма, отколкото при пациенти с пателарна сублуксация, средно 9 mm срещу 4,7 mm.
медиална страна
Странична страна
Има както повърхностен, така и дълбок компонент на латералния ретинакулум. Дълбокият компонент се прикрепя директно към пателата и е първата линия на съпротивление срещу изместване на пателата от страничната страна на ставата. Дълбоката напречна фасция фиксира илио-тибиалния лигамент на пателата. Стабилизиращият ефект на латералния ретинакулум е най-значим в момента на пълно разгъване на коляното, когато ставниятповърхностите на пателата и блока на бедрената кост не се докосват. Тъй като илиотибиалният лигамент се движи назад по време на флексия в коляното, страничното напрежение върху пателата се увеличава. Ако тези сили действат срещу отслабените медиални стабилизатори, може да възникне наклон на пателата или сублуксация. Илиотибиалният тракт, продължение на тензорната фасция лата, се простира от този мускул до туберкула на Герди. Тъй като илиотибиалният лигамент постоянно се трие в страничния епикондил по време на флексия-разгъване на коляното, може да се появи болка.
Биомеханика
Основната функция на пателата е да увеличи ефективността на квадрицепса чрез увеличаване на лоста на екстензорния механизъм. Пателата увеличава механичната сила на екстензорния механизъм с около 50% [15]. Когато коляното е огънато, дисталният ставен хрущял влиза в контакт със ставния край на главата на блока (трохлеарен жлеб). Първоначалният контакт се осъществява в областта на дисталния полюс на пателата, когато коляното е сгънато приблизително 10-150. В случай на патела алта, това не се случва, докато коляното не бъде огънато до 20-300 [16, 17]. Когато флексията достигне 90°, най-проксималната част на пателата влиза в контакт със ставната повърхност с блока. В зависимост от мястото на увреждане на ставния хрущял може да се появи болка при огъване под определен ъгъл. КТ изображенията помогнаха за разбирането на пателофеморалното плъзгане при различни ъгли на флексия в коляното. В позицията на пълно разгъване пателата обикновено е леко странично спрямо блока и е спусната от квадрицепса в центъра на блока. Пателата трябва да бъде центрирана при 15-200 флексия в коляното, без никакъв наклон, и да остане в тази позиция по време на флексията.Патологично изместване или сублуксация, както и ротация и наклон на пателата, могат да бъдат открити при флексия на различен брой градуси.
Както при всяка друга ортопедична патология, внимателното проучване на анамнезата ви позволява да разберете по-добре проблемите на пациентите. Острите травматични увреждания на PFJ са по-редки от дългосрочните проблеми, свързани с патологично изместване на пателата. Травматичните наранявания, като падане върху свито коляно, обикновено причиняват тъпи увреждания на хрущялните повърхности на пателата и в много случаи на бедрената кост, в зависимост от степента на флексия в момента на нараняване. В случай на първоначално травматично изместване, пациентът може да опише външно ротационно нараняване на бедрената кост на тибията, съчетано с валгус и флексия на коляното, след което пателата се измества латерално, към външната страна на коляното. По време на прегледа на пациента пателата може да се върне в нормалната си позиция. Разбира се, тази класическа анамнеза има много вариации. Неспецифични симптоми като болка, крепитус, куцота, периодична скованост на ставите и подуване са чести, но те също могат да бъдат проява на патология, която не е свързана с PFS. Болката е най-честото неспецифично оплакване. Обикновено е тъп, свързан с движения на флексия-разгъване в колянната става, особено изкачване на стълби, клякане и седене на стол за дълги периоди от време. Затлъстяването играе важна роля като утежняващ фактор за развитието на пателофеморална артроза.
Физическо изследване
Физическият преглед може да се фокусира само върху патология, свързана с колянната става, докато други случаи, катонапример препратената болка от тазобедрената става или лумбалния гръбнак ще бъде пропусната. Необходимо е също така да се вземат предвид възможните системни причини, като ревматоиден артрит и рефлексна симпатикова дистрофия. Задълбоченият преглед също помага да се идентифицират други причини за болка в коляното (патология на мениска и кръстни връзки). Походката трябва да се изследва внимателно. Може да се наблюдава прекомерен тибиофеморален валгус, валгус и пронация на стъпалото. Може също да има прекомерно предно изместване на бедрената кост, външна тибиална торзия, патела алта или патела инфера и анормална медиална или латерална ротация на пателата. Проксималната и латералната ротация на пателата води до появата на така наречения симптом „око на скакалец” (фиг. 2). Този симптом може да се наблюдава, когато пациентът е седнал със сгънати на 90° колене [20]. Това положение на пателата се дължи на нейното изместване и бедрената антеверсия.
Необходимо е да се изследват мускулите около колянната става, да се измери обиколката им и да се установи липсата на атрофия - това важи особено за квадрицепса и latissimus femoris. Ъгълът на квадрицепса или ъгълът "Q" се измерва в легнало положение с изпънати крака. Ъгълът "Q" се определя от линията, преминаваща от горния преден илиачен бодил до пателата и от центъра на пателата до тибиалния туберкул (фиг. 3).
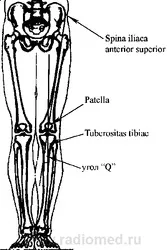
Aglietti и др. [5] изследват 150 пациенти с нормални коленни стави и установяват, че средната стойност на ъгъла "Q" е 110 при мъжете и 170 при жените. Поради тази причина ъгълът "Q" по-голям от 200 се счита за патологичен. Факторите, водещи до необичаен ъгъл "Q", включват бедрена антеверсия, повишена външнаусукване на пищяла и странично изместване на тибиалния туберкул. Според Fulkerson [23] ъгълът "Q" може да бъде измерен в позиция на флексия в колянната става на 90 °. Изследването в тази позиция потвърждава, че пателата седи в жлеба на блока и може да се открие необичаен ъгъл "Q". Fulkerson [23] задава нормални стойности за това измерване от -40 до +60. Резултати над 80 се считат за патологични. Когато се изследват пациенти в седнало положение, могат да се наблюдават пателофеморални измествания, като се помоли пациентът да движи колянната става изцяло. Може да се отбележи знакът "P" (от "патела") - прекомерно движение на пателата в странична посока с неочакван скок по време на движението на пателата от позиция на флексия до пълно удължаване. Това е показателно за дисбаланс между медиалните и страничните съпротивителни сили [21]. Колянната става трябва да се изследва за излив. Перипателарните меки тъкани трябва да бъдат внимателно изследвани. Латералният ретинакулум трябва да се палпира внимателно, както и прикрепването на квадрицепса към пателата, пателарното сухожилие и MPPS. Тези структури могат да бъдат болезнени при палпация. В позицията на флексия и екстензия е необходимо да се изследва илиотибиалният лигамент. Лигаментите, ограничаващи подколенната ямка, също трябва да се сравнят в легнало положение, за да се оцени възможното относително скъсяване. Прекомерно скъсяване на екстензорите може да се види в позицията на флексия. Обикновено пациентът е в състояние да огъне и двете колена, така че двете пети да са в контакт или почти в контакт със седалището. В същото време може да се открие крепитус, за което е необходимо да се приложи малка сила, насочена назад към пателата, и в същото време субектаколянната става извършва активни движения в пълен размер. Когато пациентът се опитва да изправи подбедрицата срещу съпротивление, крепитусът се увеличава и болката също се увеличава. Колкото по-проксимално е увреждането на ставната повърхност на пателата, толкова по-голяма степен на флексия е необходима за появата на болка. За да се оцени наличието на стегнат латерален ретинакулум, трябва да се извърши тест за ограничаване на повдигането на страничния ръб на пателата (фиг. 4). Тестът трябва да се проведе в екстензия, като медиалната патела се държи на място с пръстите на двете ръце, докато палците се използват за повдигане на латералната патела. Ако пателата може да се повдигне само леко над неутралната позиция, тогава има стегнат страничен ретинакулум и вероятно наклон на пателата.
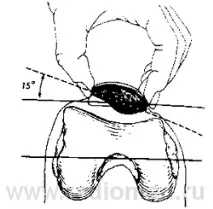
Колович и др. [22] тестват 100 пациенти с нормална патела и откриват, че наклонът на пателата след преминаване през неутралната позиция варира от 0 до 200. Авторите заключават, че невъзможността за накланяне поне до 00 е патологична, като отбелязват също така, че тази цифра корелира с успешния изход след операция за странично освобождаване. Медиалните и латералните движения на пателата също трябва да бъдат внимателно изследвани. Страничните движения на пателата отразяват целостта на медиалната капсула, медиалния ретинакулум и наклонените влакна на медиалния latissimus femoris.
Рентгенови изследвания
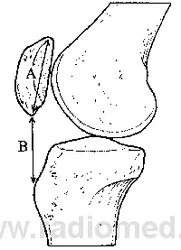
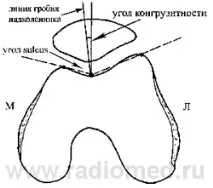
Страничният изглед, получен при флексия до 300, може също да се използва за откриване на patella alta или patella infera с помощта на линията на Blumensaat [25]. Долният полюс на пателата трябва да е приблизително на нивото на линията, която представлявапокрива на интеркондиларната вдлъбнатина. Двустранно предно-задно изобразяване може да се използва за оценка на линиите на крайниците, както и на стесняване на ставната цепка, ставни мишки, фрактури, тумори и пателарна патология, включително двуустна и трилобарна патела. Предно-задно изображение при флексия на коляното 450 може да диагностицира тибиофеморална констрикция, която иначе би останала неразпозната. Аксиалната проекция се използва за диагностициране на пателарен наклон или сублуксация. Мърчант описва метод за получаване на това изображение при огъване на коляното на 450 с каудална посока на рентгеновия лъч под ъгъл от 300 [26]. Ортопедичният институт на Южна Калифорния използва модифицирано изображение на Merchant, където коленете са огънати до 300 и двете колена са поставени върху касета за сравнение. След това референтните линии се спускат тангенциално върху страничната ставна повърхност, като втората линия минава през кондилите на трохлеята отпред (подобно на техниката, описана от Laurin et al.) [27]. Ъгълът, образуван от тези линии, трябва да бъде отворен странично. Ако ъгълът е отворен медиално или линиите са успоредни, тогава вероятно има необичаен наклон на пателата. Това заключение беше направено, след като беше отбелязано, че 97% от хората обикновено имат различни ъгли, докато всички пациенти с необичаен наклон на пателата имат успоредни или конвергентни ъгли. Ъгълът на конгруентност на Мерчант може да се използва за тълкуване на медиолатералната сублуксация [28] (Фигура 6). На аксиалното изображение линията на централния гребен на пателата трябва да бъде върху ъглополовящата на ъгъла на браздата или медиално от него. Ако линията на гребена е разположена странично от ъглополовящата, тогава пателата се измества странично, което може да се разглежда като сублуксация. INСобственото проучване на Мърчант върху 100 пациенти има нормален среден ъгъл на конгруентност от -60, което означава, че централния гребен на пателата е медиален спрямо ъгъла на браздата, със стандартно отклонение от 110. Ъгъл на конгруентност от 160 се смята за патологичен.Аглиети обаче смята, че този интервал е твърде широк. Той изследва 150 асимптоматични пациенти и установи, че средният ъгъл на конгруентност е -80, със стандартно отклонение от 60 [5].
Заключение
Ортопедичната патология на PFS е сериозен, доста често срещан, но недостатъчно проучен проблем. При диагностицирането на патологията на PFS е важна внимателно събраната анамнеза и пълен клиничен преглед. Като се има предвид широк спектър от ортопедични заболявания, характеризиращи се с подобни клинични и анамнестични данни, препоръчително е да се използва целият арсенал от съвременни методи за изследване (рентгенови лъчи в различни проекции, CT, MRI) в допълнение към традиционните при диференциална диагноза и проверка на диагнозата.