Мястото на инхалаторните форми на антибактериалните лекарства при лечението на бактериална белодробна инфекция при
Aztreonam е синтетичен монобактамен антибиотик (моноцикличен β-лактам), който е активен срещу грам-положителни аеробни микроорганизми и е резистентен към повечето β-лактамази.
Използване на инхалаторни антибиотици в България
Лечение на инфекция с Pseudomonas aeruginosa
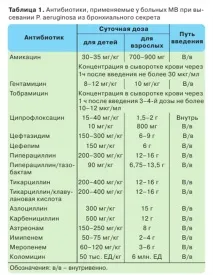
Терапия на екзацербация на бронхопулмонален процес при хронична инфекция с P. aeruginosa
Повечето от антибиотиците, използвани за лечение на Pseudomonas aeruginosa по време на обостряне на бронхопулмонарния процес, се прилагат парентерално, обикновено интравенозно. Терапията обикновено се провежда с две антимикробни лекарства, базирайки се на най-добър клиничен ефект в резултат на техния синергизъм и за намаляване на риска от развитие на антибиотична резистентност. Аминогликозидите се използват в комбинация с цефалоспорини от III-IV поколение, например амикацин + цефтазидим или тобрамицин + цефтазидим или цефсулодин. Други комбинации се избират въз основа на резултатите от антибиограмата и под контрола на клиничния отговор на лечението, например тобрамицин + пиперацилин, амикацин + тиенамицин или цефтазидим + азтреонам. Комбинацията от два β-лактамни антибиотика (пиперацилин, цефтазидим, цефепим, азтреонам, имипенем, меропенем и др.) не се препоръчва. Употребата на високи дози антибиотици е свързана с трудностите при постигане на техните терапевтични концентрации в храчките, особеностите на фармакокинетиката на антибиотиците при CF и способността на мукоидните форми на P. aeruginosa да образуват алгинатен филм, който ги предпазва от действието на антибиотиците. Продължителността на лечението е 14 дни или повече. Критерият за спиране на антибиотичната терапия е връщанетоосновните клинични симптоми на обостряне на бронхопулмоналния процес (телесно тегло на пациента, показатели на дихателната функция, естеството и количеството на отделянето на храчки и др.) до първоначалното ниво за този пациент [21, 45].
Профилактична терапия за първа инокулация на P. aeruginosa
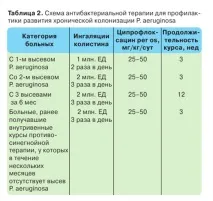
Превантивните курсове на антибиотична терапия при първата инокулация на P. aeruginosa от бронхиален секрет намаляват честотата на прехода на непостоянно носителство на P. aeruginosa към хронична инфекция с P. aeruginosa от 58 на 14%, а честотата на саниране на храчки от P. aeruginosa е 80% [2]. В момента има няколко схеми за лечение на пациенти с първи инокулация на P. aeruginosa: използване на инхалаторни тобрамицини или използване на колистиметат натрий (колистин) в комбинация с перорален ципрофлоксацин. Режимът на дозиране на RTI (Tobi и Bramitoba) за първоначално посяване на Pseudomonas aeruginosa е 300 mg 2 пъти дневно в продължение на 28 дни, независимо от възрастта на пациента [40, 48]. Tobi Podhaler се предписва на деца над 8-10 години и възрастни в доза от 112 mg 2 пъти дневно в продължение на 28 дни [46]. Ефективността на лечението се оценява по резултатите от повторно микробиологично изследване При унищожаване на патогена не се извършва допълнително лечение. Ако P. aeruginosa се изолира повторно в храчки въпреки 4 седмици лечение, на пациента се прилагат интравенозни антибиотици (напр. цефтазидим) в комбинация с амикацин или тобрамицин. Ефективност на лечениетооценете според резултатите от повторно микробиологично изследване след 14 дни При избора на натриев колистиметат можете да използвате препоръките, посочени в табл. 2. Проучвания, проведени в чужбина и у нас върху клиничната ефикасност и безопасност на натриевия колистиметат показват, че по време на първоначалното засяване на Pseudomonas aeruginosa, той може да се използва при пациенти с МВ във всички възрастови групи с непрекъснат 3-седмичен курс в комбинация с перорален ципрофлоксацин [2, 40, 46]. тазидим и тобрамицин), последван от 3-месечен курс на инхалаторен натрий. колистиметат [46].
Профилактична терапия на хронична бронхопулмонална инфекция с P. aeruginosa
При хронична Pseudomonas aeruginosa инфекция всички пациенти трябва да получават инхалаторни тобрамицини или натриев колистиметат, като в този случай тези лекарства вече не се предписват за профилактични, а за терапевтични цели [46].

По този начин многобройни проучвания и нашият собствен опит показват, че употребата на инхалаторни антибиотици при пациенти с CF с първа култура или вече с хронична инфекция с P. aeruginosa допринася за стабилизирането на белодробната функция, намалява риска от хоспитализации, необходимостта от парентерална антибиотична терапия и, следователно, общата цена на лечението, намалява риска от странични ефекти, подобрява качеството на живот на пациентите с CF. Ефективността на инхалаторното лекарство обаче се определя не само от неговите фармакокинетични характеристики, но и от много други фактори, които влияят на разпределението на лекарството в респираторния тракт (вид на пулверизатора и компресора, размер на произведените частици, скорост на доставяне на аерозол, възраст на пациента, тежест на увреждане на белите дробове). Същите фактори определят до голяма степен придържането (комплайънса) на пациентите към лечението с едно или друго лекарство.
Препратки 1. Капранов Н.И., Каширская Н.Ю. // Лекарство. 2010. № 2.C. 12. 2. Кистозна фиброза. Съвременни постижения и актуални проблеми: Метод. rec. / Ед. Н.И. Капранова, Н.Ю. Каширская. 44-то изд., преработено. и допълнителни М., 2011. 3. Riordan J.R. и др. // Наука. 1989. V. 245. No. 4922. P. 1066. 4. Каширская Н.Ю. и др. // Доктор. 2010. № 3. С.10. 5. Гибсън Р.Л. и др. // Pediatr. Пулмонол. 2007. Т. 42. С. 610. 6. Амелина Е.Л., Чучалин А.Г. // Пулмология. 2009. № 5. С. 120. 7. Hofmann T. // Curr. Pharm. Дес. 2012. Т. 18. № 5. С. 683. 8. Чикина С.Ю. // Лекарство. 2011. № 4. С. 105. 9. Ballman M. и др. // Respir. Med. 2011. Т. 105. Доп. 2.P.S2. 10. Worlitzsch D. и др. // J. Clin. Инвестирам. 2002. Т. 109. С. 317. 11. Рамзи Б.В. и др. // N. Engl. J. Med. 1993. V. 328. P. 1740. 12. Капранов Н.И. и др. // Пулмология. 2008. № 3. С. 20. 13. Lenoir G. и др. // Paediatr. лекарства. 2007. Т. 9. Доп. 1. С. 11. 14. Хо Б.Л. и др. // Гръден кош. 2002. Т. 122. С. 930. 15. Sawicki G.S. и др. // Pediatr. Пулмонол. 2012. Т. 47. № 1. С. 44. 16. Heijerman H.G. и др. // J. Cyst. Фиброз. Т. 8. № 5. С. 295. 17. Mazurek H. и др. // J. Cyst. Фиброз. 2012. V. 11. P. S74. 18. Parkins M.D. и др. // експерт. Rev. Respir. Med. 2011. Т. 5. № 5.С. 609. 19. Гелър Д.Е. и др. // J. Aerosol Med. пулм. доставка на лекарства 2011. Т. 24. № 4. С. 175. 20. Гелър Д.Е. и др. // Pediatr. Пулмонол. 2007. Т. 42. № 4. С. 307. 21. Констан М. У. и др. // J. Cyst. Фиброз. 2011. Т. 10. № 1. С. 54. 22. Констан М. У. и др. // Pediatr. Пулмонол. 2011. Т. 46. № 3. С. 230.
Съвети за кистозна фиброза
Наталия Юриевна Каширская води консултативната линия

Консултации за небулизаторна терапия
Използването на инструменти, използването на помощни средства и различниаксесоари при инхалация, хигиена, сервизна поддръжка на апарати
Правни консултации - Гришин Сергей Михайлович Адвокат,

реклами

Правила за провеждане на микробиологична диагностика в основните лаборатории на Москва за пациенти с кистозна фиброза България Повече подробности >>>