Туларемия при хора симптоми, профилактика, причини, лечение
Туларемията е фебрилно заболяване, причинено от Francisella tularensis; може да прилича на коремен тиф.
Симптомите са първична локална язва, регионално увеличение на лимфните възли, общи признаци на интоксикация и понякога атипична пневмония. Диагнозата е предимно епидемиологична и клинична и се потвърждава от серологични тестове. Лечението е стрептомицин, гентамицин, хлорамфеникол или доксициклин.
Характеризира се със специфичен регионален лимфаденит, треска, умерена интоксикация, увреждане на различни органи, склонност към вълнообразен, продължителен курс.
Патогенеза и патология. Патогенът навлиза в тялото през кожата, лигавиците на очите, дихателните пътища, устата, червата. Патогенът прониква в лимфните възли, образува се бубон, смъртта на патогена в лимфните възли и кръвта, освобождава се ендотоксин. Може да се развие генерализация на процеса извън входната врата: увеличаване на черния дроб, далака, лимфните възли, образуването на вторични бубони, развива се алергизация на тялото, ХЗТ, грануломи и области на некроза в черния дроб, далака, лимфните възли и бъбреците, в белите дробове, мозъка, ексудат в плевралната кухина, както и венозен застой и мастна дегенерация в сърцето, бъбреците, образуват се дистрофични изменения.
Епидемиология на туларемията при хората
Източници на инфекция: повече от 80 вида животни.
Начини на предаване: трансмисивен (комари, конски мухи, кърлежи), храна и вода, контакт, аспирация (вдишване на прах). Пропускателни и контактни през лятото, въздух-прах - есен-зима-тегло-на. В цяла България по-често боледуват жителите на селата, рибарите, животновъдите, работещите в зеленчукобази, кланици, домакините.
Причини за туларемия при хората
Полиморфен бацил Fransiella tu-larensis.
Има 7 клинични синдрома, свързани с туларемия. Патогенният организъм F. tularensis е малък, плеоморфен, неподвижен, необразуващ спори аеробен бацил, който навлиза в живия организъм по следните начини:
- поглъщане на замърсена храна или вода;
- ухапване от заразено членестоноги (кърлеж, еленова муха, бълха);
- въздушно-капков път;
- директен контакт със заразена тъкан или материал.
Микроорганизмът може да проникне през привидно цяла кожа, но всъщност може да влезе през микропукнатини.
Има 2 вида F. tularensis: тип A и тип B. Тип A, по-вирулентният човешки серотип, често се среща при зайци и гризачи в САЩ и Канада. Тип B обикновено причинява лека улцеративна инфекция на жлезите и се среща при водни животни в Европа и Азия.
Ловци, месари, фермери и преработватели на кожи обикновено са заразени. През зимните месеци повечето случаи са резултат от контакт (особено при одиране) със заразени диви зайци. През летните месеци инфекцията обикновено е резултат от боравене с кожи на заразени животни или птици или ухапвания от заразени кърлежи или други членестоноги. Редки случаи са резултат от ядене на недостатъчно сготвено месо, замърсена вода или косене в ендемични райони. На Запад кърлежите, еленските мухи, конските мухи и директният контакт със заразени животни също са източници на инфекция. Нищо не се знае за предаването от човек на човек. Лабораторните работници са изложени на особен риск, тъй като инфекцията се предава бързо при работа със замърсени материали. F. tularensis се счита за възможен агент на биотероризъм.
ПриВ дисеминираните случаи характерни фокални некротични лезии на различни етапи на развитие са разпръснати из цялото тяло. Размерът им е от 1 mm до 8 cm, имат белезникаво-жълт цвят; се появяват външно като първични лезии на пръстите, очите или устата и обикновено се появяват на лимфните възли, далака, черния дроб, бъбреците и белите дробове. При пневмония се появяват некротични огнища в белите дробове. Въпреки че може да има тежка системна токсичност, не са открити специфични токсини.
| Язвена жлеза | Най-често | Първични лезии на ръцете или пръстите с регионален лимфаденит |
| коремен тиф | често срещани | Системно заболяване без данни за място на инфекция или локализирана инфекция |
| Окулогландуларен | Нечести | Едностранно възпаление на лимфните възли, вероятно причинено от очна инфекция при контакт със заразена ръка или пръст |
| жлезиста | редки | Регионален лимфаденит без първична лезия и аденопатия на шията, което предполага орално навлизане на бактерии |
| Пневмонична | Нечести | Инфилтрати с асиметрична интраторакална лимфаденопатия със или без плеврален излив |
| Орофарингеален | редки | Възпалено гърло и цервикална лимфаденопатия поради поглъщане на замърсена вода и храна |
| Сепсис | редки | Системно заболяване с хипотония, синдром на остър респираторен дистрес, дисеминирана вътресъдова коагулация и полиорганна недостатъчност |
Симптоми ипризнаци на туларемия при хора
Началото е внезапно, 1-10 (обикновено 2-4) дни след инфекцията, с главоболие, температура 39,5° до 40° C и тежка обща слабост. Характерни са периодично втрисане и обилно изпотяване. Клиничните прояви зависят до известна степен от вида на инфекцията.
В рамките на 24-48 часа на мястото на лезията се появява възпалена папула, с изключение на жлезиста или коремен тиф туларемия. Папулата бързо се превръща в пустула и се превръща в язва с ясен язвен кратер с оскъден тънък безцветен ексудат. Язвите обикновено са единични по крайниците, но множество в устата или очите. Обикновено се засяга само едното око. Регионалните лимфни възли са увеличени, могат да нагнояват и след това да се дренират. До 5-ия ден често се развива състояние, подобно на коремен тиф, и пациентът може да развие атипична пневмония, понякога придружена от делириум.
Пневмоничната туларемия може да започне след въздушно-капкова или хематогенна инфекция с друг тип туларемия; развива се в 10-15% от случаите на улцеративна жлезиста туларемия и в приблизително 50% от случаите на коремен тиф. Въпреки че често са налице признаци на инфилтрация на белодробната тъкан, намаленото дишане и интермитентните хрипове може да са единствените физически прояви на пневмония при туларемия. Сухата, непродуктивна кашлица е свързана с усещане за парене в ретростерналната област. Неспецифичен обрив, подобен на розеола, може да се появи на всеки етап от заболяването. Може също да се наблюдават спленомегалия и периспленит.
Смъртността се доближава до нула с лечение и е приблизително 6% при нелекувани случаи на улцеративна жлезиста туларемия. Смъртността е по-висока при инфекция тип А и при коремен тиф, септицемия и пневмонична туларемия; достига 33% при липсалечение. Смъртта обикновено настъпва при генерализирана инфекция, пневмония, менингит или перитонит. При неправилно лечение могат да възникнат рецидиви. В резултат на заболяването се изгражда имунитет.
Клиничната форма зависи от пътя на инфекцията. С въздушно-праховия път се развива белодробна, очно-бубонна форма. При лабораторна инфекция с високо вирулентни щамове се развива генерализирана форма с тежка интоксикация. Симптомите на интоксикация в началния период са общи за всички клинични форми: анорексия, безсъние, миалгия, изпотяване, гадене, повръщане, лимфаденит (на шията, подмишниците, слабините) на мястото на концентрация и размножаване на патогена. На 1-3-ия ден от заболяването - хиперемия на лицето, конюнктивата, розеолозно-папулозен обрив, увеличение на черния дроб и далака, брадикардия, понижаване на кръвното налягане.
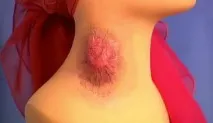
Язвено-бубонна форма : образува се малко петно, рязко ограничено и преминаващо в папула, везикула с некроза в центъра, язва с гной и възпаление наоколо в диаметър 10 mm или повече. Увеличаването на лимфните възли е бубон, след което раната се покрива с тъмна кора и бавно се образува белег. Бубонът е безболезнен или леко болезнен, подвижен, плътен, с ясен контур.
Окуло-бубонна форма : подуване на клепача, изразен конюнктивит. По лигавиците на очите се образуват папули, рани с гной. Лимфаденит (бубони) в субмандибуларната и паротидната област.
Ангинозно-бубонна форма : лека хиперемия на орофарингеалната лигавица, уголемяване на една сливица, остров или мембранозна плака върху нея, може да има язви, некроза, регионален лимфаденит (цервикален, субмандибуларен). Язвите са дълбоки и заздравяват бавно. Може да има увреждане на лигавицата на небцето, фаринкса, устата.
Коремна форма : езикът е обложен, болка при палпация на коремаоколо пъпа или вдясно и надолу от него. Възпаление на мезентериалните лимфни възли. Възстановявайте се бавно.
Белодробна форма : развива се пневмония, която може да бъде под формата на тежка или лека, като грип, ТОРС, бронхит.
Генерализирана септична форма : може да бъде подобна на тиф. Възстановявайте се бавно.
Диагностика на туларемия при хора
- култури
- Серологичен анализ в острия стадий и в периода на възстановяване
Диагнозата се основава на данни за контакт със зайци или диви гризачи или инфекция от членестоноги вектор, внезапно начало и характерна първична лезия.
Пациентите трябва да имат кръвни култури и подходящ клиничен материал. Конвенционалните култури може да са отрицателни, лабораторията трябва да бъде уведомена, че има съмнение за туларемия, така че да може да се използва подходяща среда (и да се осигурят подходящи предпазни мерки). Острите и реконвалесцентните титри на антитела трябва да се вземат на интервал от 2 седмици (4-кратно увеличение или един титър>1:128 е диагностичен). Серумът от пациенти с бруцелоза може да реагира кръстосано с антигените на F. tularensis, но те обикновено са с много по-ниски титри. Някои лаборатории използват флуоресцентно оцветяване с антитела.
Тъй като този микроорганизъм е силно заразен, пробите и средата, за които се подозира, че имат туларемия, трябва да се обработват изключително внимателно и, ако е възможно, в лаборатория с високо ниво (ниво 3) на биосигурно оборудване.
Диагноза въз основа на:
- паспортни данни (място на пребиваване, професия);
- медицинска история;
- епидемиологични данни (контакт сживотни, ухапвания от насекоми, кърлежи), хобита (лов, риболов), работа с патогени в лабораторията, пребиваване в гората, на село. Поглъщане на вода от водоеми по време на къпане, пиене на вода от произволни източници, пиене на непреварено мляко, работа със сено, зърно;
- оплаквания;
- клинична картина;
- лабораторни изследвания - серологични, RA, RIGA, ELISA;
- биологична проба;
- имунофлуоресцентно изследване;
- имунологично изследване - PCR;
- ускорени серологични методи.
Диференциална диагноза се извършва с тиф, тонзилит, дифтерия, пневмония, лептоспироза, Q-li-треска, бруцелоза, менингоенцефалит, чума, антракс, туберкулоза, малария, сепсис, мононуклеоза, рецидивираща треска, вулгарен лимфаденит, болест на Содоку.
Лечение на туларемия при хора
- Стрептомицин (плюс хлорамфеникол за менингит).
Стрептомицинът е лекарството на избор. При данни за менингит се добавя хлорамфеникол.
Алтернативи на стрептомицин са гентамицин, доксициклин, хлорамфеникол и ципрофлоксацин. Въпреки това, при тези лекарства понякога се наблюдават рецидиви и те не могат да предотвратят нагнояването на възела.
Постоянните влажни хипертонични превръзки са полезни при първични кожни лезии и могат да намалят тежестта на възпалението на лимфните възли и лимфаденита. Рядко се налага хирургично дрениране на големи абсцеси, освен ако терапията не се забави. При тежки случаи 2% гоматоприм 1-2 капки на всеки 4 часа може да облекчи симптомите. Силното главоболие обикновено се облекчава от перорални опиоиди (напр. оксикодон или хидрокодон с ацетаминофен).
Профилактика на туларемия причовек
При влизане в ендемични райони хората трябва да носят защитно облекло против кърлежи и репеленти. Проверката за кърлежи трябва да се извършва след напускане на заразените с кърлежи места. Кърлежите трябва да бъдат отстранени незабавно.
В момента няма ваксина. Препоръчва се антибиотична профилактика с доксициклин или перорален ципрофлоксацин за 14 дни след възможна инфекция (напр. лабораторен инцидент).