Гестагенни контрацептиви - наименования, видове и механизъм на действие
Всички прогестогенни контрацептиви са показани при кърмене и непоносимост към естроген или противопоказания.
ВМС с левоноргестрел се препоръчва за лечение на менорагия: менструалната кръвозагуба след 6 месеца се намалява със 71-95%
След използване на DMPA плодовитостта се възстановява доста бавно: 20% от жените нямат овулация през първата година след оттеглянето
Минихапчетата през първата година на употреба дават седем процента шанс за забременяване
Прогестиновите контрацептиви са широко използвани поради добрата им поносимост.
Прогестогенните контрацептиви са широко използвани повече от 40 години. Те имат няколко форми на освобождаване: традиционни таблетки (мини-хапчета), удължени инжекционни разтвори (DMPA), модерни импланти и вътрематочни терапевтични системи, които освобождават левоноргестрел. Действието на прогестиновите лекарства е да инхибират освобождаването на лутеинизиращ (LH) и фоликулостимулиращ хормон (FSH), да потискат овулацията, да увеличат вискозитета и да намалят обема на цервикалната слуз и да предотвратят растежа на ендометриума. Прогестиновите контрацептиви се използват широко поради тяхната добра поносимост, включително поради липсата на естроген, както и изразени контрацептивни и терапевтични ефекти.
Хормонални импланти
Хормоналният имплант е лекарство, съдържащо прогестоген, под формата на рентгеноконтрастен имплант, поставен в стерилен апликатор. Имплантът не е биоразградим и остава ефективен три години от датата на поставяне. Хормоналният имплант се инжектира подкожно от вътрешната страна на горната част на ръката.
Предимства
Продължителностефект, бързо възстановяване на плодовитостта след екстракция.


недостатъци
Трудности при поставянето и отстраняването на импланта (ако поставянето е твърде дълбоко или неправилно, е възможно увреждане на нервите, освен това както поставянето, така и отстраняването са доста травматични); странични ефекти: менструални нарушения, главоболие, промени в настроението, хирзутизъм, галакторея, акне.
Инжекционен депо медроксипрогестерон ацетат (DMPA)
DMPA е суспензия от микрокристали на синтетичен прогестин за интрамускулно инжектиране (обикновено в седалището). Фармакологично активното ниво на хормона се постига в рамките на 24 часа след приложението, а концентрацията на медроксипрогестерон ацетат в кръвния серум на ниво от 1 ng / ml се поддържа по време на цялата продължителност на една инжекция DMPA (3 месеца). 7-9 месеца след приложението хормонът не се открива в кръвта.
Еднократна доза от 150 mg потиска овулацията при повечето жени за 14 седмици, което води до относителна хипоестрогения.
Предимства
Намаляване на тежестта на дисменореята, намаляване на риска от развитие на рак на яйчниците и ендометриума, възможност за употреба при жени, които са противопоказани при естрогенни препарати. Безопасност за кърмещи майки.

недостатъци
Нарушение на менструалния цикъл (50% от жените изпитват аменорея през първата година на употреба), постоянно нередовно кървене, наддаване на тегло [2]. Възможно е бавно възстановяване на фертилитета поради продължително отделяне от тялото: около 70% от жените забременяват в рамките на 12 месеца след спиране на DMPA и почти 90% в рамките на 24 месеца. Страничните ефекти (наддаване на тегло, депресия и менструални нередности) могат да продължат до една годинаслед прилагане на DMPA. При 20% от жените овулацията не се възобновява в рамките на 12 месеца след употребата на лекарството [3]. В допълнение, употребата на DMPA е свързана със загуба на костна плътност, но тези промени са обратими след спиране на лекарството [4].
От историята на прогестогенните контрацептиви
В средата на 60-те години на миналия век вече беше надеждно известно, че ниските дози прогестогени могат да предотвратят бременност. През 1967 г. Upjohn представя първия прогестогенен контрацептив, дългодействащото хормонално контрацептивно лекарство DMPA. Очакваше го трудна съдба: в продължение на две десетилетия информация за възможен канцерогенен ефект периодично „изплува“. И въпреки че предположенията за повишен риск от развитие на рак по време на приема бяха опровергани в клинични изпитвания, в САЩ DMPA остана незаконно дълго време.
Едва през 1992 г., когато контрацептивът завладява 90 страни по света, американската FDA одобри заявлението за регистрацията му в САЩ.
Следващата новост в серията прогестогенни контрацептиви беше спиралата. Малко хора знаят, че прототипът на съвременната левоноргестрелна система е спирала, която освобождава прогестерон. Лекарство, наречено Progestasert, е предложено от финландския лекар Йоуни Валтери Тапани през 1976 г. Основата за неговото развитие е изследването на американеца Антонио Скомменга, който открива, че вътрематочното приложение на прогестерон има контрацептивен ефект. Животът на това лекарство се оказа кратък - година след пускането на пазара Progestasert изчезна от пазара. Негов заместител ще се появи едва през 2000 г., когато FDA регистрира спиралата с левоноргестрел.
През 1983 г. за първи път в света във финландските аптеки започва да се продава имплант с левоноргестрел Norplant.
След подкожно инжектиране имплантът остава ефективен пет години. Производството на "Норплант" е спряно едва през 2008 г.
Система за вътрематочна терапия
Лекарството е спирала, която освобождава левоноргестрел в доза от 20 микрограма на ден. Прогестогенът се открива в кръвта в рамките на един час след инсталирането на спиралата, а максималната концентрация се достига след 2 седмици. Срок на действие - 5 години от датата на монтажа.
Индексът на Pearl на вътрематочната терапевтична система е 0–0,2.
Предимства
FDA препоръчва използването на спирала с левоноргестрел за лечение на менорагия: менструалната кръвозагуба по време на употребата на лекарството намалява с 62-94% след 3 месеца и със 71-95% след 6 месеца. След отстраняване на системата плодовитостта се възстановява бързо: 89 от 100 жени под 30-годишна възраст забременяват в рамките на 1 година [5].
недостатъци
Странични ефекти: главоболие, коремна болка, зацапване, олигоменорея, аменорея, вулвовагинит.
Противопоказания
Противопоказанията, общи за всички GC, съдържащи гестаген, включват още няколко заболявания: PID, цервицит, цервикална дисплазия, аномалии на матката (включително фибромиоми, които деформират маточната кухина), както и състояние след септичен аборт през последните 3 месеца.
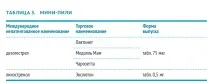
Перорални гестагени (мини-хапче)
Гестагенните орални контрацептиви потискат овулацията (в различни цикли неравномерно), блокират производството на FSH и LH, повишават вискозитета на цервикалната слуз; намаляване на броя и размера на ендометриалните жлези, което води до неговата атрофия; намаляване на подвижността на ресничките във фалопиевите тръби, забавяне на скоростта на движение на яйцето (последното е свързано с повишен риск от извънматочна бременност).
Максималното ниво на прогестин в серума се достига два часа след приема на лекарството. През деня активното вещество се метаболизира напълно.
Най-голямата ефективност на мини-хапчето се постига при редовна употреба. Вероятността от бременност през първата година на употреба може да достигне 7%.
Предимства
Няма странични ефекти, свързани с естрогенните препарати; ефективност при дисменорея, намаляване на менструалната кръвозагуба, намаляване на тежестта на предменструалния синдром (PMS), способност за бързо възстановяване на плодовитостта след отмяна.
недостатъци
Значителна зависимост на ефекта от съответствието: пропускането или късното приемане на следващото хапче значително намалява ефективността. Ако интервалът от време между приема на таблетките е 27 часа или повече, трябва да се използват допълнителни контрацептивни мерки. Възможно междуменструално кървене, зацапване, аменорея, главоболие, чувствителност на гърдите.
Всички прогестогенни контрацептиви са показани при кърмене и непоносимост към естроген или противопоказания. Те могат да се използват най-рано шест седмици след раждането при кърмещи майки и веднага след раждането при пациенти, които не кърмят. Прогестиновите контрацептиви не намаляват лактацията и не влияят върху развитието на детето.