Възпалителни заболявания
Възпалителните заболявания на орбитата могат да бъдат както остри, така и хронични. Причините за тях са многобройни: остро и хронично възпаление на параназалните синуси, остри респираторни заболявания, травматични увреждания на костните стени на орбитата, кожата на клепачите, външните тъкани на окото, неуспешни операции на параназалните синуси или в устната кухина (целулит, абсцес), хронични инфекции (туберкулоза, сифилис), хронично неспецифично възпаление (псевдотумор, са. ркоидоза, болест на Wegener).
Острите възпалителни заболявания орбитите често са резултат от прехвърляне на възпалителни процеси от съседни области. Тънки стени, три от които граничат с параназалните синуси, вродени или придобити празнини в тях, множество отвори за кръвоносни съдове и нерви, през които орбитата комуникира с параназалните синуси, липсата на клапи в голям брой венозни анастомози са основните пътища за навлизане на бактериална инфекция в орбитата. Гнойният процес може да се разпространи в орбитата от темпоралната или крилопалатиновата ямка директно през долната орбитална фисура. Входната врата може да служи и като анастомоза, свързваща венозния плексус в крилопалатиновата ямка с долната очна вена. Вените на лигавицата на максиларния синус също анастомозират с вените на орбитата, така че възпалителните заболявания в тях (флебит) могат да станат източници на гнойно възпаление на орбиталната тъкан.
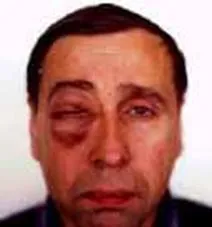
Флегмонът или целулитът на орбитата е опасно заболяване. Преди ерата на антибиотиците около 50% от пациентите умират, с почти същата честота, пълна слепота се развива от страната на лезията. Заболяването може да се появи във всяка възраст, но най-често са засегнати деца на възраст под 4-5 години. Почти 80% от пациентите са предшествани от възпалителен процес в параназалнитесинуси, при деца - остри респираторни заболявания. Наред с тях целулитът може да бъде предшестван от травма на кожата на клепачите и конюнктивата. Клиничната картина се характеризира с оток и хиперемия на кожата на клепачите. Първоначално е локално във вътрешната част на клепача, след няколко дни процесът обхваща и двата клепача. Има подуване на меките тъкани на бузата, внезапен екзофталм с ограничена подвижност на очната ябълка, хемоза на конюнктивата (Фигура 17.1).
Ориз. 17.1 - Флегмон на орбитата
На фона на висока температура тези промени са придружени от изпъкнали болки в орбитата, главоболие. По правило резултатите от посявките от назофаринкса, от лигавицата на клепачите, кръвните култури, въпреки общото тежко състояние на пациента, са отрицателни. Рентгеново изследване, заедно с потъмняване на орбитата, разкрива намаляване на прозрачността на един или два синуса. Компютърната томография в орбитата разкрива дифузно потъмняване без ясни граници, външните мускули и задния полюс на окото са слабо диференцирани.
Субпериостален абсцес може да се развие в резултат на фрактура на една от стените на орбитата.
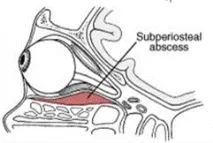
Особено опасно е фрактурата на горната и вътрешната стена с образуването на субпериостален хематом. Абсцесът се развива в рамките на 24-48 часа. Общото състояние на пациента е тежко: висока температура, признаци на интоксикация. Появява се екзофталм, хемоза, окото е неподвижно. Клепачите са подути, толкова напрегнати, че понякога не могат да се раздвижат, кожата им е рязко хиперемирана. Сафенозните вени на челото са разширени, рязко извити. В рамките на няколко часа може да се развие пълна слепота в резултат на остър оптичен неврит. Рязко нарастващият екзофталм също играе роля в развитието на слепота. В резултат на оток на тъканите, напълване на кръвоносните съдовеима бързо напрежение на оптичния нерв (неговият S-образен завой изчезва), задният полюс на очната ябълка се разширява конусообразно, докато налягането в артериите пада, във вените се увеличава, което води до появата на остра исхемия на фундуса. Екзофталмът може да бъде толкова тежък, че палпебралната фисура да не се затвори и подутите клепачи са стегнати и не могат да защитят роговицата.
Лечението на флегмон и абсцес трябва да започне възможно най-скоро. В първите часове на заболяването е показано интравенозно приложение на широкоспектърни антибиотици. При внезапно влошаване на зрението или появата на признаци на абсцес е показана спешна хирургична интервенция с дренаж на абсцесната кухина. При наличие на патологичен процес в параназалните синуси е необходимо тяхното дрениране. Времето за разрешаване на процеса под въздействието на комбинираното лечение не е същото. Пълна регресия на целулита или абсцеса се наблюдава в рамките на 7 дни само при 55-60% от пациентите, в рамките на 4 седмици лечението се забавя при 40-45% от пациентите.
Хроничните възпалителни заболявания на орбитите са представени от рядък туберкулозен и сифилитичен бавен периостит. През последните три десетилетия преобладават група хронични неспецифични заболявания, в чиято етиопатогенеза съществена роля играят автоимунните процеси (псевдотумор, саркокидоза и грануломатоза на Wegener).
Псевдотумор е сборен термин, който обединява група заболявания, чието развитие се основава на неспецифични възпалителни промени в тъканите на орбитата (Фигура 17.2).
Ориз. 17.2 - Псевдотуморна орбита
Характерно за тези заболявания е внезапното начало с бързо нарастване на клиничните симптоми, наподобяващи злокачествен тумор на орбитата, а понякога и абсцес, исъщият модел на хронично неспецифично възпаление, установено при патохистологично изследване. Локализацията на фокуса на възпалението позволява да се изолира първичен идиопатичен миозит (страдат външните очни мускули), локален орбитален васкулит (патологичният фокус е разположен в орбиталната тъкан) и дакриоаденит (лезията е локализирана в слъзната жлеза). Окончателната диагноза се установява само след хистологично изследване на патологичната тъкан. По време на диагностична орбитотомия се взема проба за биопсия. Лечението е медикаментозно, най-голям ефект дава кортикостероидната терапия.
Саркоидозата е мултисистемно грануломатозно заболяване, чиято природа остава неизвестна, въпреки факта, че първото описание на заболяването се появява преди повече от 100 години. Кожните лезии при саркоидоза са описани независимо от E. Besnier (1889) и S. Voesk (1899). И през 1914 г. С. Шауман установи, че неказеозните грануломи могат да се развият не само в кожата, но и в други органи.

Туберкулозните възли никога не се подлагат на некроза, състоят се от епителни клетъчни грануломи, които нямат връзка с епитела. Всъщност това са големи мононуклеарни фагоцити и гигантски клетки. Клиничната картина на орбиталната саркоидоза наподобява бавно растящ тумор. И тъй като процесът, като правило, се намира в горната външна част, заболяването често погрешно се разглежда като тумор на слъзната жлеза. Лечението е само хирургично.
Грануломатозата на Вегенер е системно заболяване с увреждане на най-малките съдове, при което възникват деструктивно-продуктивни и продуктивни васкулити, полиморфни клетъчни грануломи с многоядрени гигантски клетки. Заболяването се характеризира с клиничнатриада: некротизиращо възпаление на горните дихателни пътища, хроничен дифузен нефрит и дифузен ангиит. Органът на зрението страда при 40-45% от пациентите. Първото описание на засягане на орбитата при грануломатозата на Wegener датира от 1960 г. Клинично заболяването се характеризира с внезапна поява на симптоми на бързо нарастващ орбитален тумор.
И едва след появата на треска, загуба на тегло, може да се подозира грануломатоза на Wegener. Точната диагноза е възможна само след патохистологично изследване на биопсията от орбитата.