Остър пиелонефрит
Острият пиелонефрит може да бъде самостоятелно заболяване, но по-често усложнява хода на уролитиаза, вродени малформации, хиперплазия на простатата, захарен диабет, възпалителни заболявания на женските полови органи, бременност. Сред инфекциозните заболявания острият пиелонефрит е на второ място след острите респираторни инфекции. Момичетата и жените боледуват по-често от мъжете, което е свързано с анатомични и физиологични особености: поради по-късата уретра инфекцията се разпространява по-лесно нагоре. Поради увеличаването на честотата на инфравезикалната обструкция с възрастта, честотата на пиелонефрит при мъжете започва да расте след 60 години, изпреварвайки жените. Гнойни форми на остър пиелонефрит (апостематозен нефрит, карбункулоза, бъбречен абсцес) се развиват при 20-30% от пациентите. Патологът показва пиелонефрит при всеки 10-ти починал, а след 60 години - при всеки 5-ти починал.
Етиология и патогенеза Няма специфичен причинител на пиелонефрита.
Escherichia coliинициира повече от 80% от случаите на остър пиелонефрит при пациенти без уродинамични нарушения,Pseudomonasaeruginosa,Proteus spp.ИKlebsiellaspp.По-често при пациенти с ретенционно-обструктивни процеси в бъбреците и горните пикочни пътища. При 60% от пациентите с възпалителни огнища и урина са изолирани същите микроорганизми. Често причинителите на острия пиелонефрит стават болнична (нозокомиална) инфекция. Отслабена
Вирулентността на облигатните уропатогени, свързани с чревната микрофлора - така наречените "комензали" (съжителстващи) се дължи на:
• способността да се движи срещу потока на урината поради Villus-fimbria;
• явлението бактериалноадхезия;
• способност за устойчивост на опсонизация и фагоцитоза;
• отделяне на ендотоксин при смърт.
пациенти, деца, бременни жени, възрастни и старческа възраст на фона на дисбактериоза, важна роля в патогенезата на пиелонефрита се отрежда на бактериалната транслокация от червата. При условия на исхемия, причинителите на гнойно-деструктивни форми на остър пиелонефрит могат да бъдат анаеробна микрофлора (бактероиди), чието присъствие се предполага в случаите, когато инфекциозните патогени не могат да бъдат открити на обикновени хранителни среди. Разграничават хематогенни и уриногенни пътища на инфекция на бъбреците.
Хематогенен път- реализира се в хода на системни инфекциозни възпалителни процеси, които се характеризират с бактериемия или поради метастатично въвеждане на бактерии от отдалечени гнойни огнища. Водещата роля в хематогенната инфекция на бъбреците принадлежи на грам-положителната микрофлора, предимноStaphilococcus aureus.
Асцендентен път- по стената на уретера от пикочния мехур иуриногенен - с везикоуретерално-пелвичен рефлукс. Особеността на структурата на форничния апарат е, че с увеличаване на вътретазовото налягане, епителната обвивка на свода на чашите се превръща от многоредов в едноредов, в междуклетъчното пространство се образуват празнини, през които заразената урина излиза извън пиелокалцеалната система, насищайки медулата, която е по-податлива на развитие на възпалителен процес, отколкото кортикална. Освен това, с повишаване на налягането, микроорганизмите могат да проникнат в общото кръвообращение чрез тазово-венозния и тазово-лимфен рефлукс и, връщайки се с притока на кръв към бъбреците, да се установят в капилярите около тубулите. В същото време, степента на патологични променив бъбреците поради периода на запушване и вирулентността на инфекцията. Феноменът на адхезия на някои бактерии към епитела на пикочните пътища и способността им да се разпространяват от долните пикочни пътища (уретра, пикочен мехур) към горните (уретер, купа, чашки) също допринася за възходяща уриногенна инфекция на бъбреците.
Морфология Ако остър пиелонефрит се развие в резултат на хематогенна инфекция, патологичният процес се развива главно в кортикалния слой на бъбреците, намалявайки към бъбречното легенче. Макроскопски бъбрекът е увеличен, повърхността му е неравна, цветът е тъмночервен. Фиброзната капсула е удебелена и плътно прилепнала към кората. Микроскопски в интерстициалната тъкан на перитубулната зона около съдовете се откриват голям брой дребноклетъчни инфилтрати, състоящи се от левкоцити, плазмоцити и многоядрени клетки. Епителът на тубулите е тънък. Луменът на тубулите е изпълнен със съсиреци от фибрин, левкоцити, еритроцити и дефлиран епител. Настъпва атрофия или хиалинова дегенерация на нефроните. При уриногенна инфекция на бъбреците в медулата, поради нейните анатомо-физиологични особености, има по-благоприятни условия за развитие на дифузна левкоцитна инфилтрация, отколкото в кортикалната. Най-големи макро- и микроскопични промени настъпват в областта на купола на чашките около отворите на събирателните каналчета. Левкоцитната инфилтрация по протежение на съдовете се простира до кортикалното вещество. Увреждането на гломерулите и тубулния апарат е вторично по отношение на интерстициалната тъкан на бъбрека. В случай на обратното развитие на възпалителния процес, на мястото на малки гнойни огнища се образува съединителна тъкан.
Класификация. Има няколко класификации на острия пиелонефрит, които са валидни вразлични страни по света и се подкрепят от различни национални и международни асоциации на уролози и патолози.
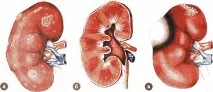
Ориз. 5.1.Форми на остър гноен пиелонефрит: a, b-апостематозен нефрит с образуване на карбункули в средния и горния сегмент на бъбрека в-карбункул на горния сектор, абсцес на средния сектор на бъбрека
Според характеристиките на курса, в зависимост от възрастта и състоянието на тялото на пациента, остър пиелонефрит се разграничава: 1) детска възраст; 2) бременни жени 3) пациенти в напреднала и сенилна възраст; 4) пациенти със захарен диабет, бъбречна недостатъчност, имуносупресия.
Развитието на инфекциозно-възпалителен процес от серозен до гноен стадий с образуването на отделни клинични и морфологични форми на остър гноен пиелонефрит е един непрекъснат процес (фиг. 5.1). С прехода на острия пиелонефрит към гноен стадий се развива оток, венозен застой и ерозия на лигавицата на бъбречното легенче и чашките. Подчинената медула е под формата на непрекъснат гноен ексудат, в който има отделни участъци от некротична тъкан. Съставът на ексудата е доминиран от неутрофили, които са в различни стадии на дистрофични и некробиотични промени. Има макрофаги, лимфоцити и плазмени клетки. Ако обструкцията не бъде елиминирана, неадекватна антибиотична терапия, на фона на нарушение на общата и локална реактивност на тялото, се образуват микроабсцеси от клетъчни инфилтрати исе развива апостематозен нефрит (фокален бактериален нефрит). Освен това микроабсцесите се сливат един с друг, за да образуватбъбречен карбункул (мултифокален бактериален нефрит). Резултатът от гнойно сливане на фокуса на разрушаване с паралелното образуване на пиогенна капсула еобразуване наабсцес на бъбрека. Често развитието на метастатичен бъбречен абсцес се предшества от гнойни заболявания с различни локализации (тонзилит, отит на средното ухо, пневмония, апендицит, остеомиелит, мастит, фурункулоза, инфектирани рани, колит и др.). Пробивът на абсцеса през фиброзната капсула на бъбрека води до образуването на паранефрит.
Обобщавайки положителния опит от използването на съществуващите класификации, на настоящия етап е препоръчително да се определи: